Dermatologia e adolescência - Campinas-SP · Adolescência: “fase do desenvolvimento humano que...
Transcript of Dermatologia e adolescência - Campinas-SP · Adolescência: “fase do desenvolvimento humano que...

Dermatologia e adolescência
Estela Gemha de NóvoaMédica dermatologistaCampinas, 16/11/2010

Adolescência: “fase do desenvolvimento humano que marca a transição da infância à idade adulta”.OMS: indivíduo entre os 10 e os 20 anos.Estatuto da criança e do adolescente: 12 até os 18 anos.

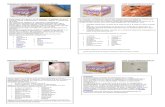
I-Acne Vulgar“Acne infantil”.Afecção folicular (hipertrofia glandular sebácea); início na puberdade.70% dos homens e 60% das mulheres.Mais precoce (14 anos) e persistente no sexo feminino.

Mais intensa no sexo masculino.Geralmente regressão até os 20-25 anos.Tendência hereditária autossômica dominante.

Aumento da quantidade de sebo relacionada à ação de andrógenos.Sem relação: intensidade da acne –hirsutismo – irregularidade menstrual –presença de cistos ovarianos.

Indicações para investigação complementar: mulher adulta com instalação abrupta de acne grave, ou acne resistente à terapêutica habitual (principalmente se hirsutismo e se recidiva após iniciar isotretinoína).

Síndrome dos ovários policísticos é a que mais se associa com doença hormonal: US abdominal.Papel dos componentes lipídicos é controverso; dieta: sem comprovação científica.Propionibacterium acnes: liberação de ácidos graxos, inflamação.

Acne por endotantes: corticóides, anticoncepcionais, andrógenos, vitaminas B e D, isoniazida, rifampicina, fenobarbitúricos, hidantoína, lítio, ciclosporina.Acne por fricção.Tópicos: vaselina, lanolina, corticóide, cosméticos.

Queratinização anômala do infundíbulo folicular ►hiperqueratose ►comedo.Quadro clínico: microcomedo, comedo fe-chado (cravo branco), comedo aberto (cravo preto). Pápula, pústula, nódulo e abcesso.Face, dorso e tórax.

Associação com seborréia.Acentuação pré-menstrual (hidratação do epitélio folicular); não comprovada a melhora com RUV.

Acne não inflamatória (comedogênica) ou grau I.

Acne inflamatória: pápulopustulosa (grau II); nódulocística (grau III); e conglobata (grau IV).

Acne inflamatória: cicatrizes.

Acne grau I: tratamento tópico. Tretinoína (adapaleno, tazaroteno): primeira escolha; ácido azeláico.

Acne grau II: tópico.Eleição: peróxido de benzoíla ( “Benzac Ac 5 gel”).Associações: P. benzoila e clindamicina; tretinoína e eritromicina.Adapaleno; ácido azeláico.Sabonete ou loção.

Sistêmico quando não houver melhora.Antibióticos: ação anti-inflamatória e anti-bacteriana.Primeira indicação: tetraciclinas.Tetraciclina: 30 mins. antes ou 2 hs. após as refeições.Azitromicina (rede): 1 cp./dia, 3 dias (3 ciclos).

Eritromicina (rede): antes das refeições.Sulfametoxazol – Trimetoprim (400+80): 8/8 hs por 4 semanas ►12/12 hs.Combinação com tópico.Pelo menos 6 meses.Se “resistência” ao tratam. com antibióticos após 2 meses: isotretinoína.

Acne graus III e IV: isotretinoína e antibióticos.Isotretinoína (“medicamento do componente especializado da assistência farmacêutica”): 0,5 a 2,0 mg/Kg/dia, por 5 a 10 meses, com refeição.Dose total: 120 mg/Kg.

Formas muito inflamatórias: corticóide sistêmico.Controlar: CT, TGD e transaminases.Contra-indicação: doença hepática (˂15 anos; TGD > 500 e CT > 300).

Efeitos colaterais: teratogenia (1 mês para eliminação), exacerbação (primeiro mês), secura labial, queilite, eflúvio telógeno, mialgia, HIC benigna (tetraciclina), hiperostose.

Antibióticos: macrolídeos (eritromicina).Drenagem de abscessos.

Acne grau V: acne “fulminans”.Febre, leucocitose, poliartralgia, necrose das lesões, lesão óssea.Prednisolona.

Pode estar associada ao DM tipo II (hiperinsulinemia e estimulação do fator de crescimento de queratinócitos).Alters. iniciais: hiperpigmentação, ressecamento e aspereza.

Espessamento à palpação, superfície rugosa (textura de veludo).Axila, dorso, face lateral do pescoço, região anogenital, virilha.Tratamento : controle dos fatores causais; retinóide tópico.

III - Vitiligo

Destruição de melanócitos (causa não esclarecida).Fenômeno de Köebner.Associação com doenças imunológicas: tireoidiana, DM, anemia perniciosa.Problema emocional: agravante.

Manchas hipo ou acrômicas, limites nítidos, tendência à simetria.Tratamento: corticóides, imunomoduladores tópicos, psoralênicos e fotoexposição.

Principalmente em pele morena e xerótica.Associação com atopia.Fator agravante: sabões e banho prolongado.Máculas hipocrômicas.Tratamento: fotoproteção e hidratante.

V - Hidradenite

Infecção crônica e supurativa das glândulas sudoríparas apócrinas.Nódulo profundo eritematoso e doloroso. Cicatrizes.Mais comum nas axilas; aréola mamária, região inguinocrural.

Desencadeantes: desodorantes, antiperspirantes, depilação, roupas justas (irritação cutânea).Obesidade: predisponente.Tratamento: antibióticos sistêmicos, ressecção cirúrgica.

VI - Psoríase

Crônica.Causa desconhecida (predisposição genética, fatores ambientais).Etiopatogenia: trauma cutâneo, infecções, drogas, fatores psicogênicos.Placas eritematoescamosas, tamanhos variados, geralmente simétricas.

Tratamento: variável.Exposição ao sol deve ser recomendada.Medicações tópicas para lesões localizadas e estáveis (corticóides, coaltar).

Medicação sistêmica quando a erupção não puder ser controlada com tópicos e se extensão e gravidade exigirem.

VII – Dermatite seborreica

Eczema seborreico.Regiões ricas em glândulas sebáceas.Recém-nascidos e póspuberes.Eventual predisposição familiar.Malassezia spp.: maior quantidade; inflamação e descamação.

Agravantes: calor, umidade, tensão emocional, dieta com excesso de carbohidratos e condimentos, tratamentos irritantes/ sensibilizantes.SIDA: exacerbações com a progressão da infecção pelo HIV.

Dermatite seborreica do adulto: lesões eritematoseborreicas no courocabeludo, na face, retroauriculares, torácicas, pubianas e axilares.Pseudotinha amiantácea: escamas aderentes ao courocabeludo.Blefarite marginal (ciliar) e eczema do conduto auditivo.

Tratamento: xampus com zinco-piridiona, sulfeto de selênio, ciclopirox olamina e cetoconazol para as lesões do courocabeludo.Se necessário: xampu de coaltar, corticóide tópico.

Face: creme de hidrocortisona a 1%, que pode ser alternado com cetoconazol 2%. Pomada de tacrolimo.Tronco: pomadas de corticóide e ácido salicílico; sabonetes com enxofre.Áreas intertriginosas: creme ou pomada de corticóide e antifúngico.

VIII – Micoses superficiais

Dermatofitoses
Transmissão direta e através de materiais contaminados.Fatores relacionados: lesão cutânea, umidade.Agentes: Microsporum, Trichophyton e Epidermophyton.

Tinha do courocabeludo: geralmente em crianças.M. canis e T. tonsurans.Tinha tonsurante: placas de tonsura únicas ou múltiplas; tende a regredir na adolescência.“Kerion Celsi”: forma aguda; placa elevada, dolorosa, com pus.

Tinha favosa: crônica; lesões ao redor do óstio e crostas (escutula fávica); cicatriz.


Tratamento: sistêmico e tópico.Griseofulvina 15 – 20 mg/Kg/dia, 2x/dia, 6 a 12 semanas; terbinafina 250 mg/dia, 4 a 8 semanas; fluconazol (maiores de 6 meses), 4 semanas.Quérion: drenagem se necessário.

Tinha da barba: inflamatória, “herpes circinado” e “sicosiforme” (pústulas foliculares).

Tratamento tópico (creme a 1%, 1 ou 2x/dia) e sistêmico por 2 a 4 semanas: itraconazol, terbinafina ou fluconazol.

Tinha do corpo: vesiculosa, anular, placas.Tratamento: na forma localizada, tópico por 2 a 4 semanas; na disseminada, tópico e sistêmico.

Tinha da mão e do pé: intertriginosa (“pé de atleta”), vésicobolhosa (aguda), escamosa (crônica, com prurido).Tratamento: tópicos por 4 a 6 semanas nas formas não inflamatórias; se infecção secundária, compressas com permaganato de potássio (1:10.000).

Tinha inguinal (crural): geralmente bilateral; lesões eritematodescamativas, com bordas bem delimitadas; prurido.Tratamento: tópicos por 4 a 6 semanas; se forma extensa, griseofulvina.


Onicomicose: infecção ungueal por qualquer fungo (ppais. agentes: dermatófitos).Tinha da unha: início subungueal distal e/ou lateral (maioria); mais comum nas unhas dos pés.


Tratamento: sistêmico e tópico.Terbinafina: 250 mg/dia, 3-4 meses; ou 250 mg 2x/dia, 1 semana, interrompendo 2-3 semanas, 4 a 6 ciclos.Itraconazol: 200 mg/dia, 3-4 meses; ou 200 mg 2x/dia, 1 semana, interrompendo 3 semanas, 4 a 6 ciclos (pulsoterapia).

Fluconazol: 150 mg/semana, 4 a 6 meses.Não aconselhável se hepato e nefropatia ou outras doenças sistêmicas.Tópico: amorolfina 5% ou ciclopirox olamina a 8 % em esmalte, 1 a 2 x/semana.

Pitiríase versicolor

Causada pela Malassezia furfur.Máculas de cor branca à castanha, descamação; sinal de Zireli.Xampus (manutenção) e fricção da lesão com bucha vegetal.

Candidíase
Mucocutânea: maioria.C. albicans (mais frequente): habita a pele, mucosa oral, intestino e mucosa vaginal.Gestação, anticoncepcionais, diabetes, antibióticos, imunossupressão, umidade e maceração facilitam a proliferação.

Formas: oral, vulvovaginal, bálanoprepucial, intertriginosa, folicular, dermatite das fraldas, paroníquia e onicose.Tratamento: tópico (nistatina e imidazólicos), controle dos fatores causais; e sistêmico, se necessário.

IX – Verrugas genitais

Condiloma acuminado. HPV: 6, 11, 16 e 18.Geralmente por transmissão sexual em adultos.Evidências de infecção subclínica ou latente.

Pápulas vegetantes, róseas ou pigmentadas, queratóticas ou não.Glande, vulva, vagina e ânus.Tratamento: eletrocoagulação (de escolha se lesões na pele do pênis e vulva);

Podofilina (por 4 a 6 horas, a cada 1- 3 dias) e podofilotoxina (2x/d, 3 dias, parar 4 dias; 3 ciclos). CI: gestantes, aplicação na vagina e cérvix.Imiquimod (3x/semana, dias alternados, 6-12 semanas), ATA 50 ou 70%, nitrogênio líquido, 5-fluoracil.

Bibliografia: Dermatologia/ Sebastião A. P. Sampaio, Evandro A. Rivitti – 3ª ed. – São Paulo: Artes Médicas, 2007.
OBRIGADA!