Por que todos nós vamos ter catarata?vitoriaaparthospital.com.br/midias/pdf/813.pdf · Médico...
-
Upload
phungxuyen -
Category
Documents
-
view
213 -
download
0
Transcript of Por que todos nós vamos ter catarata?vitoriaaparthospital.com.br/midias/pdf/813.pdf · Médico...
EM FOCO ARTIGO MÉDICOPROGRESSOS DA MEDICINAAVC: atendimento especializado
e rápido reduz e evita sequelasAvanços no tratamento do câncer de pâncreasCirurgia cardíaca por vídeo
Por que todos nósvamos ter catarata?
c iênc ia_compor tamento_tecnologia_saúde
ImpressoEspecial
Contrato:9912233734/2009-DR/ESVitória Apart Hospital S/A
CORREIOS
ANO II_04_AGOSTO_2010
EDITORIAl
O Vitória Apart Hospital está vivendo um período de grandes transformações. Ao mesmo tempo em que o Brasil ganha mais usuários da saúde suplementar com a nova classe média surgida após a estabilidade econômica, aliado ao especial momento do nosso Estado se destacando no mercado nacional com a chegada de grandes empresas e projetos de investimentos, promovemos algumas mudanças internas que são importantes sob o ponto de vista econômico-societário, ético e social.
Adequando-se a esses momentos de crescimento e desenvolvimento econômico do Estado e do País, o Conselho de Administração tem a satisfação de coordenar as transformações e o plano de expansão do hospital. A retomada do alicerce original do projeto – baseado na coletividade, no corpo clínico de excelência, nos colaboradores comprometidos e na estrutura física e geográfica, além das boas práticas de governança corporativa – torna-nos mais competitivos e estruturados para o ciclo de expansão que está por vir.
A gestão profissionalizada, acompanhada de uma consultoria competente, em conjunto com os Conselhos do hospital e de forma colegiada, definirá as diretrizes e as metas para o desenvolvimento dos trabalhos, buscando fazer do Vitória Apart uma referência na qualidade de prestação de serviços, promovendo a saúde dos nossos clientes e o crescente amadurecimento do nosso ambiente de negócios.
Boa leitura!
Mudar para crescer
Marcus Vinicius Azevedo TanurePresidente do Conselho de
Administração do Vitória Apart Hospital
CORPO EDITORIALCamila LimaCristiana GomesFlávio KataokaGlenda VianaGuilherme CrespoJosé Aldir de AlmeidaJoão Luiz Sandri Priscila Reverete MatilhaVania da Cunha MastelaVinícius Gomes da SilveiraWalter J. Fagundes
JORNALISTA RESPONSÁVELRita Diascanio – Contatus Comunicaçã[email protected].: (27) 3089-4100
ASSESSORIA DE IMPRENSARoberta [email protected].: (27) 3089-4100
COORDENAÇÃOCentro de Estudos do Vitória Apart HospitalDr. Flávio Kataoka / Dr. Vinicius Gomes [email protected].: (27) 3201-5526
Marketing do Vitória Apart Hospital Vania da Cunha Mastela [email protected].: (27) 3201-5529
CONTATO COMERCIALMarketing do Vitória Apart Hospital [email protected].: (27) 3201-5529
EDITORAÇÃO ELETRÔNICA Tab Comunicação
REVISÃORita Diascanio e Laiz Fidalgo
TIRAGEM5.000 – Distribuição gratuita – DirigidaVersão disponível no site do Vitória Apart Hospital: www.vitoriaaparthospital.com.br
Vitória Apart Hospital BR 101 Norte, Km 2, Serra/ES Tels.: (27) 3201-5555 / (27) 3348-5444
Expediente
ENTREVISTAArtroscopia: uma revolução na OrtopediaDr. Marcelo Augusto Soneghet Pimentel
1415192224252830
10864
12
DESAFIO DIAGNÓSTICOMassa SuprarrenalDr. Guilherme Crespo
CUIDE-SEPor que todos nós vamos ter catarata?Dr. César Ronaldo Filho
EM FOCOAVC: atendimento especializado e rápido reduz e evita sequelasDr. leandro de Assis Barbosa
BEM ME QUERAspectos psicológicos dos familiares dos pacientes internados em UTI Infantil Psicóloga Mariane de Freitas Cordeiro
GESTÃO EM SAÚDEConformidade legal e arquitetura hospitalarArquiteta Mariluz Gomez Esteves
PROGRESSOS DA MEDICINACirurgia cardíaca por vídeoDr. Assad Miguel Sassine
ARTIGO MÉDICO Avanços no tratamento do câncer de pâncreasDr. Vinicius Gomes da Silveira eDr. Cristiano Drumond Magalhães
ESTUDO CIENTÍFICOSegurança e qualidade hospitalar – controle da disseminação de VRE em UTI Drª Cristiana Costa Gomes
RELATO DE CASOGangrena de FournierFernando Henrique R. A. dos Santos, Diogo l. Sandoval, Diego F. Franco, Guilherme l. Badke (estudantes da Emescam) - Álvaro A. C. de Morais, Alvino J. Guerra e Maria das Graças S. Mattede (professores da Emescam)
INSTITUCIONALAcolhimento com Classificação de RiscoEnfermeira Rochele Viana Gomes
ESPAÇO ACADÊMICOAnálise dos resultados de histopatologia das vesículas biliares de pacientes submetidos a colecistectomias em um hospital filantrópico de VitóriaDéborah M. de Vasconcelos (Estudante de Medicina da Emescam)
NEWS
SUMÁRIO
54 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Artroscopia: uma revolução na Ortopedia
Dr. Marcelo Augusto Soneghet Pimentel
Médico formado pela Ufes em 1995 e pós-graduado em Ortopedia pela UFMG entre 1996 e 1999, Marcelo Augusto Soneghet Pimentel especializou-se em cirurgias de om-bro, joelho e cotovelo na Santa Casa de Misericórdia de Belo Horizonte. Atualmente, trabalha no Vitória Apart Hospital, onde comanda uma equipe que vem adotando pro-cedimentos cirúrgicos pioneiros no Espírito Santo na área de Ortopedia.
Membro do Comitê de Ética, Honorários Médicos e Defesa Profissional da Sociedade Brasileira de Ortopedia e Traumatologia – Regional Espírito Santo (SBOT-ES), ele fala nesta entrevista sobre as vantagens e os avanços na artroscopia, cirurgia feita nas articulações por meio de vídeo, dispensando os tradicionais cortes e permitindo uma rápida recuperação dos pacientes.
VAH – Como se define a artroscopia? Marcelo Augusto Pimentel – Originária do grego, a palavra artroscopia significa olhar dentro da articulação. Na área mé-dica, a artroscopia é uma técnica que nos permite corrigir lesões nas articulações, introduzindo uma microcâmera em pe-quenas incisões na pele. Ela transmite as imagens para uma tela de vídeo, mostran-do toda a cavidade articular e suas estru-turas. Com essa visão, podemos intro-duzir outros instrumentos, também pelos pequenos cortes na pele, e tratar as le-sões encontradas com mínima agressão.
Cada vez mais, a tecnologia revoluciona as atividades médicas. A artroscopia é um exemplo, permitindo cirurgias minimamente invasivas em joelhos e ombros. Quais as vantagens desse procedimento? As vantagens são inúmeras. A artroscopia possibilita fazer tudo o que se fazia com a cirurgia aberta convencional, como desbastar o osso, reconstruir ligamentos, suturar tendões, retirar corpos estranhos e pedaços de ossos sem o inconveniente de grandes cortes. Por ser minimamente invasiva, a artroscopia resulta em uma menor agressão cirúrgica ao paciente e
permite uma visão “limpa” da articulação operada, com muito mais riqueza de detalhes do que na cirurgia aberta. Em consequência, os índices de infecção e a dor pós-operatória são menores. A recuperação e a reabilitação do paciente também são mais rápidas. Ele pode voltar às suas atividades mais cedo. Com uma cirurgia por meio da artroscopia, o prazo de recuperação diminui em dois a três meses. Alguns procedimentos podem ser feitos até mesmo em regime ambulatorial.
A artroscopia é usada só em cirurgias ou tem outras finalidades? Ela também pode ser usada como técnica de diag-nóstico, pois visualiza a articulação com microcâmeras e permite a retirada de teci-dos para biópsia, sendo útil para doenças reumatológicas e também em casos de suspeita de infecção.
Essa tecnologia tem avançado? De que forma? Os maiores avanços estão na qualidade dos instrumentais e dos im-plantes – como pinças, âncoras e parafu-sos para ligamentos – que são desenvol-vidos cada vez mais para assim obtermos melhores resultados e menor agressão/tempo cirúrgico. As cirurgias estão cada
vez mais rápidas. Progressivamente, fo-ram desenvolvidas técnicas e instrumen-tais (como também implantes) para se tratar todas as grandes e médias articu-lações do corpo humano. Antes, a artros-copia era aplicada somente no ombro e no joelho. Hoje, ela é também muito usa-da em punho, quadril, cotovelo, coluna e tornozelo. Uma das novidades é a realiza-ção desse procedimento cirúrgico para os dedos e articulação temporo-mandibular (pequenas articulações). Essa técnica já vem sendo praticada em outros países.
Em quais situações a artroscopia é in-dicada? Ela é indicada para o tratamento de lesões articulares, desde que haja a possibilidade de o problema ser resolvi-do de maneira minimamente invasiva. O profissional, estando treinado e prepara-do, realiza a artroscopia com sucesso, resolvendo em parte ou por completo o problema do paciente. No geral, pode-se ainda fazer artroscopia para a retirada de corpos estranhos e de corpos livres (obje-tos estranhos ao corpo, como um bala de revólver) em todas as articulações, como também no auxílio do tratamento de fratu-ras intra-articulares. A retirada desses cor-pos livres ou estranhos pela artroscopia
ENTREVISTA
Dr. Marcelo Augusto Pimentel e colegas de equipe
54 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
contribui para atenuar ou retardar o surgi-mento da artrose nesses casos, já que as lesões cartilaginosas que podem se de-senvolver com tais fragmentos dentro das articulações favorecem o aparecimento da doença com o decorrer do tempo.
Quais são os casos mais comuns de uso da artroscopia? Os casos mais co-muns são nas lesões de menisco (joelho), lesões da cartilagem e na reconstrução dos ligamentos cruzados. Creio que 60% dos casos de cirurgias artroscópicas são de meniscos, envolvendo desde atletas até cidadãos comuns. Depois dos joelhos, a demanda maior é por artroscopia nos om-bros, em casos de luxação, lesões labrais, lesões dos tendões do manguito rotador (conhecido popularmente como bursite), capsulite adesiva e tendinite calcárea. Em seguida, vêm as lesões ligamentares e da cartilagem do tornozelo. No cotovelo, a técnica é bastante usada em lesões liga-mentares e da cartilagem, além da epicon-dilite lateral ou medial crônica. No quadril, os maiores registros são nas lesões labrais e de cartilagem, além do tratamento do im-pacto femoroacetabular.
Os equipamentos usados na artrosco-pia são os mesmos para qualquer arti-culação? Em geral, são os mesmos, mu-dando apenas os tamanhos das pinças e das óticas de acordo com a articulação a ser operada. Também existem implantes específicos para cada articulação.
Geralmente, esse tipo de cirurgia exige muita experiência e estudos. Existem dificuldades de se encontrar profissionais habilitados para isso? A artroscopia é uma técnica difícil e exige muito treinamento. Não é fácil movimentar a mão no espaço de uma articulação en-quanto se olha para a imagem numa tela. É preciso ter, no mínimo, cinco anos de curva de aprendizado em cirurgia artros-cópica para poder realizá-la com segu-rança. Os estudos têm que ser constan-tes, devendo o profissional participar de congressos, jornadas e cursos. É preciso buscar informação sobre as tecnologias
desenvolvidas e os implantes que surgem e se inovam a cada dia. Não existe dificul-dade em se encontrar profissionais treina-dos em técnicas artroscópicas no Brasil, principalmente nos grandes centros.
Como o Espírito Santo se situa nos avanços da artroscopia em relação a outros centros brasileiros? Vitória tem uma equipe de ortopedistas que não deve nada a nenhum outro Estado brasileiro ou até mesmo no exterior. Cidades como Ca-choeiro de Itapemirim, linhares e Colati-na também têm profissionais habilitados. Assim como os médicos, a maioria dos grandes hospitais no Espírito Santo está devidamente equipada e preparada para realizar qualquer tipo de cirurgia artroscó-pica.
Quais seriam os próximos avanços da ciência nessa área? O que poderá sur-gir, na Ortopedia de uma maneira geral, é a cura das lesões da cartilagem articular, porque os tratamentos de hoje ainda são considerados paliativos. É o caso da ar-trose. A demanda é muito grande nessa área em todo o mundo. Existem pesqui-sas já em desenvolvimento que apon-tam para uma grande possibilidade de se curar lesões da cartilagem em graus iniciais, impedindo que ela evolua para a artrose, o que é comum acontecer. A ar-trose representa um dos maiores custos com Medicina em todos os países.
Médico do Vitória Apart Hospital, o ortopedista Marcelo Augusto Pi-mentel é especializado em artros-copia e uma referência em técnicas inovadoras na área das próteses. Ele é responsável por cirurgias orto-pédicas inéditas no Espírito Santo, como a implantação de modalida-des de próteses até então nunca realizadas no solo capixaba. Um desses pioneirismos aconteceu em janeiro de 2007, no Vitória Apart Hospital, quando comandou uma operação de prótese total de coto-velo.
Mais recentemente, em janeiro de 2010, Marcelo Augusto Pimentel comandou outra cirurgia inédita: a chamada “prótese reversa de om-bro”, procedimento empregado em tratamento de lesões irreparáveis nos tendões do ombro (manguito rotador). O procedimento é uma nova esperança para aqueles pa-cientes que sentem dores incapa-citantes na região do ombro e que já tiveram esgotadas todas as pos-sibilidades de tratamento, incluindo a artroscopia.
A técnica é nova no Brasil, empre-gando um princípio biomecânico diferente. Enquanto nas outras pró-teses é necessária a força de vários músculos, a prótese reversa do om-bro depende apenas do músculo deltóide. Além de se livrar das dores crônicas, o paciente consegue re-cuperar de 50% a 70% dos movi-mentos dos ombros, podendo mo-ver o braço para levantar um copo de água ou escovar os dentes.
Pioneirismo em cirúrgias
ortopédicas no Estado
“
“
A artroscopia é uma técnica difícil e exige muito treinamento.
Não é fácil movimentar a mão no espaço
de uma articulação enquanto se olha para a imagem numa tela
76 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
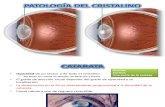
Por que todos nós vamos ter catarata?Com certeza o título deste artigo é exagerado quando diz que todos nós vamos ter catarata. Porém, se foi por causa dele que você resolveu continuar lendo, ele já cumpriu um primeiro ob-jetivo. Apesar de ser um pouco exage-rado, o título não está muito longe da realidade. A catarata acomete grande parte da população, é muito mais fre-quente em pacientes acima de 65 anos e pode acometer 85,6% da população acima de 80 anos, segundo alguns es-tudos. Mais raramente pode afetar pes-soas jovens e até crianças.
Mas o que é a catarata? Para explicar de uma forma didática, vamos compa-rar o olho com uma máquina fotográ-fica, que possui as lentes e o filme. O olho tem um filme fotográfico, que é
a retina, localizada no fundo do olho, responsável pela captura das imagens enviadas ao cérebro. Duas lentes prin-cipais, a córnea e o cristalino, são res-ponsáveis pelo foco das imagens sobre a retina.
É justamente no cristalino, uma lente espessa e transparente que está loca-lizada no interior do olho e logo atrás da pupila, que teremos a catarata. O processo de envelhecimento dessa lente que vai levar à catarata. O cristali-no, além de responsável pelo foco das imagens, também serve como barreira de proteção para alguns tipos de radia-ção luminosa, entre eles os raios UV (Ultravioleta), principalmente os raios infravermelhos. Essa característica do cristalino é importante para evitar que a retina fique exposta aos raios danosos.
Com o tempo, o cristalino perde a trans-parência e inicia um processo de opa-cificação, que pode variar de alguns dias (no caso das cataratas traumáti-cas) até vários anos, como é o caso da catarata senil, tipo mais comum e nor-malmente presente nos pacientes aci-ma de 65 anos. Essa opacificação leva a uma perda gradual e irreversível da visão, caso não seja realizada cirurgia para a retirada do cristalino doente e substituição por uma lente intraocular.
A cirurgia de catarata é hoje a mais realizada no mundo. É mais frequen-
O tamanho da incisão Pode variar de 6,0mm até 1,2mm, dependendo do tipo de equipamen-to utilizado na cirurgia e do modelo de lente a ser implantada.
Técnica de facoemulsificação
O modelo de lente a ser implantado Pode ser desde lentes padrões até lentes multifocais personalizadas que se adaptam à necessidade visual de cada paciente.
A suturaDependendo do tamanho da incisão, não há a necessidade de sutura, pois a arquitetura da incisão é chamada de autoselante.
O tipo de anestesiaPode ser feita por meio de bloqueio (injeção de anestésico ao peribulbar) ou tópica (com uso de colírio apenas).
CUIDE-SE
te que qualquer outro procedimento cirúrgico, haja vista a incidência e a prevalência da doença na população. A intervenção, atualmente, pode va-riar dependendo da técnica utilizada,
“
“
Com o tempo, o cristalino perde a
transparência e inicia um processo de
opacificação, que pode variar
de alguns dias até vários anos
76 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
“
“
A opacificação leva a uma perda gradual
e irreversível da visão, caso não seja
realizada cirurgia para a retirada do cristalino doente e
substituição por uma lente intraocular.
apesar de a de facoemulsificação ser a mais adotada. Mesmo a faco, como é mais conhecida entre os cirurgiões de catarata, pode ter algumas variações. Essas características da cirurgia vão determinar, principalmente, o tempo de recuperação do paciente, que pode va-riar de alguns dias até dois meses, em média, dependendo da técnica utilizada e da recuperação individual de cada pa-ciente.
A catarata é, hoje, um problema bas-tante comum em certas camadas da população e conta com um tratamento eficaz. A cirurgia, apesar de ter se mo-dernizado bastante nas últimas déca-das, com a melhora das técnicas, dos equipamentos e das lentes a serem im-plantadas, continua bastante complexa
e é considerada segura desde que feita no momento certo. As medidas para se tentar evitar a formação precoce da catarata já são muito conhecidas pela população em geral. Consistem ba-sicamente no uso de proteção ocular contra os agentes causadores como radiações Infravermelhas e Ultravioleta (UV).
Essa proteção pode ser facilmente con-seguida com o uso de lentes escureci-das com os filtros adequados. Portan-to, não deixe de usar óculos escuros e consulte seu oftalmologista regular-mente.
Dr. Cesar Ronaldo FilhoOftalmologista do Instituto de Olhos do Vitória Apart Hospital
98 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
EM FOCO
AVC: atendimento especializado e rápido reduz e evita sequelas
O Acidente Vascular Cerebral (AVC), popularmente chamado de derrame ou trombose cerebral, é a maior causa de morte no Brasil e a principal causa de le-são permanente (sequela, incapacidade) em adultos, ocorrendo em um em cada 1000 habitantes por ano. O AVC pode ser hemorrágico, quando um vaso se rom-pe e o sangue extravasa, ou isquêmico (80% dos casos), em que uma obstrução de uma artéria bloqueia o fluxo de san-gue que deveria irrigar uma determinada região, com “perda” de seu funciona-mento.
Atualmente, o AVC é considerado uma ur-gência médica, devendo ser dada ênfase ao seu conceito e entendimento, para um maior reconhecimento pela população e manejo mais apropriado. O primeiro pas-so para permitir o tratamento do AVC é o reconhecimento dos sinais e sintomas mais comuns, que variam conforme a parte do sistema nervoso atingida. Ge-ralmente, surge de forma repentina, e a perda de tempo para a abordagem dos pacientes significa pior evolução e prog-nóstico.
Um episódio curto de sintomas é chama-do de Ataque Isquêmico Transitório (AIT). Dura menos de 24 horas, normalmente entre 5 e 20 minutos. Um ou mais desses ataques precedem quase 60% de todos os AVCs e 10% dos pacientes apresen-tam um AVC definitivo em uma semana, devendo ser reconhecido, pois podemos preveni-lo, sendo este um “aviso”. Os principais sintomas de AVC são: fraque-za ou dormência numa parte do corpo, dificuldade em falar, compreender, ler ou escrever, piora súbita na visão, dor de cabeça fora do comum, vômitos, visão dupla, desequilíbrio, vertigem e tontura, convulsão, desmaio ou sonolência, e ri-gidez na nuca.
Para diagnosticar um derrame, o neuro-logista utiliza exames de imagem do cé-rebro: Tomografia Computadorizada (TC) e/ou a Imagem de Ressonância Magné-tica (IRM). Além desses, outros exames podem ser usados para procurar uma fonte de coágulos sanguíneos. Entre eles, eletrocardiograma (ECG), radio-grafia do tórax, ultrassonografia Doppler (também chamado Doppler de carótida) e ecocardiograma.
O tratamento de suporte, baseado no de complicações pulmonares e cardiovas-culares, era, até recentemente, o único disponível para muitos pacientes. Devido à falta de opções de tratamento para al-terar o curso da doença, pouca ênfase era dada à necessidade de intervenção. Atualmente, o aparecimento de algumas medicações e o desenvolvimento de téc-nicas cirúrgicas mais avançadas e crite-riosas possibilitam diminuir a lesão neu-rológica e reduzir ou até evitar sequelas.
A parte central (escura) representa área de isquemia definitiva. A área rosa (seta) indica penumbra isquêmica (área em sofrimento), capaz de recuperação com terapia trombolítica
O sucesso do tratamentodepende de:
1. Educação dos pacientes de risco (hipertensão arterial, diabetes, car-diopatia, etc).
2. Reconhecimento precoce dos sinais e sintomas de AVC.
3. Transporte rápido ao hospital.
4. Existência de setores especializa-dos no tratamento dessa doença nos hospitais de referência (Unidade de AVC).
5. Acesso a exames especializados (tomografia, ecodoppler e angio-grafia), a medicações especiais e à equipe de especialistas (neurologista e neurocirurgião).
98 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
No manejo do AVC isquêmico, o trata-mento com medicações trombolíticas (que dissolvem coágulos) ou dispositivos de retirada de trombos (coágulos) ainda não são utilizados rotineiramente no nos-so meio devido à falta de educação es-pecífica na população e mesmo conheci-mento no meio médico.
Sendo esse o tratamento mais efetivo para o AVC isquêmico, deve ser dado imediatamente – dentro de três horas de-pois que os sintomas começarem, por via intravenosa (IV), ou até 6 horas, por via arterial (IA). Pacientes que recebem este medicamento têm menos sequelas a lon-go prazo.
Por isso, é importante que qualquer pa-ciente com sintomas de AVC procure ou seja levado a um pronto-socorro, para avaliação imediata (urgente) por um neu-rologista. Apesar de revolucionária, essa terapia trombolítica exige a seleção cui-
“ “
Atualmente, o aparecimento de algumas medicações e o desenvolvimento
de técnicas cirúrgicas mais avançadas e criteriosas possibilitam diminuir a lesão neurológica
e reduzir ou até evitar sequelas
dadosa dos pacientes por especialistas e infraestrutura adequada. Se aplicada de forma abrangente, pode resultar em redu-ção das sequelas e mesmo dos gastos com o sistema de saúde.
Após o atendimento inicial do AVC isquê-mico, o paciente deve ter acompanha-mento e tratamento adequado de reabi-litação, em unidades apropriadas para o tratamento (Unidades de AVC), com equipes multidisciplinares (neurologista, fisioterapeuta, terapeuta ocupacional, fo-noaudiólogo, nutricionista, etc).
O AVC deve ser entendido e tratado como uma urgência médica, em unidades espe-cializadas para combater a doença que até então deixava invariavelmente sequelas permanentes e diversas consequências para o doente e seus familiares.
Dr. Leandro de Assis BarbosaPhD – Doutor em Ciências pela Universidade de São Paulo (USP) Neurocirurgião / Neurorradiologista Intervencionista do Vitória Apart Hospital – Instituto Neurológico do Espírito Santo – INEST
1110 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Ao entrarmos em uma UTI Infantil encon-tramos imagens inquietantes e ao mesmo tempo importantes. Em um primeiro olhar, o que mais nos chama a atenção são os bebês e crianças com seus muitos apare-lhos, seu sofrimento e sua enorme capa-cidade em lutar pela vida.
Ao nos distanciarmos desse maior impacto, deparamo-nos com outras questões significativas – a equipe médica, rápida, assertiva, determinada; a equipe de enfermagem, atenta e capacitada a executar o que lhes foi solicitado com urgência e precisão; a equipe de psicologia, próxima, com um cuidado outro que não apenas o do corpo; uma ampla gama de outros profissionais, como fisioterapeutas, fonoaudiólogos e especialistas; e ao lado de tudo isso, a família das crianças internadas.
Contamos com uma extensa literatura para nos auxiliar na compreensão das diversas tramas que percorrem essas re-lações, seja no que diz respeito aos con-tatos e à comunicação entre todas essas pessoas, seja a trama psíquica que envol-ve os cuidados da equipe e o cuidado da família; as projeções que fazem parte da situação de cuidar de uma criança doente como profissional e cuidar de uma crian-ça doente como família.
Entretanto, muito dessa literatura baseia--se em autores que escreveram há qua-tro, cinco ou mais décadas, a partir de extensas observações de histórias de bebês e crianças com curtos períodos de internação, que não necessitaram utilizar respiradores, medicações para o amadurecimento do pulmão, ou perma-necer por muitos meses em hospitais de-vido a um acidente automobilístico.
Essas crianças permaneciam afastadas de seus pais e familiares, por motivos variados, fossem esses baseados em te-orias higienistas, por medo de infecções e até por descrença na possibilidade de que a família, principalmente a mãe, tives-se condições de participar dos cuidados com o seu filho num hospital. Com o tem-po, o olhar focado na criança exige que seu entorno seja cuidado e seus cuida-dores acolhidos. Pierre Budin, pediatra, já afirmara, após sua vasta experiência, que “de nada adiantava salvar um bebê se a mãe fosse perdida”. Já apontava que esta era uma figura fundamental nessa situa-ção. Por um tempo isso ficou esquecido.
Os estudos enfatizam que a ausência da família e, em especial da mãe, pode provocar uma série de dificuldades emo-cionais, pois o maior malefício inerente a esse processo se refere à separação da criança doente de sua mãe, justamente em um momento de crise, determinado pela doença, em que a criança necessita de apoio e carinho materno. Assim, o ob-jetivo do atendimento da equipe de saúde deve seguir o princípio de minimizar o so-frimento da criança, promovendo-lhe saú-de e fazendo dela um elemento ativo no processo. Uma das formas de minimizar esse sofrimento é a valorização das re-lações familiares, permitindo a presença dos pais durante a internação e incluindo a família ampliada neste contexto.
BEM ME QUER
Aspectos psicológicos dos familiares dos pacientes internados em UTI infantil
Mural elaborado pela equipe de Psicologia da Perinatal Vitória, com e-mails e desenhos enviados por uma família
1110 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Na Clínica Perinatal Vitória – UTI Infantil e Maternidade –, o acompanhamento inten-sivo dos pais é extremamente importante e valorizado pela equipe de saúde. Eles são acompanhantes e não visitantes.
Na ala pediátrica, eles são estimulados a permanecerem por 24 horas ao lado de seu filho, horário restringido apenas caso este necessite de suporte para respirar e sedação, como nos casos de cirurgia car-díaca, por exemplo.
Acompanhantes e visita da família
ampliada
A visita dos irmãosA internação de uma criança afeta, desde seu início, todos os mem-bros da família. Inclusive os irmãos, que muitas vezes passam dias sem compreender o que está acontecen-do, independente da idade. Diante de sua ansiedade, somada a de sua família, estes podem apresen-tar distúrbios de sono, alimentação, dificuldades na escola e de relacio-namento, principalmente se a inter-nação se torna prolongada.
O cuidado da saúde mental dos irmãos deve permitir que estes se sintam bem-vindos na UTI Infantil para que enfrentem a situação com segurança junto a seus pais.
Na Perinatal Vitória, a visita é agen-dada pelo serviço de Psicologia, conforme a disponibilidade da fa-mília. É realizada a escuta individu-al do irmão, por meio de recursos, e a seguir a criança é convidada a
entrar na Unidade. Não há tempo de permanência definido. Ela é es-timulada a tocar e conversar com o irmão, contar estórias e desenhar, conforme a idade. Novas visitas são realizadas de acordo com a sua de-manda.
As reações dos pais quanto à re-percussão da visita são muito sa-tisfatórias, estando relacionadas à diminuição ou à supressão dos sin-tomas na criança que está em casa e até ao alívio na angústia dos pais, que, devido à dificuldade da situa-ção, não sabem como lidar com os outros filhos.
O melhor resultado é observado nas próprias crianças internadas. Elas mostram-se mais seguras e con-fiantes, fatores que contribuem para uma recuperação mais rápida e efe-tiva, o que tanto a família quanto a equipe de saúde desejam.
Mariane de Freitas Cordeiro | Psicóloga | Perinatal Vitória Uti Infantil e Maternidade no Vitória Apart Hospital | CRP 16/1490
A mãe Josenite Matos cuidando de Guilherme,
na UTI Neonatal
““
Hoje, os estudos enfatizam que a
ausência da família e, principalmente da
mãe, durante a fase de hospitalização, pode
provocar uma série de dificuldades emocionais
Na ala neonatal, onde estão internados os bebês recém-nascidos, o casal pode per-manecer durante todo o dia, pois enten-demos que ambos, mas principalmente a mãe, devem descansar durante a noite, para que o nível de estresse não interfira no processo de amamentação e vincula-ção com o bebê, pois estes são funda-mentais na constituição deste novo ser.
Já avós, tios e amigos íntimos da família são convidados a visitar a criança interna-da diariamente, de forma a compreende-rem e darem suporte aos pais neste mo-mento delicado. Além disso, essas visitas são bastante importantes e estimulantes, no caso de crianças mais velhas.
1312 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Neste momento de retomada de investi-mentos em geral, o setor de saúde tem se beneficiado com projetos e obras de edificações hospitalares. Este cenário de muitas oportunidades é, também, de grandes desafios para os profissionais de projeto que atuam nesse setor.
O maior desafio é, sem dúvida, o at-endimento da conformidade legal. Já vai longe o tempo em que era possível elaborar um projeto de edifício de saúde e só na fase da aprovação ter contato com a legislação sanitária.
Os arquitetos hospitalares, coordena-dores de projeto, devem conhecer a legislação sanitária, o funcionamento dos hospitais, os fluxos que serão gera-dos e condicionados pela arquitetura, as regras da Acreditação Hospitalar, as tendências de crescimento destes edifí-cios e a inter-relação entre os diversos subsistemas que vão formar o mesmo.
Na atualidade, um bom edifício de saúde será resultado de uma tomada de decisão que considere as condicio-nantes legais a serem atendidas para o funcionamento do negócio proposto e da presença de um arquiteto coordena-dor ou gerente de projeto.
O alto custo das obras, cronogramas apertados e a necessidade de cum-prir o planejamento preestabelecido exigem o conhecimento do conjunto de projetos (estrutural, elétrico, hidráulico, de condicionante ambiental e outros) e o domínio do processo de trabalho, condição sine qua non do bom anda-mento das obras, e consequentemente, fator de prevenção de futuro retrabalho.
É preciso tratar a obra hospitalar como são tratadas as grandes obras de engenharia, praticando a interdependência entre os projetistas e a cobrança (justa e pertinente) de cada
uma das responsabilidades técnicas. Diferentemente do que ocorria no passado, torna-se cada dia mais difícil deixar questões de coordenação de projetos, detalhamento, acabamento, especificação de materiais e outras para serem resolvidas na obra. Ou seja, não é possível alcançar a conformidade legal sem buscar a responsabilidade profissional e legal de cada um dos envolvidos na tarefa.
Há poucos dias, ocorreu um fato que pode ajudar a ilustrar essa questão: um hospital novo, de média complexidade, construído dentro dos melhores pa-drões sanitários e arquitetônicos, foi au-tuado pela vigilância sanitária por estar realizando atividades típicas de farma-cotécnica nas dependências de uma farmácia convencional projetada para fazer apenas dispensação de medica-mentos.
Ou seja, havia um desencontro entre o objetivo inicial da farmácia e a sua utilização. Do ponto de vista legal, o projetista errou ou o farmacêutico responsável desconhecia os limites que o espaço físico impunha à sua atividade?
Responsáveis legais, em todos os níveis, devem estar cientes das suas responsabilidades e dos seus limites, atuando de acordo com as melhores práticas de suas profissões. O farmacêutico daquele hospital desconheceu suas limitações, não as comunicou à chefia superior e assumiu responsabilidades além das possibilidades efetivas de trabalho.
Esse exemplo ilustra a realidade atual: o setor de saúde no Brasil, de forma extensiva, está saindo do amadorismo e se profissionalizando por meio do tra-balho especializado, coordenado, obje-tivo, respeitando os limites legais e pro-
fissionais. Interessante é que o setor de saúde já funciona dessa forma quando o assunto é atender aos pacientes, não havendo dúvida sobre a responsabi-lidade técnica de cada profissional de saúde frente aos pacientes atendidos.
O desafio de gerir os recursos físicos e tecnológicos necessários à prestação da assistência à saúde passa cada vez mais pela necessidade de profissionalização no trato dos problemas físicos dos hospitais, frequentemente delegado a pessoas sem formação ou com formação duvidosa, e só será alcançado através da gestão eficaz do trabalho profissional e multidisciplinar.
O problema é que, na mesma dimen-são que o trabalho multidisciplinar é necessário, os profissionais de uma maneira geral teimam em defender seus territórios e ignorar o dos outros, es-perando que alguém coordene o caos resultante de tantas cabeças pensando sobre um mesmo objeto.
Minha experiência profissional tem demonstrado que, para garantir quali-dade, vigor e conformidade legal aos projetos, é preciso estar disposto a tra-balhar em equipes multidisciplinares, melhorar soluções, antecipar conflitos resultantes da sobreposição dos sub-
Conformidade legal e arquitetura hospitalar
GESTÃO EM SAÚDE
Mariluz Gomes Esteves é arquiteta
1312 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
SOBRE A AUTORA
FORMAÇÃO | Arquiteta – Curso de Arquitetura e Urbanismo pela Universidade de Brasília – Universidade de Brasília. (1976/1982).Especialista em Arquitetura do Sistema de Saúde – Convênio Universidade de Brasília / Ministério da Saúde / Organização Mundial de Saúde. (1982).
Mestre em Administração de Negócios pela Universidade Estadual de londrina. (2002/2005).
ATIVIDADES PROFISSIONAIS EM EXERCÍCIO | Diretora Executiva da empresa “Pró-Saúde” – Profissionais Associados em Saúde, de sua propriedade, com sede em londrina (PR).
Professora convidada do curso de especialização em Arquitetura do Sistema de Saúde da Universidade Federal da Bahia.
Consultora da Secretaria de Estado da Saúde do Espírito Santo, por meio da gerenciadora de projetos Concremat.
Membro do Colégio Brasileiro de Administradores Hospitalares e na continuidade da Federação Brasileira de Administradores Hospitalares desde 30 de maio de 1994.
ÁREA DE ATUAÇÃO | Gestão de recursos físicos, tecnológicos e financeiros das organizações de saúde, por meio de atividades de coordenação, planejamento, consultoria e elaboração de projetos nas áreas de Arquitetura e Administração.Mariluz Gomez Esteves
Arquiteta
sistemas de engenharia que definem a edificação e manter os colegas informa-dos sobre as novas soluções em cada área de projeto.
É fundamental melhorar, dessa forma, a qualidade dos novos projetos, e intro-duzir nas obras ainda em andamento inovações que vão reduzir a obso-lescência (tecnológica ou legal) das edificações, o que muitas vezes ocorre antes da entrega da obra.
Finalizando, estou convicta de que o fu-turo para o edifício hospitalar passa pelo trabalho multidisciplinar, como também acredito que não possa existir trabalho multidisciplinar sem colaboração e co-ordenação entre os diversos parceiros.
1514 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Desde seu início, em 1896, quando o Dr. ludwig Rehn suturou, com sucesso, um ferimento cardíaco, a cirurgia do coração evolui às custas de desafios e dos des-bravadores. Cerca de cem anos após o primeiro êxito e vários obstáculos supe-rados por brilhantes cirurgiões e amantes do labor, continuamos entusiasmados a desenvolver uma cirurgia cada vez menos cruenta, de rápida recuperação, de tera-pêutica otimizada e estética aprimorada.
A cirurgia cardiovascular, há alguns anos, era conhecida por seu pós-operatório com altas taxas de complicações e óbi-tos. Hoje, após muito estudo e aperfei-çoamento por parte dos cirurgiões e car-diologistas, no intuito de melhorar esses números e a despeito da idade mais avan-çada e comorbidades mais presentes dos pacientes, podemos oferecer cirurgias mais rápidas, eficientes, com menos dor e de ótima recuperação em período de tempo reduzido.
Muitos cirurgiões adotaram como rotina a realização de cirurgias ditas minimamente invasivas, que compreendem as cirurgias sem circulação extracorpórea, com mini-toracotomias, ou as cirurgias auxiliadas por vídeo.
Já com grande experiência nas duas pri-meiras, a equipe de cirurgia cardiovascular Dr. Schariff Moyses empreendeu grande dedicação em busca de conhecimento e aprimoramento em cirurgia videoassistida.
Com o auxílio de cirurgiões pioneiros no País, como o Dr. Robson Poffo, consegui-mos trazer à realidade no Espírito Santo o que há de mais avançado no mundo, colocando o nosso Estado em lugar de destaque no cenário brasileiro em cirurgia cardiovascular.
Cirurgia cardíaca por vídeo
Nosso primeiro paciente era portador de comunicação interatrial, patologia congê-nita a qual consiste na ausência da mem-brana que separa os átrios esquerdo e direito. A cirurgia durou cerca de quatro horas, sem intercorrências. O paciente foi extubado em sala e teve alta da UCO (Unidade Coronariana) um dia depois da cirurgia.
O procedimento contou com a colabora-ção de vários profissionais e apoio irres-trito do Vitória Apart Hospital, tendo sido uma cirurgia custeada pelo hospital e pela equipe cirúrgica.
A segunda cirurgia foi realizada em um paciente portador de patologia mitral de origem reumática. Foi realizada uma plas-tia valvar, também com sucesso. Ambos os pacientes relataram pouca dor e fo-ram mobilizados do leito no dia seguinte. Observamos que, além da qualidade na recuperação do paciente, o tempo de in-ternação em UCO e mesmo hospitalar foi menor, o que também contribuiu para a diminuição de gastos.
A cirurgia cardíaca videoassistida ainda está no início de sua caminhada, sendo oferecida apenas a pacientes portadores de patologias específicas e devendo ser realizada em hospitais que contam com estrutura adequada. Todos esses cuida-dos devem ser observados para que uma cirurgia minimamente invasiva não se tor-ne maximamente lesiva.
Atualmente, o projeto inclui três pacientes já aprovados para o procedimento por vídeo e cerca de dez outros em propedêutica para aprovação no protocolo. À semelhança do início da cirurgia cardiovascular, existem hoje muitos cirurgiões que, apesar das mazelas e dificuldades impostas pelo cotidiano, transformam seu ofício em amor principalmente às pessoas que necessitam da terapêutica cardiovascular.
As cirurgias estão mais rápidas, eficientes, com menos dor e exigem período menor de recuperação para o paciente
Dr. Assad Miguel SassineCirurgião Cardiovascular da Sociedade Brasileira de Cirurgia Cardiovascular e no Vitória Apart Hospital
A equipe de cirurgia cardiovascular Dr. Schariff Moyses e o paciente operado: comemoração dos resultados
PROGRESSOS DA MEDICINA
1514 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Incidência e Epidemologia | O câncer de pâncreas ocorre com maior frequência no sexo masculino do que no feminino e representa a quarta ou quinta causa de morte no Brasil por doença relacionada a câncer. É mais frequente na raça negra. A maior incidência ocorre entre os 60 a 80 anos de idade. Menos de 2% dos casos ocorrem em pacientes com menos de 40 anos.
Apresenta-se com incidência diferente de acordo com a localização anatômica, sen-do 60% dos casos com envolvimento da cabeça do pâncreas, 15%-20% no corpo, 5% na cauda e aproximadamente 40% multicêntrico.
A taxa de mortalidade é bem próxima da incidência, demonstrando que as chances de cura são pequenas.
Patologia | O adenocarcinoma ductal e suas variantes representam 80% a 90% de todos os tumores malignos do pâncreas. Aproximadamente 70% do câncer ductal cresce na cabeça do pâncreas ou no pro-cesso uncinado.
Outras formas de câncer de pâncreas in-cluem o carcinoma de células acinar, que são mais frequentes na quinta e sétima décadas e ocorrem como grandes tumo-rações no corpo e cauda do pâncreas. O pancreatoblastoma é uma rara forma de câncer encontrada usualmente nas crian-ças. Tumores não epiteliais de todos os tipos, incluindo os leiomiossarcomas, li-
possarcomas, plasmocitomas e linfomas, que podem desenvolver dentro do pân-creas, são raros.
Quadro Clínico| O câncer de pâncreas é um dos tumores mais difíceis de detec-tar e diagnosticar devido ao aparecimento tardio de seus sintomas e da sua localiza-ção anatômica.
Na história clínica, os sintomas mais co-mum são a perda de peso, dor, icterícia, naúsea, vômito, mal-estar, fraqueza e di-arreia.
Diagnóstico | O diagnóstico diferen-
cial do câncer ductal do pâncreas inclui condições que podem se manifestar como uma massa sólida no pâncreas, especialmente na pancreatite aguda e mais comumente na pancreatite crônica. Os tumores da ampola de Water e os colangiocarcinomas distais manifestam-se também com obstrução biliar e icterí-cia. Pode ser difícil diferenciar uma lesão cística neoplásica de uma não neoplásica do pâncreas baseado em estudos de imagem não invasivos. O diagnóstico de lesão cística neoplásica deve ser sempre considerado em pacientes que possuem cisto isolado e que não apresentam fa-tores de risco para pancreatite, como al-
Avanços no tratamentodo câncer de pâncreas
Dr. Vinicius Gomes da Silveira – Mestre e Doutor em Cirurgia – UFRJ TCBC, TABTO, TSBCBM, TCBCD – Cirurgia Hepatobiliar e Pancreática –
Coordenador do Programa de Transplante Hepático do Vitória Apart Hospital
Dr. Cristiano Drumond Magalhães – Oncologista Clínico TSBOC/AMB – Oncologista do Vitória Apart Hospital – Cirurgia Hepatobiliar e Pancreática
Coordenador do Programa de Transplante Hepático do Vitória Apart Hospital
ARTIGO MÉDICO
1716 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
infelizmente estão em níveis normais na doença inicial. Além disso, esses marcadores estão elevados em outras patologias malignas e mesmo benignas. Estudos têm demonstrado o valor preditivo de malignidade, quando uma massa pancreática é avaliada, para o CA 19.9, que tem sensibilidade de 81%, especificidade de 89%, valor preditivo positivo de 94% e valor preditivo negativo de 89%. Apresenta também valor prognóstico, tendo relação com a ressecabilidade do tumor. Quando os valores séricos ajustados estão acima de 150 predizem a irressecabilidade em 88% dos casos. Os níveis elevados de CA 19.9 que não reduzem após alguns ciclos de quimioterapia significam pior prognóstico.
Tratamento Cirúrgico | A cirurgia constitui, no momento, o melhor tratamento para o câncer de pâncreas.
A ressecção cirúrgica do tumor e dos tecidos circunvizinhos é a única te-rapia curativa para o câncer de pân-creas. As opções cirúrgicas para o câncer de pâncreas incluem a clássica duodenopancreatectomia (cirurgia de Whipple), a duodenopancreatectomia com preservação do piloro, a duodeno-pancreatectomia radical ou extendida, a duodenopancreatectomia total ou a pancreatectomia distal. O procedimento
coolismo, trauma abdominal ou história prévia de pancreatite aguda ou crônica ou de doença do trato biliar.
O diagnóstico, no entanto, é baseado em exames de imagem e exame histopa-tológico.
Exames de Imagens | Os mais diversos métodos de imagem são utilizados no di-agnóstico do câncer de pâncreas com a acurácia diagnóstica de: ultrassonografia abdominal (sensibilidade 70% e espe-cificidade 85%) ou ultrassonografia en-doscópica (sensibilidade 95% e especific-idade 53%), tomografia computadorizada (sensibilidade 85% e especificidade 90%), angiografia (sensibilidade 75% e especi-ficidade 80%) e ressonância magnética com colangiopancreatorressonância (84% sensibilidade e 97% especificidade).
Cirúrgico | A laparoscopia, procedimen-to adotado como rotina em diversos ser-viços, pode ser utilizado no estadiamento das lesões tumorais do pâncreas para identificar metástases hepática ou implan-tes peritoneais. A grande indicação é no câncer de corpo e cauda em que não está indicado cirurgia paliativa.
A biópsia é importante para definição da histogênese e pode ser realizada por meio da Colangiografia Endoscópica Retrógrada (CPER), por punção aspirativa por agulha guiada por ultrassonografia ou tomografia computadorizada (80% a 90% podem ser realizadas por agulha de Chiba), por ultrassonografia endoscópica e por laparotomia (quando não dispomos dos métodos citados). Outros Exames | Pacientes com lesões da cabeça do pâncreas frequentemente têm níveis elevados de fosfatase alcalina e bilirrubinas, sugestivos de icterícia obstrutiva. Outros exames de rotina geralmente estão normais. Os dois marcadores tumorais mais utilizados são o antígeno carcinoembrionário (CEA) e o CA 19.9. Os dois apresentam-se geralmente elevados na doença avançada, mas
ARTIGO MÉDICO
cirúrgico a ser utilizado depende da lo-calização do tumor.
Os tumores localizados na cabeça, pro-cesso uncinado e colo, que represen-tam aproximadamente 70% dos tumores pancreáticos, são comumente resseca-dos com uma duodenopancreatectomia com ou sem preservação do piloro e duodeno proximal. Esses dois procedi-mentos têm níveis de morbidade e mor-talidade similares.
A preservação do piloro é tecnicamente fácil e rápida, mas pode estar asssocia-da a um retardo do esvaziamento gástri-co. A via de acesso pode ser feita por uma incisão mediana xifo transumbilical, por uma incisão subcostal bilateral ou por uma incisão subcostal direita. Após inventário da cavidade, se não identi-ficadas metástases, inicia-se o procedi-mento cirúrgico programado, a duode-nopancreatectomia.
A colecistectomia é usualmente real-izada devido ao risco de colecistite pós-anastomose biliodigestiva. A recon-strução do trânsito intestinal pós-duo-denopancreatectomia pode ser feita de várias formas. A mais comum inicia-se com a anastomose do ducto pancreáti-co com o jejuno (pancreatojejunostomia terminolateral), depois com a anasto-mose do hepático com o jejuno (hepati-
Peça cirúrgica – antro gástrico, duodeno com primeiro segmento jejunal, colédoco e vesícula biliar e gânglios
1716 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
cojejunostomia terminolateral) e, final-mente, a anastomose do estômago com o jejuno (gastrojejunostomia terminolat-eral) transmesocólica ou pré-cólica.
A duodenopancreatectomia total deve ser realizada no carcinoma difuso em toda a glândula ou nos tumores multi-cêntricos. A pancreatectomia distal é re-alizada nos tumores de corpo ou cauda do pâncreas.
Considera-se como tumor de pâncreas irressecável quando a presença de: metástase a distância, envolvimento tu-moral da artéria mesentérica superior ou da veia mesentérica superior, oclusão da veia porta, invasão do tronco celíaco, aorta ou da veia cava.
Na impossibilidade da ressecção curativa, os tumores que acometem a cabeça do pâncreas com obstrução biliar e do trânsito intestinal exigem,
se possível, um procedimento cirúrgico paliativo que consiste nas derivações biliar e gástrica.
Uma anastomose biliodigestiva resolve a obstrução biliar e uma gastroenteroanastomose resolve a obstrução duodenal. Nas situações em que os procedimentos cirúrgicos paliativos estão contra-indicados, a obstrução biliar pode ser resolvida por uma drenagem biliar percutânea ou através de uma CPER com a colocação de uma prótese na via biliar. A cirurgia paliativa não está indicada nos tumores irresecáveis do corpo ou cauda do pâncreas.
Complicações da Duodenopancre-atectomia | As complicações cirúrgicas estão relacionadas com a experiência dos cirurgiões em centros com grande volume desses procedimentos. Nesses, a mortali-dade gira em torno de 2% a 4% dos casos.
A fístula pancreática na anastomose pan-creatojejunal, o abscesso intraperitonea e o retardo do esvaziamento gástrico são as complicações mais frequentes. O ex-travazamento na anastomose pancreática com a formação de fístula pancreática corre em 15% a 20% dos pacientes. A dre-nagem adequada permite o fechamento da fístula em um menor período de tem-po. A fístula biliar é menos frequente que a fístula pancreática e, com uma drenagem adequada, cicatriza em pouco tempo. O retardo do esvaziamento gástrico ocorre em 15% a 40% dos pacientes e normal-mente resolve com o passar do tempo.
As complicações e a mortalidade ten-dem a diminuir na medida em que os cirurgiões aumentam a experiência com esse procedimento de alta complexi-dade.
Clínico| Apesar de a cirurgia ser cura-tiva em estágios inicias, esses pacientes
Peça cirúrgica aberta mostrando o tumor na cabeça do pâncreas
ARTIGO MÉDICO
1918 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
continuam tendo prognóstico reservado e aí entra o tratamento clínico, que é o da utilização da quimioterapia isolada ou as-sociada à radioterapia, após a realização da cirurgia, para diminuir o índice de re-cidiva (terapia adjuvante) ou até mesmo antes da cirurgia, para tornar o tumor ressecável (terapia neoadjuvante).
Essas terapias são divididas de acordo com a condição da doença, sendo essa ressecável, localmente avançada e/ou metastática. Além dos quimioterápicos, dispomos hoje de terapia biológica que, quando associado, aumenta, mesmo que de pequena monta, o tempo de vida dos pacientes. (22.8 meses vs 20.2 meses de sobrevida). No cenário da doença metas-tática, no qual a sobrevida média dos pacientes é da ordem de seis meses, a utilização da terapia sistêmica tem melho-rado mais a qualidade de vida (diminuição de sintomas) que propriamente aumenta-do o tempo de vida.
Referências Bibliográficas | Regine W.F., Winter K.W., Abrams R., et al: RTOG 9704 a phase III study of adjuvant pre and post chemoradiation (CRT) 5-FU vs. gemcitabine (G) for resected pancreatic adenocarcinoma. 2006 ASCO Annual Meeting Proceedings (Post Meeting Edition)J Clin Oncol 24. (18S): 4007.2006;
Neoptolemos J.P., Stocken D.D., Friess H., et al: A randomized trial of chemoradiotherapy and chemotherapy after resection of pancreatic cancer. N Engl J Med 350; 12.
Neuhaus P., Riess H., Post S., et al: Oettle Deutsche Krebsgesellschaft (CAO/AIO). CONKO-001: Final results of the randomized, prospective, multicenter phase III trial of adjuvant chemotherapy with gemcitabine versus observation in patients with resected pancreatic cancer
(PC). J Clin Oncol 26. (15S (May 20 Supplement)): lBA4504.2008;
Neoptolemos J., Buchler M., Stocken D.D., et al: ESPAC-3(v2): a multicenter, international, open-label, randomized, controlled phase III trial of adjuvant 5-fluorouracil/folinic acid (5-FU/FA) versus gemcitabine (GEM) in patients with resected pancreatic ductal adenocarcinoma. J Clin Oncol 27. (Suppl): 2009;
Impact of chemoradiotherapy after disease control with chemotherapy in locally advanced pancreatic adenocarcinoma in GERCOR phase II and III studies.Huguet F; Andre T; Hammel P; Artru P; Balosso J; Selle F; Deniaud-Alexandre E; Ruszniewski P; Touboul E; labianca R; de Gramont A; louvet J Clin Oncol. 2007 Jan 20;25(3):326-31.
ARTIGO MÉDICO
1918 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Introdução | A vancomicina foi utilizada para tratar infecções sérias por microor-ganismos gram-positivos por 30 anos antes que resistência significativa a ela se desenvolvesse. Em 1986, a resistência à mesma foi descrita em dois isolados clí-nicos de Enterococcus faecium na Fran-ça(1). Uma década depois, o Enterococo Resistente à Vancomicina (VRE) se torna-va um problema mundial.(2).
A prevalência nos Estados Unidos do VRE gira em torno de 33% dos isolados em culturas clínicas, maior que em países da Europa, onde varia entre 13% e 28%.(10).
No Brasil, Sader et al, publicaram, em 2004, dados de prevalência de resistên-cia à vancomicina em culturas clínicas de enterococos na ordem de 7%.(8) Taxas de incidência de resistência em isolados clínicos de VRE crescentes foram relata-das por Medeiros et al em 2005, mostran-do um aumento de 9,5%, em 2000, para 15,8%, em 2002, em hospital universitário em São Paulo(9).
A infecção por VRE é apenas o topo do iceberg; 10 a 20 vezes mais pacientes são colonizados que infectados.(3). O crescen-te aumento na sua prevalência em hospi-tais é preocupante por várias razões:
Segurança e Qualidade Hospitalar: controle da disseminação de VRE em UTI de hospital terciário
1) A maioria dos isolados de VRE são concomitantemente resistentes aos anti-microbianos de escolha para seu trata-mento, que são as penicilinas e os ami-noglicosídeos;
2) Pacientes que desenvolvem infecção por VRE são, na maioria das vezes, ido-sos, debilitados, que possuem múltiplas comorbidades ou são imunossuprimi-dos. Essa população é esperada crescer nas próximas décadas.(2,5)
3) Enterococo pode servir como reser-vatório de genes de resistência à van-comicina que poderiam ser transmiti-dos a bactérias mais virulentas como o Staphylococcus aureus.(2). Ainda, o Enterococo vem se tornando um agente extremamente frequente em infecções nosocomiais, ocupando o terceiro lugar em frequência em alguns países.(10) .
Enterococos, incluindo o VRE, são relativamente resistentes ao calor e à lavagem das mãos com água e sabão sem antisséptico.(6) Em vários estudos epidemiológicos, o VRE foi isolado em superfícies de ambientes onde o paciente esteve, como grades das camas, mesas de cabeceira, maçanetas, roupa de cama, torneiras, assento de banheiro,
bombas de infusão entre outros.(5,6) Essas observações podem sugerir um papel do ambiente como importante reservatório do VRE.(7)
A taxa de mortalidade atribuída aos pacientes infectados com VRE tem sido reportada a 36,3% quando comparada a 16,4% para pacientes que apresentam infecção por enterococo sensível à vancomicina. A infecção de corrente sanguínea por VRE é fator de risco independente para morte. (OR 9,1).(3)
Os guias de conduta referentes a con-trole de microorganismos multirresis-tentes recomendam que os hospitais desenvolvam e implementem um plano para prevenir a disseminação do VRE.(11) Entretanto, recomendações definitivas sobre os métodos de vigilância ainda não foram determinados. Este trabalho relata as medidas adotadas no decorrer de 20 meses para controle da dissemi-nação do VRE em uma UTI.
Desenho de Estudo | Este é um estu-do quasi-experimental. As intervenções resultantes do trabalho de rotina de uma CCIH foram descritas, relacionando-as com a redução da incidência de VRE e com os custos dessas medidas.
ESTUDO CIENTÍFICO
Gomes CC, Vicentini SG, Almeida PlS, Bernardino A, Moreira ACV, Barcelos H, Dalla Bernardina DFS
Resumo | Objetivo: Descrever uma série de medidas de controle aplicadas para interromper a transmissão de VRE em uma UTI.
Desenho do estudo: Quasi-experimental.
Local: Hospital de complexidade terciária de internação de agudos, UTI com 23 leitos. Intervenções: baseadas na vigilância ativa de colonizados, precaução de contato estendida, monitorização dos processos de higienização das mãos e adesão à precaução de contato, educação e feedback das taxas de colonização e infecção.
Conclusão: Esta série de medidas aplicadas em conjunto foi eficiente em controlar o aparecimento de novos casos de colonização ou infecção por VRE, com a redução da incidência deste na UTI.
ESTUDO CIENTÍFICO
2120 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
ESTUDO CIENTÍFICO
Local | O Vitoria Apart Hospital é um hos-pital privado com 223 leitos, sendo 23 de UTI geral. Além desta UTI, possui outros 46 leitos de UTI, divididos entre cardioló-gica, neurológica, queimados, pediátrica e neonatal. Possui ala de internação de pacientes oncológicos que somam 35 leitos. O movimento desta UTI geral é clí-nico cirúrgico, com 653 saídas no ano de 2009.
Micrologia | As amostras de swabs re-tais da vigilância ativa instituídas na UTI foram semeadas em meios de cultura específicos, e a identificação do gênero Enterococcus se deu pela hidrólise bile--esculina e tolerância a Nacl 6.5% e para espécie foram utilizadas provas adicio-nais com carboidratos e aminoácidos. O teste de suscetibilidade à vancomicina é feito por meio do MIC (Etest) e disco difu-são em Agar Mueller-Hinton (MH), e a in-terpretação segue as normas ClSI, 2009.
Principais medidas:
• Maio de 2007 – Vigilância ativa para VRE com coleta de swab dos pacientes que preenchiam os seguintes critérios: in-ternação maior que sete dias, uso prévio de vancomicina e presença de procedi-mento invasivo; ainda os pacientes com mais de dois meses de internação eram triados com swab retal mensalmente.• Abril de 2008 – Precaução de contato e coleta de swab de vigilância de todos os pacientes contactantes. Corte de pacien-tes colonizados e designação de funcio-nários específicos para atendê-los.• Julho de 2008 – Treinamentos.• Agosto de 2008 – Vigilância de pro-cessos de higienização das mãos e ade-são à precaução de contato na UTI. Am-pliação dos critérios de risco para coleta de cultura de vigilância: além dos citados anteriormente, foram incluídos na triagem pacientes com história de cirurgia toraco-abdominal, pacientes onco-hematológi-cos, pacientes em diálise e pacientes pro-venientes de outro hospital.• Fevereiro de 2009 – Coleta de cultura de vigilância em todos os pacientes com internação superior a 24 horas e a cada
sete dias de permanência. Precaução de contato para todos os pacientes da UTI.
• Março de 2009 – Instituição de super-visão de limpeza terminal nos quartos de pacientes colonizados por VRE.• Junho de 2009 – Realização de tipa-gem molecular de dez das cepas isoladas no período: a tipagem foi realizada com dez das 41 cepas da época. Apesar do número não ter permitido a caracteriza-ção completa do surto, sugeria que: havia aparentemente duas cepas (ou três) em circulação no hospital. Isso é comum nas descrições de surtos em literatura. Aponta que, além da transmissão horizontal (con-taminação de outros pacientes por meio de mãos dos profissionais ou materiais a partir de um caso), há a predisposição e risco inerente ao paciente com certas condições – fatores de risco já descritos acima – de desenvolver o VRE a partir de sua própria flora.
A importância do ambiente da CPC na transmissão cruzada se mostrou clara-mente através da observação que a ilha 4 aparecia repetidamente como o vínculo mais frequente entre os casos. Dentre as cepas tipadas, os pacientes em diálise apresentavam a mesma cepa, sugerin-do a participação deste procedimento na corrente de transmissão ou apenas con-firmando a epidemiologia dos fatores de risco. • Outubro de 2009 – Revisão de pro-cessos de higienização do quarto, esta-belecendo parâmetros obrigatórios e tem-po mínimo de limpeza.• Novembro de 2009 – Feedback (his-tórico – o que aprendemos com isso?) e treinamento de toda a equipe de técnicos de enfermagem.• Março de 2010 – Modificação dos cri-térios de coleta e instituição de precaução de contato no CPC Geral e Asas.
Discussão | Habitualmente a colonização precede à infecção. Isso é verdadeiro para o VRE.(2) Dos pacientes colonizados por VRE, entre 4% a 30% podem evoluir com infecção por esse agente.(4) Em análises multivariadas, o
fator de risco mais comum associado ao desenvolvimento de infecção por VRE é a gravidade da doença de base.(2) Dentre os casos classificados como infecção neste estudo, de quatro pacientes em 49, todos apresentavam condições clínicas graves incluindo insuficiência renal, doença linfoproliferativa e diabetes descompensada, tinham tempo de internação prolongado (média de 42,4 dias) e uso prévio de vários esquemas antimicrobianos.
A transmissão cruzada parece ser o meio primário de disseminação do VRE dentro do ambiente da UTI, sendo responsável por até 85% da colonização adquirida.(3) A complexidade do controle do VRE se mostra nas ações combinadas ne-cessárias para o seu controle e na neces-sidade de intervenção em hábitos de difícil mudança como a adesão à precaução de contato e higienização das mãos, o que a torna bastante difícil, como afirma também Weinstein.(2) A história de não se controlar VRE no ambiente hospitalar mostrou que a disseminação progride com a ausência ou raros casos de colonização e/ou infecção por VRE para surto monoclonal e, final-mente, para endemicidade policlonal.(2)
Apesar de não termos tipado todas as cepas, a amostra avaliada sugere que es-távamos fazendo a transição da fase de surto monoclonal para fase de endemia policlonal.
Dentre as consequências percebidas frente a uma situação de surto ou endemia por VRE, percebemos elevado impacto da colonização e infecção por VRE tanto individualmente como para a instituição. Há dificuldade para paciente e familiares entenderem a diferença entre colonização e infecção, gerando aumento da percepção de risco para sua saúde, e, também, uma contribuição negativa para a imagem do hospital, com uma percepção de risco aumentado pela sociedade médica e clientes, como já referido por outros autores.(11). A literatura aponta a vigilância passiva, ou seja, se pautar nos resultados de cultura clínica
2120 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
PERÍODO
JAN FEV MAR ABR MAI JUN JUl AGO SET OUT NOV DEZ TOTAl
Nº de SwabsColetados 49 34 80 110 153 130 136 130 139 136 146 149 1392
Custo Swabs Coletados em R$ 2.572 1.785 4.200 5.775 8.032 6.825 7.140 6.825 7.297 7,140 7.665 7.822 65.940
Diárias Perdidas 0 68 25 40 12 37 25 44 29 0 0 0 280
Custo Diárias Perdidas 0 56.618 20.815 33.305 9.991 30.807 20.815 36.635 24.146 0,00 0,00 0,00 233,136
Faturamento Total Perdido 2.572 58.403 25.015 39.080 18.024 37.632 27.955 43.460 31.443 7.140 7.665 7.822 306.216
ESTUDO CIENTÍFICO
como pouco efetiva, e modelos predizem uma redução de 65% na incidência de VRE com a vigilância ativa em UTI e isolamento de todos os pacientes.(12)
Conclusão: Infecções causadas por VRE são associadas à elevada morbidade e mortalidade, e oferecem um grave risco, particularmente a pacientes imunossu-primidos. Geram altos custos e desa-fios a programas de controle de infecção. Modelos de sucesso variam entre insti-tuições com características diferentes, a depender, principalmente, da contri-buição relativa à transmissão cruzada e do influxo de novos casos, e dos vários mecanismos de transmissão, em especial falhas na adesão à precaução de contato e higienização das mãos. A identifica-ção de pacientes colonizados por VRE, a implementação de precaução de contato junto a medidas de educação, a gestão
compartilhada do controle com os ser-viços envolvidos e o incentivo ao compro-metimento das equipes para a criação de uma cultura de segurança se mostraram eficazes para reduzir a incidência de VRE
Incidência no decorrer do período dos casos de colonização e infecção
DADOS PESQUISADOS
REFERÊNCIAS BIBLIOGRÁFICAS
em nossa UTI. Há necessidade de maior período de observação para confirmar essa tendência e as avaliações de custo-eficácia para se avaliar a melhor estraté-gia para esse controle.
1. leclerq R, et al. Plasmid –mediated resistance to vancomycin and teicoplanin in Enterococcus faecium. N Engl J Med 1988; 319:157-61.
2. Hayden, M, Weinstein R. Insights into the Epi-demiology and control of Infection with Vanco-mycin resistant Enterococci. Clinical Infectious Diseases 2000;31:1058-65.
3. Armeanu E, Bonten MJ. Control of vancomy-cin-resistant Enterococci: one Size fits all? Clin Infect Dis.2005; 41: 210-6.
4. Edmond MB, Ober JF, Weinbaum DI ET Al. Vancomycin-resistance Enterococcus faecium bacteremia : risk factors for infection. Clin Infect Dis. 1995; 20:1126-33.
5. Boyce JM, Opal SM, Chow JW, ET Al. Out-break of multidrug-resistant Enterococcus fae-cium with transferable VanB class vancomycin
resistance. J Clin Microbiol 1994; 32:1148-53.
6. Noskin GA, Stosor V, Cooper I, et al. Recovery os vancomycin-resistant enterococci on fingertips and environment surfaces. Infect Control Hosp Epidemiol 1995; 16: 577-81.
7. Bonten MJM, hayden MK, Nathan C, et al. The epi-demiology of patient colonization and enviromental contamination with vancomycin-resistant enterococ-ci: the challenge for infection control. lancet 1996; 348:1615-9.
8. Sader HS, Silva JB et Al, SENTRY antimicrobial surveillance program report: latin American and Bra-ziliam results for 1997 through 2001. Braz J Infect Dis 2004; 8:25-79.
9. Medeiros EA, Furtado GH et al Incidência de En-terococus resistente à vancomicina em hospital uni-versitário no Brasil. Ver Saúde Pública 2005;39:41-6.
10. Hidron A, Fridkin K et al Antimicrobial-Re-sistant Pathogens Associated With Healthcare-Associated Infections: Annual Summary of Data Reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention, 2006–2007 Infect Control Hosp Epi-demiol 2008; 29:996-1011
11. Muto CA, Jernigan JA, Ostrowsky BE, et al . SHEA guideline for preventing nosocomial trans-mission of multidrug-resistant strains of Staphy-lococcus aureus and Enterococcus. Infect Con-trol Hosp Epidemiol 2003; 24:362-86.
12. Perencevich EN, Smith Dl et al Projected Benefits of Active Surveillance for Vancomycin-Resistant Enterococci in Intensive Care Units. Clin Infect Dis 2004;38:1108-15.
2322 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Introdução | A Gangrena de Fournier é uma infecção da região perineal, que se desenvolve pela ação conjunta de bacté-rias aeróbicas e anaeróbicas em rápida progressão, por meio de uma porta de entrada urogenital, cutânea ou de trato digestório e anorretal, cursando com mu-tilações e altos índices de mortalidade.1,2,3
Tal enfermidade pode ser idiopática ou cursar associada a fatores predisponen-tes: diabetes mellitus, alcoolismo crônico, trauma local, SIDA, uso de corticosterói-des, imunossupressores e outras situa-ções de imunodeficiência.1,4
A fisiopatologia básica se dá através de uma endarterite obliterante, pela agres-são bacteriana, acarretando trombose dos vasos cutâneos e subcutâneos.1,4 A isquemia subsequente leva à necrose da região, servindo de meio adequado para crescimento de microbiota bacteria-na diversa e de difícil controle. Sem tra-tamento, o processo pode estender-se rapidamente a regiões adjacentes, bem como levar à sepse e morte.4 Os altos ín-dices de mortalidade chegam a 30% em algumas séries, predominando na faixa etária de 40 a 57 anos, com ocorrência 7,5 vezes maior em homens do que em mulheres.1
O quadro inicia com pródromos de febre e prostração por dois a sete dias, evoluindo com dor intensa e flogose local, podendo ter crepitações à palpação da região, áre-as de necrose e drenagem de secreção purulenta. O diagnóstico é clínico, aten-tando para evolução dos sintomas, os fa-tores de risco implicados e a busca pela porta de entrada da infecção.1,3
Gangrena de Fournier
Quanto ao tratamento, além das medidas de suporte, são necessários prescrição de antibioticoterapia de largo espectro (esquema tríplice), desbridamento cirúr-gico agressivo emergencial e, em alguns serviços, oxigenioterapia hiperbárica ad-juvante.1,2,5,6
Dado ao caráter polimicrobiano e à viru-lência do quadro, é importante a coleta de material para análise microbiológica, no intuito de otimizar o tratamento. Não obs-tante o controle microbiológico, trabalhos apontam para uma causa de resistência transmitida com grande rapidez entre po-pulações bacterianas por via plasmidial e epissomal por meio de auto-indutores celulares, o chamado fenômeno “Quo-rum Sensing”, que potencializa e agiliza a aquisição de resistência bacteriana.7,8,9
O quadro é favorecido pela comunicação célula-célula na produção de biofilme bacteriano e é exacerbado pelo cres-cimento de micro-organismos com ca-racterísticas peculiares de virulência em relação à invisibilidade, à produção de to-xinas e ao desenvolvimento de resistência aos antibióticos.7,8,9,10,11
O objetivo do presente estudo é demons-trar a importância do diagnóstico precoce na Gangrena de Fournier e avaliar o perfil microbiológico dessa infecção agressiva quanto à resistência aos antimicrobianos e à possibilidade de fenômeno “Quorum Sensing”.
Relato de Caso | A.F., 49 anos, mas-culino, branco, pedreiro. Foi atendido no pronto-socorro do Hospital Santa Casa
de Misericórdia (Vitória-ES) referindo dor de forte intensidade em zona perineal, por dois dias, sem irradiação, associado a pi-cos febris não aferidos, disúria, constipa-ção (dor a evacuação), flogose da região perineal e saída de secreção esbranqui-çada de pequeno volume pelo ânus. Ne-gou trauma na região perineal. Negou ter diagnóstico de alguma doença crônica. Etilista social, negou tabagismo e uso de drogas.
Ao exame físico, constatou-se edema de escroto com área enegrecida e toque re-tal sem sinais de sangramento. Exames laboratoriais na admissão: leucócitos: 12.690/mm3 (Bastões 5%; Segmentados 83%; linfócitos 9%; Eosinófilos 1%). PCR: 59,7. Glicemia: 251 mg/dl. Uréia: 60 mg/dl. Creatinina: 0,8 mg/dl (Clearence por MDRD = 109 ml/min). Foi diagnosticado diabetes mellitus e feito seu controle, além de teste Anti-HIV 1/2, que foi não-reator.
O paciente foi encaminhado à cirurgia de emergência, com desbridamento da região escrotal, enviado material para análise e iniciada a terapia de suporte e antibioticoterapia tríplice (Ciprofloxacina, Metronidazol e Ampicilina). Ao longo da internação, mais duas intervenções am-pliaram o desbridamento para a região inguinal bilateralmente, e a antibioticotera-pia foi modificada de acordo com antibio-grama. O paciente teve alta sem maiores intercorrências, sendo encaminhado para o serviço de cirurgia plástica.
A evolução da infecção quanto à análise de material colhido a partir dos desbrida-mentos se deu: em primeira coleta, encon-
Experiência clínica e laboratorial em caso de Gangrena de Fournier com possibilidade de ocorrência do fenômeno “Quorum Sensing” na aquisição de resistência bacteriana à antibioticoterapia
Autores: Fernando Henrique Rabelo Abreu dos Santos1, Diogo lesqueves Sandoval1, Diego Ferreira Franco1, Guilherme lellis Badke1, Alvino Jorge Guerra2, Álvaro Armando Carvalho de Morais2, Maria das Graças Silva Mattede2
1 – Interno do 10º período de Medicina da EMESCAM | 2 - Professor(a) do curso de Medicina da EMESCAM
RElATO DE CASO
2322 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
trada flora mista de cocos Gram-positivos em colar (sugestivos de Streptococcus sp), cocos isolados, bacilos Gram-positi-vos com endósporos (sugestivos de Clos-tridium sp) e bastonetes Gram-negativos. Em cultura em Ágar-sangue a 37ºC por quatro dias, isolou-se: Staphylococcus aureus, Streptococcus viridans e Esche-richia coli em meio de Ágar-MacConkey. As culturas subsequentes não mostraram infecção por outros agentes. Em relação ao antibiograma, em primeira coleta, evi-denciou-se: S. aureus resistente à penicili-na, ampicilina, clindamicina e eritromicina e sensível à oxacilina e cefalotina; E. coli sensível às penicilinas e cefalosporinas. No segundo antibiograma, percebe-se a presença de E. coli com resistência ad-quirida à ampicilina, ciprofloxacina e sul-fametoxazol-trimetoprim.
No terceiro antibiograma, persistiu E. coli resistente aos mesmos antibióticos, acrescido de resistência às cefalospori-nas de segunda e terceira geração e de-mais betalactâmicos.
Discussão | O que mais se evidencia no caso e o principal objetivo do presente relato é a progressiva resistência a antibi-óticos em relação à E. coli, incluindo to-dos os betalactâmicos, o que sugere sua classificação como E. coli, betalactamase de espectro estendido (ESBl).12,13 Esse fato demonstra a seleção de mutantes de E. coli e, dadas as circunstâncias de rápi-da evolução da resistência e infecção de caráter polimicrobiano, sugere-se um pro-vável fenômeno “Quorum Sensing” como mecanismo para transmissão de resistên-cia entre os micro-organismos.7,9,12,13
O “Quorum Sensing” é um processo de interação célula-célula intraespécies e interespécies microbianas que existe quando há grande população bacteriana infectante e que permite rápida transmis-são de informações genéticas por conju-gação, transformação e feromônio, a fim de desencadear alterações fenotípicas específicas, que, muitas vezes, podem
ser benéficas para a sobrevivência dos micro-organismos envolvidos, como na indução rápida à resistência aos antibió-ticos e à produção de bacteriocinas.7,8,14 Esse fenômeno foi descoberto durante experiências feitas com bactérias lumi-nescentes marinhas e deu novo rumo ao entendimento da resistência aos antimi-crobianos.7,8,9
O que se busca atualmente é o entendi-mento detalhado dos mecanismos bac-terianos desenvolvidos para aquisição de resistência e virulência, no intuito de conseguir um novo modelo de aborda-gem terapêutica nas infecções bacteria-nas, principalmente as polimicrobianas, que provavelmente possibilitam com mais intensidade a comunicação célula-célula no hospedeiro com ganho para micro-organismos invasores.10,11,15,16
Dessa forma, drogas futuras que possam atuar na prevenção ou antagonizando es-ses efeitos de comunicação bacteriana poderão diminuir a elevada frequência de resistência antimicrobiana.7,8,9,17 Essa me-dida promoveria melhora substancial das taxas de morbidade e mortalidade, além de uma possível redução dos custos hos-pitalares com medicações (por restringir a utilização de antibióticos de última ge-ração) e com internação, tendo em vista que o tratamento de maneira eficaz, sem intercorrências, diminui o tempo de inter-nação.
REFERÊNCIAS BIBLIOGRÁFICAS1 - Cardoso JB, Féres O. Gangrena de Fournier. Me-dicina (Ribeirão Preto) 2007; 40 (4): 493-9, out./dez.
2 - Fournier JA. Gangrene foudroyante de la verge. Med Prat 1883; 4: 589-97.
3 - Fournier JA Étude clinique de la gangrene fou-droyante de la verge. Sem Med 1884; 4: 69.
4 - Hollabaugh RS Jr, Dmochowski RR, Hickerson Wl, Cox CE. Fournier’s gangrene: therapeutic im-pact of hyperbaric oxygen. Plast Reconstr Surg 1998;101:94-100.
5 - Riseman JA, Zamboni WA, Curtis A, Graham DR, Konrad HR, Ross DS. Hyperbaric oxygen therapy for necrotizing fasciitis reduces mortality and the need for debridements. Surgery 1990;108:847-50.
6 - Simões P. Oxigénio hiperbárico no tratamento adjuvante da gangrena de Fournier e da cistite radi-ca hemorrágica. Acta Urológica Portuguesa 2000,
17;4:31-34.
7 - Gustafsson E, Nilsson P, Karlsson S, and Arvidson S (2004) Characterizing the dynamics of the quorum-sensing system in Staphylococcus aureus. J Mol Mi-crobiol Biotechnol 8: 232-242.
8 - Balaban N, Cirioni O, Giacometti A, Ghiselli R, Braunstein J, Silvestri C, Mocchegiani F, Saba V, and Scalise G (2007) Treatment of Staphylococcus au-reus biofilm infection by the quorum sensing inhibitor RIP. Antimicrob Agents Chemother 51: 2226-2229.
9 - Balaban N, Giacometti A, Cirioni O, Gov Y, Ghiselli R, Mocchegiani F, Viticchi C, Del Prete MS, Saba V, Scalise G, et al. (2003a) Use of the quorum-sensing inhibitor RNAIII-inhibiting peptide to prevent biofilm formation in vivo by drug-resistant Staphylococcus epidermidis. J Infect Dis 187: 625-63.
10 - Stewart, PS, and JW Costerton. 2001. 2001. Antibiotic resistance of bacteria in biofilms. lancet 358:135-138.
11 - Ji G, Beavis RC, and Novick RP (1995) Cell den-sity control of staphylococcal virulence mediated by an octapeptide pheromone. Proc Natl Acad SciUSA 92: 12055-12059.
12 - Tuomanen, E., R. Cozens, W. Tosch, O. Zak, and A. Tomasz. 1986. 1986. The rate of killing of Escheri-chia coli by beta-lactam antibiotics is strictly propor-tional to the rate of bacterial growth. J. Gen. Microbiol. J. Gen. Microbiol. 132:1297-1304.
13 – Wawrzynow, A., D. Wojtkowiak, J. Marszalek, B. Banecki, M. Jonsen, B. Graves, C. Georgopolous, and M. Zylicz. 1995. The ClpX heat shock protein of Escherichia coli, the ATP-dependent substrate speci-ficity component of the ClpP-ClpX protease, is a novel molecular chaperone.
14 - lee, M. S., and D. A. Morrison. 1999. Identifica-tion of a new regulator in Streptococcus pneumoniae linking quorum sensing to competence for genetic transformation. J. Bacteriol. 181:5004-5016.
15 - Crossley K, landesman B, Zaske D. Um surto de infecções causadas por cepas de Staphylococcus aureus resistentes à meticilina e aos aminoglicosíde-os. II. Epidemiologic studies. Os estudos epidemioló-gicos. J Infect Dis 1979;139:280-7. J Infect Dis 1979; 139:280-7.
16 - Hiramatsu K, Ito T, Hanaki H. Mechanisms of me-thicillin and vancomycin resistance in Staphylococus aureus . Hiramatsu K, T Ito, Hanaki H.
17 - Katayama Y, Ito T, Hiramatsu K. A new class of genetic element, staphylococcus cassette chromo-some mec , encodes methicillin resistance in Sta-phylococcus aureus. Antimicrob Agents Chemother 2000;44:1549-55.
18 - Nair, S., C. Poyart, J. l. Beretti, H. Veiga-Fernan-des, P. Berche, and P. Trieu-Cuot. 2003. Role of the Streptococcus agalactiae ClpP serine protease in heat-induced stress defence and growth arrest. Mi-crobiology 149:407-417.
19 - Jones, J. M., D. J. Welty, and H. Nakai. 1998. Ver-satile action of Escherichia coli ClpXP as protease or molecular chaperone for bacteriophage Mu transpo-sition. J. Biol. Chem. 273:459-465.
20 - Frees, D., S. N. Qazi, P. J. Hill, and H. Ingmer. 2003. Alternative roles of ClpX and ClpP in Staphylo-coccus aureus stress tolerance and virulence. Mol. Microbiol. 48:1565-1578.
2524 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
INSTITUCIONAl
Com a crescente demanda e procura pe-los serviços de urgência e emergência observou-se um enorme fluxo de “procura desordenada” dos usuários nas portas dos prontos-socorros, tornando-se, assim, ne-cessária a reorganização do processo de trabalho desta unidade de forma que a as-sistência prestada fosse de acordo com os diferentes graus de necessidades ou sofri-mento e não mais impessoal e por ordem de chegada.
Assim, diante da alta demanda nos aten-dimentos dos prontos-socorros e das es-tatísticas evidenciando que cerca de 40% dos atendimentos totais se tratam de con-sultas ambulatoriais, surgiu a necessidade de implantar o “Acolhimento com Classifi-cação de Risco” hoje nos hospitais.
O “Acolhimento com Classificação de Risco” é um processo dinâmico de iden-tificação dos pacientes que necessitam de tratamento imediato, de acordo com o seu potencial de risco, agravos à saúde ou grau de sofrimento, não deixando de ser uma forma de triagem, onde os pacientes são avaliados pelo enfermeiro (curso supe-rior) e são classificados pelo seu risco por meio das cores vermelho, amarelo, verde e azul. Sendo:
Rochele Viana GomesCoordenadora de Enfermagem do Pronto -socorro – Vitória Apart Hospital
Acolhimento com Classificação de Risco
VerMelhO • Prioridade zero – emergência. Casos muito graves, com risco eminente de morte, onde o atendimento médico deverá ser imediato.
Verde • Prioridade 2 – urgência menor. Casos de menor urgência e que podem aguardar o atendi-mento médico.
AMARELO • Prioridade 1 – urgência maior. Casos com uma urgência maior, porém, sem risco de morte eminente e que necessitam de um atendimento médico prioritário.
Azul • Prioridade 3 – não urgên-cia. Casos mais simples, queixas ambulatoriais, sem urgência e que poderiam ser resolvidas em con-sultório médico e NÃO em pronto-socorro.
O manejo do “Acolhimento com Clas-sificação de Risco” num pronto-socorro requer equipes experientes, treinadas e capazes de identificar necessidades e prioridades do paciente, seguindo crité-rios estabelecidos por um protocolo de atendimento. Esse sistema já é utilizado em vários países e tem como principais objetivos e finalidades:
• Identificar, logo em sua chegada, aqueles pacientes que precisam de um atendimento prioritário;
• Diminuir o tempo de espera na recepção e os riscos de agravos à saúde, fazendo com que o paciente seja visto precoce-mente de acordo com a sua gravidade;
• Priorizar os atendimentos de acordo com critérios clínicos (protocolos) e não mais por ordem de chegada ou de acordo com a sensibilidade de quem recebe;
• Extinguir a “falsa triagem” que acaba sendo feita por recepcionistas, seguran-ças, dentre outros profissionais não ca-pacitados para tal;
• Diminuir as chamadas “desesperadas” pela recepção, alarmando toda a equipe desnecessariamente;
• Diminuir os conflitos paciente x recep-ção x segurança;
• Informar aos pacientes e familiares a expectativa de atendimento e o tempo de espera, diminuindo a ansiedade gerada pelo desconhecido;
• Diminuir a superlotação nas recepções;
• Organizar o atendimento médico, se-gundo os protocolos;
• Oferecer um atendimento inicial de quali-dade e eficiência;
• Aumentar a satisfação do usuário, com um atendimento eficaz;
• Conscientizar os clientes, a longo prazo, a respeito de quando e como utilizar os serviços de urgência e emergência.
Assim sendo, nos serviços que já têm o “Acolhimento com Classificação de Risco” implantado, as senhas disponíveis nos prontos-socorros servem apenas para organizar a ordem de chegada dos pa-cientes, já que a ordem do atendimento médico ao paciente será sinalizada pelo Enfermeiro Classificador, de acordo com a gravidade de cada paciente e tendo como base os seguintes critérios:
• Queixa principal, situação atual e dura-ção da queixa;
• Breve histórico relatado pelo paciente, familiar ou testemunhas;
• Uso de medicações;
• Verificação de sinais vitais (pressão ar-terial; temperatura; frequência cardíaca; frequência respiratória);
• Exame físico breve, buscando sinais ob-jetivos.
Concluímos, então, que o “Acolhimento com Classificação de Risco” é um modo de operar os processos de trabalho em saúde de forma a atender a todos que procuram os serviços de urgência e emergência, ouvindo seus pedidos e assumindo no serviço uma postura capaz de acolher, escutar e dar respostas mais adequadas aos usuários. Implica em prestar um atendimento com resolutividade e responsabilização, orientando, quando for o caso, o paciente e a família em relação a outros serviços de saúde para continuidade da assistência estabelecendo articulações com estes serviços para garantir a eficácia desses encaminhamentos.
2524 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
ESPAÇO ACADÊMICO
Autora: Déborah Miranda de Vasconcelos (Acadêmica de Medicina da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM)Orientador: Prof. Flávio Takemi Kataoka (Professor do Departamento de Cirurgia da Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória – EMESCAM )Palavras-chave: Histopatologia. Colecistolitíase. Adenocarcinoma.
Introdução | Os estudos histopatológi-cos da vesícula biliar após a colecistecto-mia são de grande importância para indi-car a frequência de doenças neoplásicas e não neoplásicas das vias biliares, assim como determinar a relação dos fatores predisponentes para o surgimento de ne-oplasias.
O adenocarcinoma de vesícula é, hoje, o câncer mais comum da via biliar, sendo considerado uma neoplasia agressiva com um prognóstico bastante reservado, com uma sobrevida média de um a três meses para os tumores irressecáveis e de cinco anos para aqueles ressecáveis em estágio não avançado. Segundo Torres et al. (2002), o tumor malígno de vesícula biliar pode ser encontrado em até 2% das peças de colecistectomias, sendo o seu achado incidental em aproximadamente um terço dos casos.
Para Gourgiotis et al. (2008), o adenocar-cinoma de vesícula, descrito pela primeira vez em 1777 por Stoll, além de ser o tu-mor mais prevalente da via biliar, é tam-bém a quinta neoplasia mais comum do trato gastrointestinal, com uma incidência variando de 0,8% a 1,2%. De acordo com esse mesmo autor, o prognóstico som-brio do câncer de vesícula biliar deve-se à grande proporção de tumores em estágio avançado no momento da descoberta. A
displasia de vesícula biliar é considerada por Muñoz et al (2008) uma lesão precur-sora do adenocarcinoma de vesícula.
Considerando a escassez de relatos na literatura capixaba sobre os diversos achados patológicos da vesícula biliar, verificamos a necessidade de estudos que busquem a análise dos laudos his-topatológicos, visando correlacionar a in-cidência, em nosso meio, das patologias biliares não neoplásicas, pré-neoplásicas e neoplásicas com a idade e o sexo dos pacientes, assim como a frequência de adenocarcinoma de vesícula biliar naque-les portadores de colecistolitíase.
Objeto | O presente estudo tem como objetivo realizar um levantamento dos re-sultados histopatológicos das vesículas biliares de pacientes submetidos a cole-cistectomias pelo Serviço de Cirurgia do Hospital Santa Casa de Misericórdia de Vitória (HSCMV), no período de agosto de 2008 a agosto de 2009, e correlacionar os dados obtidos em nosso meio aos acha-dos da literatura, dando ênfase ao adeno-carcinoma de vesícula biliar em pacientes portadores, ou não, de colecistolitíase.
Método | Trata-se de um estudo retros-pectivo, transversal, descritivo. Os dados foram colhidos junto ao arquivo do la-boratório de Patologia do Hospital Santa
Casa de Misericórdia de Vitória (HSCMV) por meio da revisão dos laudos histopato-lógicos das peças cirúrgicas de pacientes submetidos à colecistectomia no período de agosto de 2008 a agosto de 2009.
Foram utilizados os resultados histopato-lógicos fornecidos pelo Serviço de Anato-mia Patológica do HSCMV dos pacientes submetidos à colecistectomia durante o período de realização do estudo, inde-pendente da idade, do sexo e do caráter de urgência do procedimento.
No serviço de Anatomia Patológica, a ve-sícula biliar era seccionada em três cortes (sendo um do colo, um do corpo e um do fundo da vesícula) fixados em formol a 10%, corados com hematoxilina-eosina e examinados em microscópio óptico. Fi-zeram parte do estudo todos aqueles que preencheram os critérios de inclusão.
Critérios de inclusão: Pacientes subme-tidos à colecistectomia durante o período de realização do estudo.Critérios de exclusão: Pacientes com laudo histopatológico que não contem-plam o sexo, a idade e a microscopia dos pacientes.
Resultados | Foram realizadas 642 co-lecistectomias no Hospital Santa Casa de Misericórdia de Vitória no período de
Análise dos resultados de histopatologia das vesículas biliares de pacientes
submetidos a colecistectomias em um hospital filantrópico de Vitória
2726 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
agosto de 2008 a agosto de 2009. Dos 642 laudos histopatológicos, três não contemplavam o sexo, 56 não contempla-vam a idade (sendo 46 do sexo feminino e 10 do sexo masculino) e um não contem-plava a microscopia, restando 582 laudos para serem analisados no presente estu-do. Nenhum paciente com laudo incom-pleto e descartado era portador de ade-nocarcinoma de vesícula biliar. A tabela 1 mostra a distribuição dos pacientes com laudos histopatológicos completos de acordo com o sexo.
Em relação à média de idade, as tabelas 2 e 3 mostram a distribuição dos pacientes de acordo com o sexo e a faixa etária. A tabela 2 apresenta a distribuição segun-do o intervalo de idade (em anos) dos pa-cientes do sexo feminino. A idade média calculada foi de 48 anos, sendo a faixa etária de 40 a 60 anos a mais acometida, representando cerca de 43% do total das mulheres.
De acordo com a tabela 3, a média de
Sexo N %
Masculino 490 84,19
Feminino 92 15,81
Total 582 100,00
TAbELA 1 – Distribuição dos pacientes de acordo com o sexo
Idade (em anos) | Sexo feminino
N %
Média 48
Desvio Padrão 15,93664487
-20 7 1,43%
20-30 64 13,06%
30-40 86 17,55%
40-50 102 20,82%
50-60 109 22,24%
60-70 69 14,08%
70 53 10,82%
Total 490 100,00%
TAbELA 2 – Distribuição segundo o intervalo de idade(em anos) das pacientes do sexo feminino
idade para os homens foi de aproximada-mente 52 anos, levemente superior àquela encontrada para as mulheres. Em relação à faixa etária mais acometida, percebe-mos uma variação um tanto quanto ho-mogênea entre três delas: 40 a 50 anos, 50 a 60 anos e 60 a 70 anos, prevalecen-do, ainda, a faixa correspondente de 50 a 60 anos, semelhante ao sexo feminino.
Os achados patológicos mais prevalen-tes foram classificados de acordo com o sexo, com a tabela 4 mostrando a distri-buição das patologias no sexo feminino e a tabela 5, no sexo masculino. Encon-tram-se destacados os casos de adeno-carcinoma de vesícula biliar.
Idade (em anos) | Sexo masculino
N %
Média 51,92391304
Desvio Padrão 16,34197299
-20 2 2,17%
20-30 10 10,87%
30-40 10 10,87%
40-50 18 19,57%
50-60 22 23,91%
60-70 17 18,48%
70 13 14,13%
Total 92 100,00%
TAbELA 3 – Distribuição segundo o intervalo de idade (em anos) dos pacientes do sexo masculino
Patologias | Sexo feminino N %
Colecistite crônica (inespecífica ou atrófica) 250 51,02%
Colecistite crônica litiásica 92 18,78%
Colecistite crônica com colesterolose 56 11,43%
Colecistite crônica agudizada 34 6,94%
Colecistite crônica litiásica agudizada 11 2,24%
Colecistite crônica litiásica com colesterolose 10 2,04%
Colecistite crônica litiásica com foco de metaplasia pilórica 7 1,43%
Colecistite crônica agudizada com sinais hemorrágicos 3 0,61%
Colecistite crônica com metaplasia pilórica 3 0,61%
Colecistite crônica xantogranulomatosa com sinais de agudização 3 0,61%
Colescistite crônica com colesterolose 3 0,61%
Adenocarcinoma moderadamente diferenciado 2 0,41%
Colecistite crônica agudizada com colesterolose 2 0,41%
Colecistite crônica com hiperplasia linfóide reacional 2 0,41%
Colecistite crônica com foco de hiperplasia glandular 1 0,20%
Colecistite crônica com foco de hiperplasia mioadenomatosa 1 0,20%
Colecistite crônica com foco de hiperplasia mucosa e colesterolose 1 0,20%
Colecistite crônica com focos de calcificação distrófica 1 0,20%
Colecistite crônica com pequeno adenomioma 1 0,20%
Outros 7 1,43%
TOTAl 490 100,00%
ESPAÇO ACADÊMICO
2726 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
ESPAÇO ACADÊMICO
TAbELA 5 – Distribuição dos achados patológicos mais frequentes de acordo com o sexo masculino
Patologias | Sexo masculino N %
Colecistite crônica (inespecífica ou atrófica) 36 39,13%
Colecistite crônica litiásica 18 19,57%
Colecistite crônica agudizada 11 11,96%
Colecistite crônica com colesterolose 9 9,78%
Colecistite crônica litiásica agudizada 6 6,52%
Colecistite crônica litiásica com colesterolose 1 1,09%
Colecistite crônica com metaplasia pilórica 1 1,09%
Adenoma túbulo-viloso 1 1,09%
Adenocarcinoma pouco diferenciado 1 1,09%
Adenocarcinoma moderadamente diferenciado 1 1,09%
Outros 7 7,61%
Total 92 100,00%
Ambas as tabelas mostram a prevalência da colecistite crônica inespecífica ou atrófica, seguida pela colecistite crônica calculosa, agudizada e com colesterolose, podendo haver sobreposição entre os tipos de colecistite mencionados. Em relação ao adenocarcinoma de vesícula biliar, destacam-se dois casos confirmados de adenocarcinoma no sexo feminino e dois no sexo masculino, sendo, portanto, mais comum no sexo masculino (2,18%) do que no sexo feminino (0,41%).
Tipo Histológico Adenocarcinoma Sexo Idade
Adenocarcinoma pouco diferenciado Masculino 49 anos
Adenocarcinoma moderadamente diferenciado Feminino 50 anos
Adenocarcinoma moderadamente diferenciado Feminino 62 anos
Adenocarcinoma moderadamente diferenciado Masculino 69 anos
TAbELA 6 – Tipos histológicos, sexo e idade dos pacientes com adenocarcinoma
A tabela 6 mostra os tipos histológicos encontrados em cada um dos quatro pacientes portadores de adenocarcinoma.
A tabela 7 mostra a correlação numérica entre os pacientes portadores e não portadores de neoplasia maligna da vesícula biliar.
Achado N %Idade Média (em anos)
Desvio Padrão
Adenocarcinoma de vesícula biliar
4 0,69% 57,5 9,678154094
Outros achados 578 99,31% 48,39446367 16,08039067
Total 582 100,00%
TABELA 7 – Comparação entre idade e achado de adenocarcinoma versus outros achados
TABElA 6
TABElA 7
Adenocarcinoma de Vesícula
Litíase Biliar Sim Não
Sim 3 145
Não 1 433
Risco Relativo 8,797297297
A tabela 8 correlaciona o adenocarcinoma de vesícula e
a presença de litíase biliar.
2928 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
DESAFIO DIAGNÓSTICO
Massa SuprarrenalO diagnóstico das lesões de suprarrenal é sempre um grande desafio. Quando as lesões não são achados acidentais, relacionadas à realização de exames de imagem por outras causas, são, então, tumores que apresentam sintomatologia, ou por crescimento exagerado e comprometimento de estruturas adjacentes, ou por atividade endócrina que desenvolve sintomas sugestivos da origem de suprarrenal.
Nas condições sintomáticas, o diagnóstico e a propedêutica também não são simples. Diferenciar as lesões das adrenais entre condições associadas à hiperaldosteronismo, síndrome de Cushing, tumores não funcionais e feocromocitoma é extremamente importante para evitar procedimentos desnecessários ou condutas expectantes inapropriadas, que podem permitir o crescimento e a progressão das lesões impedindo a capacidade curativa da terapêutica quando aplicada tardiamente. Devemos lembrar, também, que a adrenal é um sítio muito comum de metástases de lesões primárias de outros órgãos ou tecidos. Saber diferenciar esta condição é muito importante e requer um acompanhamento médico especializado.
A propedêutica é muito diversa. O diagnóstico pode ser orientado por exames laboratoriais. Os exames de imagem são muito importantes e precisam ser realizados e avaliados por equipes que tenham experiência com lesões de suprarrenal. O tempo da realização do exame, o preparo e os cuidados aplicados durante a sua realização permitem fornecer um grande número de informações que podem
ajudar a distinguir uma lesão maligna de uma lesão benigna.
O laudo adequado, com todas as informações pertinentes, é primordial. Por outro lado, a terapêutica não é aplicável de forma indiscriminada ou igual para todos os casos. Quando o acesso à cirurgia videolaparoscópica soa como um convite a procedimentos menos invasivos e menos traumáticos, pode-se achar que
A FIGURA 1 permite reconhecer a íntima relação da massa com os vasos do hilo renal e a proximidade com a aorta, assim como sua relação com os vasos esplênicos e com o pâncreas. O aspecto da lesão é inespecífico do ponto de vista de lesão de suprarrenal. Os exames laboratoriais complementares não apresentaram qualquer evidência de função endócrina alterada.
FIGuRA 1. Ressonância magnética de abdomên superior demonstrando lesão de topografia de suprarrenal esquerda. Amarelo - Massa suprarrenal e hilo renal esquerdo. Roxo - Baço. Azul - Rim esquerdo. Vermelho - Aorta. Verde - Pâncreas.
A FIGURA 2 guarda o grande segredo do diagnóstico deste paciente. Apesar de não ser elucidativa, permitiu a decisão por tratamento cirúrgico com intenção diagnóstica e curativa. As imagens da cirurgia e da peça cirúrgica e o laudo histopatológico serão postados no site para esclarecimento desse caso.
FIGuRA 2. Ressonância magnética de abdomên superior demonstrando lesão de topografia de suprarrenal esquerda. Amarelo - Massa suprarrenal e hilo renal esquerdo. Roxo - Baço. Azul - Rim esquerdo.
2928 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Dr. Guilherme CrespoNúcleo de Serviços Oncológicos do Vitória Apart Hospital
Discussão do caso:www.vitoriaaparthospital.com.br
ela sempre será uma boa escolha para ressecções de suprarrenais, o que não é verdade.
Em algumas situações, a laparoscopia não é a melhor opção para tratamento de lesões adrenais. Por vezes, a cirurgia pode ser necessária como opção diagnóstica. Outras vezes, uma biópsia guiada por tomografia ou ultrassonografia pode elucidar o diagnóstico e permitir a inicialização precoce do tratamento adequado, que pode ser, inclusive, cirúrgico.
A única coisa que não pode ocorrer é o descaso e desatenção frente ao surgimento de sintomas ou lesões
associadas à suprarrenal. Nessas situações, a orientação multidisciplinar é a opção mais acertada e segura (médicos de mais de uma especialidade afim à patologia – endocrinologista, cirurgião especialista/oncológico, oncologista clínico, radiologista intervencionista).
O caso que apresentamos é muito interessante uma vez que sugere uma lesão de suprarrenal e direciona toda a investigação nesse sentido, inclusive com grande preocupação por apresentar uma lesão de grandes dimensões e intimamente relacionada a estruturas vitais. O paciente em questão, l.M.S., 51 anos, realizou exames de rotina que evidenciaram a presença de uma lesão
extensa em topografia de suprarrenal. Não apresentava qualquer sintomatologia, nem qualquer alteração de hábitos de vida ou funcionamento de algum órgão. A evidência da lesão ao ultrassom levou à realização de tomografia e, por fim, de ressonância magnética de abdômen superior para esclarecimento: da extensão da doença, da relação com estruturas adjacentes, da viabilidade de ressecção, da origem etiológica e do estadiamento.
3130 VITÓRIA APART PROGRESSVITÓRIA APART PROGRESS
Novo equipamento substitui coração e
pulmão por até 14 dias
Vacinação contraa gripe A (H1N1)
Os funcionários do Vitória Apart Hospital foram imunizados contra a gripe A (H1N1) entre os dias 8 e 19 de março. O trabalho foi realizado pelo setor de Enfermagem do Trabalho junto com a Secretaria Municipal de Saúde. As vacinas beneficiaram os profissionais da área da saúde e pessoal da área administrativa na faixa etária de 30 a 39 anos que têm contato com pacientes.
Jornada de Transplante de Córneas
O Vitória Apart Hospital realizou em fevereiro, a I Jornada de Transplante de Córneas. O evento reuniu médicos, estudantes e outros profissionais da saúde, no auditório da instituição, com o objetivo de contribuir para o treinamento, a capacitação e a sensibilização das pessoas que atuam na área. O evento teve o apoio da Organização Não-Governamental (ONG) Pró-Vidas Transplantes e da Sociedade Brasileira de Oftalmologia – Regional ES.
A equipe do Vitória Apart Hospital recebeu capacitação para atuar com o Ecmo/EClS, sistema inova-dor formado por um conjunto de tubos, bomba propulsora e uma membrana que realiza trocas gaso-sas e que pode substituir o coração e o pulmão por até 14 dias.
A máquina pode ser utilizada em pacientes com diferentes tipos de patologias. Uma delas é a gripe A (H1N1) grave, quando o pulmão não está com bom funcionamento e não responde ao tratamento habitual. Nesse caso, o Ecmo fica ligado ao paciente até a recuperação da in-fecção. Outra utilização é na espera de um doador para transplante, quando o órgão não consegue su-prir mais as necessidades do corpo. O equipamento permanece ligado enquanto o paciente aguarda o órgão doado e os procedimentos para o transplante.
Sucesso de transplante duplo
O Vitória Apart Hospital comemora o aniversário do primeiro transplante duplo do Espírito Santo, realizado pela equipe médica do hospital em 27 de julho do ano passado. A paciente beneficiada foi Maria Aparecida Almeida Silva de Souza, de 52 anos, submetida ao transplante de rim e fígado. A paciente sofria de insuficiência renal e fazia sessões de hemodiálise há mais de 10 anos.
O coordenador do programa de transplantes do hospital, Vinicius Gomes da Silveira, destaca o sucesso do procedimento. “Após um ano, ela faz uso de doses mínimas de drogas imunossupressoras (para evitar a rejeição). Hoje, leva um dia a dia dentro da normalidade, saudável e com vida social plena”, ressalta.
Vitória Apart Hospital realiza cirurgia inédita
A equipe do Vitória Apart Hos-pital realizou, no dia 19 de ja-neiro, uma cirurgia ortopédica inédita no Estado. Feita apenas no Rio de Janeiro, alguns hospi-tais de São Paulo e fora do País, a chamada “prótese reversa de ombro” é uma técnica voltada para o tratamento de lesões ir-reparáveis nos tendões do ombro (manguito rotador) e apresenta resultados satisfatórios.
Convênio para residência médica
No dia 25 de novembro, o Vitória Apart Hospital e a Santa Casa de Misericórdia de Vitória assinaram um convênio para a realização de residência médica em Cirurgia do Aparelho Digestivo. As vagas serão para 2011. Em 28/01/10, o Programa de Residência em Medicina Intensiva foi credenciado pelo MEC.
Trabalhos de iniciação científica
Os dez alunos do curso de Gas-troenterologia Clínica e Cirúrgica do Vitória Apart Hospital que foram premiados com bolsas de inicia-ção científica realizaram a apre-sentação dos trabalhos no dia 9 de abril.
Os participantes tiveram seus pro-jetos aprovados pelo Comitê de Ética em Pesquisa do hospital, e o trabalho foi desenvolvido em dupla, com cada uma abordando temas diferenciados.
O curso de Gastroenterologia ain-da possibilitou que outros dez alu-nos participassem de atividades práticas no pronto-socorro e no centro cirúrgico do Vitória Apart Hospital.
NEWS