REVISÃO DO SISTEMA NERVOSO
-
Upload
tuira-rachel -
Category
Documents
-
view
133 -
download
0
Transcript of REVISÃO DO SISTEMA NERVOSO

REVISÃO DO SISTEMA NERVOSO
A constituição do sistema nervoso é na sua parte principal formada pelo
tecido nervoso o qual se encontra no cérebro, medula espinhal e sistema
nervoso periférico. Este sistema tem função de controlar e coordenar todos os
processos vitais do organismo, os quais podem ser: involuntários (atividades
visceral) ou voluntários (atividade somática).
A divisão do sistema nervoso baseado nas funções involuntárias voluntárias é
a seguinte:
- Sistema nervoso central (encéfalo e medula espinhal);
- Sistema nervoso periférico (nervos cranianos, espinhais e periféricos);
- Sistema nervoso autônomo ou vegetativo;
O encéfalo (cérebro, tronco cerebral e cerebelo) e a medula espinhal são
envolvidos e protegidos pelas meninges:
- Externa - Dura-Máter;
- Média - Aracnóide
- Interna - Pia-Máter.
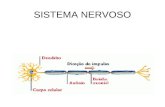
O cérebro é a sede da inteligência e comando, é também, a maior parte do
encéfalo e divide-se em hemisférios cerebral direito e esquerdo. Na superfície
ou córtex localizam-se os centros nervosos, de onde tem origem os impulsos
motores enviados aos músculos e nos quais chegam os impulsos sensitivos
provenientes dos nervos sensitivos.

Aspectos importantes para a avaliação neurológica do paciente
Avaliação do nível de consciência – Respostas aos estímulos verbais e
dolorosos;
Estado de alerta – Ativo, responde apropriadamente aos mínimos
estímulos, perceptível ao meio;
Letárgico – Lento ao falar, responde aos estímulos tátil e verbal, podendo
apresentar confusão mental;
Estado de obnubilação – Resposta lenta aos estímulos sensoriais
profundos (dolorosos). A resposta pode ser verbal, com poucas palavras que
não fazem sentidos;
Estado de torpor – Não ocorre resposta verbal ao estímulo doloroso
profundo, podendo apresentar movimentos inespecíficos;
Estado de coma – Definido como estado de abolição de respostas ou
respostas reduzidas e alteradas. O paciente tem perda completa da percepção
do meio ambiente e de si próprio e do qual não pode ser despertado.
TIPOS DE COMA

Neurológico – Pode decorrer de patologias como: AVC, TCE, tumores
cerebrais, etc.
Metabólico – Pode ser denominado de acordo com a patologia
causadora ex: coma diabético, coma hepático, coma urêmico.
CLASSIFICAÇÃO DO COMA
Grau I ou Vigil – O paciente mantém resposta à dor, reflexos e sinais
vitais presentes;
Grau II ou Leve – A resposta à dor está ausente, no entanto, os reflexos
e sinais vitais estão presentes;
Grau III ou Profundo - A resposta à dor e os reflexos estão ausentes,
sinais vitais presentes;
Grau IV ou Depassé – A resposta à dor, os reflexos e os sinais vitais
estão ausentes.
METODOS DE AVALIAÇÃO NEUROLOGICA
Escala de Glasgow – utilizada internacionalmente para a avaliação
neurológica, auxilia na determinação do prognóstico e na melhor interpretação
do estado clínico do paciente.
Define o nível de consciência através da observação do comportamento
baseando-se em um valor numérico.
Escala de Coma de Glasgow

Abertura Ocular
4 – Espontânea
3 – Comando Verbal
2 – à Dor
1 – Ausente
Melhor Resposta Motora
6 – Obedece a Comando
5 – Localiza Dor
4 – Retirada à Dor
3 – Flexão Anormal
2 – Extensão Anormal
1 – Sem Resposta
Melhor Resposta Verbal
5 – Orientado
4 – Desorientado
3 – Palavra Desconexas
2 – Sons Incompreensíveis
1 – Sem Resposta
Os valores fornecidos pelo somatório dos três indicadores da escala variam de
3 a 15. O total de 15 pontos indica um indivíduo neurofisiologicamente normal
no que se refere ao nível de consciência.
Paciente é considerado comatoso quando não obedece às ordens, não emite
palavras, não abre os olhos.
AVALIAÇÃO DAS PUPILAS

Observa-se o tamanho, simetria e reatividade pupilar à luz. As
alterações das pupilas são geralmente encontradas no coma devida lesão
cerebral.
AVALIAÇÃO DOS REFLEXOS
Oculocefálico – Realiza um giro horizontal da cabeça para um lado,
ocasionando desvio conjugado do olhar para o lado oposto, isto mostra que
não há lesão cerebral, se forem observados movimentos oculares assimétricos,
desconjugados ou ausentes são indicativos de lesão cerebral.
Oculovestibular – Consiste na irrigação de água gelada em cada ouvido
com a cabeceira do leito a 30º. No paciente acordado a resposta é a presença
de nistagmo, na presença de lesão cerebral ocorre um desvio dos olhos para o
lado que está sendo irrigado ou ausência de reação.
Sinais de Barbinsk – Está presente em grande parte das lesões
neurológicas. Faz-se uma fricção na planta do pé, ocorrendo a dorsoflexão do
5º dedo e abertura como leque dos outros dedos.
AVALIAÇÃO DAS RESPOSTAS MOTORAS
Utiliza-se estímulo verbal ou doloroso. (leito ungueal).
O paciente pode apresentar reação aos estímulos em todos os
membros apresentando força normal, paresia, plegia, postura de decorticação
(o paciente flete os membros superiores e estende os inferiores, representa
lesão cerebral), postura de descerebração (o paciente estende tanto os
membros superiores como inferiores, representa lesão neurológica grave) e
arreflexivo (sem responder a qualquer estímulo).
AVALIAÇÃO DO PADRÃO RESPIRATÓRIO

Realizada através da observação da freqüência, do ritmo e da amplitude
da respiração.
ACIDENTE VASCULAR CEREBRAL
O AVC resulta da restrição de irrigação sanguínea ao cérebro, causando
lesão celular e danos nas funções neurológicas.
As causas mais comuns são os trombos, o embolismo e a hemorragia.
Apresenta-se como a 2ª causa de morte no mundo. O AVC é a principal
causa de incapacidade neurológica dependente de cuidados de reabilitação e a
sua incidência está relacionada com a idade.
Irão ser focados aspectos relativos da patologia, tais como,
epidemiologia, causas de AVC, factores de risco, fisiopatologia, tipos de AVC,
manifestações clínicas, complicações…

DEFINIÇÃO
A definição de Acidente Vascular Cerebral (AVC) do Dicionário Médico é
uma manifestação, muitas vezes súbita, de insuficiência vascular do cérebro de
origem arterial: espasmo, isquemia, hemorragia, trombose (Manuila, Lewalle e
Nicoulin, 2003).
Acidente Vascular Cerebral é um derrame resultante da falta ou restrição
de irrigação sanguínea ao cérebro, que pode provocar lesão celular e
alterações nas funções neurológicas. As manifestações clínicas subjacentes a
esta condição incluem alterações das funções motora, sensitiva, mental,
perceptiva, da linguagem, embora o quadro neurológico destas alterações
possa variar muito em função do local e extensão exacta da lesão (Sullivan,
1993).
EPIDEMIOLOGIA
O AVC é uma ameaça à qualidade de vida na velhice não só pela sua
elevada incidência e mortalidade, mas também pela alta morbilidade que
causa, implantando-se frequentemente em pessoas já com problemas físicos
e/ou mentais (Resck, Botelho, Herculano, Namorato, Freire, 2004; William
Pryse-Phillips, 1995). Também afecta na sua maioria aos idosos, mas existe
uma percentagem de 20% dos AVC’s que ocorre em indivíduos abaixo dos 65
anos. É uma patologia que atinge mais a raça negra, especialmente a faixa
etária mais jovem (Sullivan, 1993).

CAUSAS DO AVC
A Organização Mundial de Saúde, 2003 defende que o AVC é
provocado por uma interrupção no suprimento de sangue ao cérebro e ocorre
quando uma artéria que fornece sangue ao cérebro fica bloqueada ou se
rompe.
Se as células cerebrais perdem o suprimento de oxigénio e de nutrientes
por consequência elas podem parar de trabalhar temporariamente ou então,
morrem. Esta morte resulta em áreas de necrose localizada que são
designadas como enfartes cerebrais. Mas existem muitas células
remanescentes que podem provocar o ressurgimento de movimentos perdidos
se o paciente for tratado devidamente (Organização Mundial de Saúde, 2003).
Segundo Sullivan, 1993 as causas mais comuns de AVC são os
trombos, o embolismo e a hemorragia secundária ao aneurisma ou a
anormalidades do desenvolvimento. E advoga que as outras causas menos

comuns são os tumores, os abcessos, os processos inflamatórios e os
traumatismos.
Consoante a Organização Mundial de Saúde, 2003 as causas mais
frequentes de AVC compreendem os enfartes cerebrais, a hipertensão arterial,
a hemorragia cerebral, a malformação dos vasos sanguíneos, os tumores
cerebrais, os traumas e outras situações diversas.
Os enfartes cerebrais resultam de dois processos patológicos, a
trombose, que é o bloqueio de uma artéria do cérebro, causado por um coágulo
sanguíneo sólido ou trombo que se forma dentro do sistema vascular; e a
embolia, que é um bloqueio causado por um fragmento destacado do trombo
que se formou em outro local e é levado para o cérebro pela corrente
sanguínea (OMS, 2003).
FATORES DE RISCO

Os factores de risco aumentam a probabilidade de ocorrência de um
acidente vascular cerebral, no entanto, muitos deles podem ser minimizados
com tratamento médico ou mudança nos estilos de vida.
Os principais factores de risco para a manifestação de um AVC são: a
idade, a patologia cardíaca, a diabetes mellitus, aterosclerose,
heredietariedade, raça, contraceptivos orais, antecedentes de acidentes
isquémicos transitórios (AIT) ou de acidentes vasculares cerebrais, hipertensão
arterial, dislipidémia, sedentarismo, elevada taxa de colesterol e predisposição
genética (Sullivan, 1993; Weimar, Ziegler, Konig, Diener; Leys, Hénon,
Mackowiak-Cordoliani, Pasquier, 2005).
Quanto maior for o número de factores de risco identificados no utente,
maior será a probabilidade deste vir a ter um AVC.
Os principais factores de risco para o Acidente Vascular Cerebral:
Tabagismo
AVC anterior
Ataque isquémico transitório anterior
Doença da artéria carótida significativa
Fibrilhação auricular:
Hipertensãp arterial
Enfarte do miocárdio, principalmente se ocorreu nos últimos 3 meses
Angina de peito
Falha cardíaca
Anomalias em ECG
Diabetes mellitus
Hiperlipidemia
Trombofilia
Doenças das artérias periféricas
Doença da célula falciforme Consumo excessivo de alcóol

FISIOPATOLOGIA
O tecido nervoso depende totalmente do aporte sanguíneo para que as
células nervosas se mantenham activas, uma vez que não possui reservas. A
interrupção da irrigação sanguínea e consequente falta de glicose e oxigénio
necessários ao metabolismo, provocam uma diminuição ou paragem da
actividade funcional na área do cérebro afectada (Rocha, 2003).
Se a interrupção do aporte sanguíneo demorar menos de 3 minutos, a
alteração é reversível, no entanto, se ultrapassar os 3 minutos, a alteração
funcional pode ser irreversível, provocando necrose do tecido nervoso.
O AVC pode ser causado por 2 mecanismos distintos, por uma oclusão
ou por uma hemorragia (Cohen, 2001).

Um AVC isquémico ocorre quando um vaso sanguíneo é bloqueado,
frequentemente pela formação de uma placa aterosclerótica ou pela presença
de um coágulo que chega através da circulação de uma outra parte do corpo
(Cohen, 2001).
A arteriosclerose produz a formação de placas e progressiva estenose
do vaso. As suas sequelas são então a estenose, ulceração das lesões
arterioscleróticas e trombose (Sullivan, 1993).
A trombose cerebral refere-se à formação ou desenvolvimento de um
coágulo de sangue ou trombo no interior das artérias cerebrais, ou de seus
ramos. Os trombos podem ser deslocados, “viajando” para outro local, sob a
forma de um êmbolo (Sullivan, 1993).
Os êmbolos cerebrais são pequenas porções de matéria como trombos,
tecido, gordura, ar, bactérias, ou outros corpos estranhos, que são libertados
na corrente sanguínea e que se deslocam até as artérias cerebrais, produzindo
a oclusão e enfarte (Sullivan, 1993).
O AVC pode ainda ocorrer por um ataque isquémico transitório. Este,
refere-se à temporária interrupção do suprimento sanguíneo ao cérebro
(Sullivan, 1993).
Um AVC hemorrágico (acontece em 10% dos AVC’s) ocorre devido à
ruptura de um vaso sanguíneo, ou quando a pressão no vaso faz com que ele
se rompa devido à hipertensão. A hemorragia pode ser intracerebral ou
subaracnoideia. Em ambos os casos, a falta de suprimento sanguíneo causa
enfarto na área suprida pelo vaso e as células morrem (Cohen, 2001).
TIPOS DE AVC
A determinação do tipo de AVC depende do mecanismo que o originou.
Sendo assim, existem dois tipos de AVC, que se apresentam como o AVC
isquémico e o AVC hemorrágico, que por sua vez apresentam alguns subtipos.

Tipos de AVC Subtipos de AVC
Isquémico Lacunar
Trombótico
Embólico
Hemorrágico Cerebral (Intracerebral)
Meníngeo (Subaracnóide)
Acidente Vascular Cerebral trombótico
O AVC trombótico é o mais comum (40% dos AVC’s) e é causado pela
aterosclerose – trombose cerebral. Há o desenvolvimento de um coágulo de
sangue ou trombo no interior das artérias cerebrais ou dos seus ramos, o que
vai originar enfarto ou isquemia.
Acidente Vascular Cerebral embólico
O AVC embólico ocorre em 30% dos casos AVC’s e é criado por
êmbolos cerebrais. São pequenas porções de matéria como trombos, tecido,
gordura, ar, bactérias ou outros corpos estranhos, que são libertados na
corrente sanguínea e que se deslocam até às artérias cerebrais, produzindo
oclusão ou enfarto (doenças cardiovasculares).
Acidente Vascular Cerebral lacunar
O AVC lacunar é provocado em 20% dos AVC’s e é ocasionado por
enfartes muito pequenos com menos de 1cm cúbico de tamanho, que ocorrem

somente onde arteríolas perfurantes se ramificam directamente de grandes
vasos. É comum o défice motor puro ou sensitivo puro.
Os utentes irão apresentar determinados sinais clínicos, de acordo com
a artéria cerebral envolvida.
As artérias que podem ser afectadas são: artéria cerebral anterior,
artéria cerebral média, artéria cerebral posterior, artéria carótida interna, artéria
basilar, artéria vertebrobasilar.
SINDROMES RESULTANTES
Artéria Carótida Interna
Esta artéria é qualificada pela hemianópsia, afasia (se for o
hemisfério dominante), hemiplegia contra lateral e hemianestesia contra
lateral. Pode ocorrer um extenso edema cerebral, levando frequentemente
ao coma e à morte (Sullivan, 1993).
Artéria Cerebral Anterior
As lesões nesta artéria são raras. E é caracterizada pela confusão
mental, afasia (se for o hemisfério dominante), hemiplegia contra lateral
(com predomínio do membro inferior), hemianestesia contra lateral (com
predomínio do membro inferior), e pode haver apraxia de marcha, reflexo
de sucção, reflexos de preensão e incontinência urinária e fecal (Sullivan,
1993).
Artéria Cerebral Média
Esta artéria é o local mais comum de AVC. E é especializada pelo
coma, hemianópsia, hemiplegia (com predomínio do membro superior),
hemianestesia (com predomínio do membro superior), afasia (se for o
hemisfério dominante), e agnosia visual (Sullivan, 1993).]

Artéria Cerebral Posterior
Esta artéria é representada pela hemianópsia, afasia, agnosia visual,
alexia, hemiplegia e hemianestesia, muitas vezes são sintomas temporários
(Sullivan, 1993).
Artéria Vértebro – Basilar
Esta artéria é assinalada pelo coma, diplopia, hemiplegia, paralisia
pseudo bulbar, tetraplegia e anestesia completa (Sullivan, 1993).
Quando a lesão é no Hemisfério Esquerdo (Hemiplegia Direita)
ocorrem afasias, apraxias ideomotoras e ideacionais, alexia para números,
descriminação direita/esquerda e lentidão em organização e desempenho.
Quando é no Hemisfério Direito (Hemiplegia Esquerda) ocorre
alteração viso espacial, auto negligência unilateral esquerda, alteração da
imagem corporal, apraxia de vestuário, apraxia de construção, ilusões de
abreviamento de tempo e rápida organização e desempenho.
MANIFESTAÇÕES CLINICAS
A sintomatologia depende da localização do processo isquémico, do
tamanho da área isquémica, da natureza e funções da área atingida e da
disponibilidade de um fluxo colateral (Sullivan, 1993).
As principais sequelas provenientes de um AVC são os défices
neurológicos que se vão reflectir em todo o corpo, uni ou bilateralmente, como
consequência da localização e da dimensão da lesão cerebral, podendo
apresentar como sinais e sintomas perda do controlo voluntário em relação aos
movimentos motores, sendo a disfunção motora mais comum, a hemiplegia
(devido a uma lesão do lado oposto do cérebro); a hemiparésia ou fraqueza de
um lado do corpo é outro sinal (Resck, et. al., 2004; Petrilli, Durufle, Nicolas,
Pinel, Kerdoncuff, Gallien, 2002).

Existindo assim um comprometimento ao nível das funções
neuromuscular, motora, sensorial, perceptiva e cognitiva/comportamental
(Resck, et.al., 2004).
FUNÇÃO SENSORIAL
A sensibilidade frequentemente sofre prejuízos, mas raramente está
ausente do lado hemiplégico. São comuns as perdas proprioceptivas,
exercendo significativo impacto sobre as habilidades motoras. Também são
comuns a perca do tacto superficial, dor e temperatura, contribuindo para uma
disfunção perceptiva geral e para o risco de autolesões.
Os pacientes hemiplégicos podem ainda sofrer de hemianopsia
homónima – defeitos no campo visual. O paciente sofre de cegueira da metade
nasal de um dos olhos e da metade temporal do outro, dependendo do local da
lesão (Sullivan, 1993).
As alterações sensoriais mais frequentes, aquando da ocorrência de um
AVC, são os défices sensoriais superficiais (tácteis, térmicos e doloros),
proprioceptivos (postural e vibratória) e visuais (diminuição da acuidade visual,
diplopia).
FUNÇÃO E COMPORTAMENTO MENTAL
Alguns dos pacientes que sofrem um AVC são dados como confusos ou
não cooperantes, sem espírito de iniciativa, ou mentalmente inadequados.
Podem também ficar com a compreensão prejudicada, sofrer de perda de
memória recente, perda da percepção corporal, negação de lhe pertencerem
os membros afectados (Sullivan, 1993).
Os utentes com lesão no hemisfério direito e esquerdo têm
comportamentos muito distintos. Os utentes com lesão no hemisfério direito,
tendem a ter um comportamento mais lento, são mais cuidadosos, incertos e
inseguros. Ao desempenharem tarefas apresentam-se ansiosos e hesitantes,
necessitando frequentemente de apoio e “feedback” (Sullivan, 1993).

FUNÇÃO PERCEPTIVA
O tipo e a extensão dos défices perceptivos vão depender do local da
lesão. Um AVC pode provocar distúrbios na posição no espaço, na percepção
da profundidade, na orientação topográfica, apraxia (incapacidade para
programar uma sequência de movimentos), agnosia (incapacidade de
reconhecer objectos familiares de uso pessoal, e de lhe dar uma função),
falhas na discriminação esquerda/direita… (Sullivan, 1993).
FUNÇÃO DA LINGUAGEM/COMUNICAÇÃO
Este tipo de problema resulta geralmente quando o AVC teve a sua
origem numa obstrução da artéria cerebral média localizada no hemisfério
esquerdo (Sullivan, 1993).
FUNÇÃO MOTORA
Os pacientes sofrem desequilíbrio postural, espasticidade, padrão flexor
do membro superior e padrão extensor do membro inferior, entre outros
(Sullivan, 1993).
ALTERAÇÕES DO TÔNUS
Logo após um AVC, o hemicorpo afectado apresenta hipotonia, isto é, o
tónus é muito baixo para iniciar qualquer movimento, não apresenta resistência
ao movimento passivo e o utente não consegue manter o membro em
nenhuma posição, principalmente durante as primeiras semanas.
Ocasionalmente a flacidez dura apenas algumas horas ou dias, mas raramente
persiste indefinidamente. Estas alterações levam ao desaparecimento da
consciencialização e dos padrões de movimento do hemicorpo afectado, bem
como a padrões inadequados do lado não afectado. Desta forma, o utente não
consegue sentar-se sem apoio, manter-se de pé (Sullivan, 1993) …
É frequente nestes casos, com o passar do tempo, a substituição de um
quadro de hipotonia, por um quadro hipertonia em que há um aumento da
resistência ao movimento passivo (característico dos padrões espásticos)
(Sullivan, 1993).

A espasticidade tende a aumentar gradualmente nos primeiros 18 meses
com os esforços e actividades desenvolvidas pelo indivíduo (fase espástica),
podendo provocar posturas anormais e movimentos estereotipados (Sullivan,
1993).
Geralmente estes utentes apresentam hipertonia nos músculos anti-
gravíticos do hemicorpo afectado (flexores no membro superior e extensores
no membro superior) (Sullivan, 1993).
PERDA DO MECANISMO DE CONTROLE POSTURAL
A base para a realização dos movimentos voluntários normais
especializados é o mecanismo de controlo postural. Desta forma, se as
reacções posturais automáticas de um indivíduo que tenha sofrido um AVC não
estiverem a funcionar no hemicorpo afectado, o indivíduo não conseguirá usar
vários padrões normais de postura e de movimento, que lhe permitem fazer
transferências, rolar, sentar-se, manter-se de pé, andar, realizar actividades da
vida diária e outras actividades funcionais (Sullivan, 1993).
As patologias e as sequelas neurológicas interferem com a capacidade
do indivíduo em executar as funções e a satisfazer as suas obrigações. Assim,
o indivíduo com sequela neurológica não é capaz de desempenhar o seu papel
social ou de manter o seu relacionamento habitual com os outros (Resck, et.
al., 2004).
Alguns autores defendem que os objectivos da reabilitação em pacientes
com AVC são, prevenir complicações; recuperar ao máximo as funções
cerebrais comprometidas pelo AVC (temporárias ou permanentes); e reintegrar
o paciente na família, no trabalho e na sociedade melhorando a sua qualidade
de vida (Resck, et. al., 2004; Yelnik, Lariboisière, Widal, 2005).
A promoção do máximo de independência funcional nas áreas de
desempenho do utente deve ter em conta as suas capacidades, motivações e
necessidades (Jette, Warren, Wirtalla, 2005).

FASE DE RECUPERAÇÃO
Consoante a Organização Mundial de Saúde, 2003 os estágios da fase
de recuperação são:
1. Persistência da hipotonia (estágio flácido), havendo perda
motora geral e perda sensorial severa. O braço fica mole e caído e o
paciente não consegue firmar-se no espaço devido à fraqueza muscular e
ao baixo tónus muscular, sendo o mais incapacitante dos 3 estágios.
2. Evolução para o tónus normal (o estagio de recuperação), os
movimentos iniciam-se nos membros, primeiro mais distalmente,
permanecendo na generalidade uma leve incapacidade.
3. Evolução para a hipertonia (o estágio espástico), a
recuperação da função motora com uma evolução para a espasticidade é
bastante frequente. Há uma recuperação inicial dos movimentos proximais
dos membros. O tónus muscular aumentado conduz à espasticidade que se
apresenta nos músculos antigravíticos.Este tónus muscular é diferente em
cada indivíduo, influenciando a qualidade do movimento:
espasticidade severa: os movimentos são difíceis e por
vezes impossíveis devido à contracção muscular contínua;
espasticidade moderada: os movimentos são lentos e
realizados com esforço e coordenação anormal;
espasticidade leve: os movimentos grossos dos membros
são possíveis, enquanto os movimentos finos da mão são difíceis.
4. Ataxia, é resultado em alguns casos de hemiplegia
(principalmente os causados por trauma), o cerebelo ou o sistema cerebelar
pode ser afectado. Os movimentos são descontrolados e excessivos,
havendo dificuldade na realização e manutenção das posições
intermediárias de um movimento. A realização de tentativas voluntárias
para resolver esses problemas causa tremor intencional e dismetria.
Segundo Bobath, também, existem três estádios pós-AVC: 1º estádio é
a hipotonia no hemicorpo afectado, 2º estádio é a hipertonia do hemicorpo

afectado e o 3º estádio é a de recuperação relativa que depende de muitos
factores entre os quais o local e a extensão da lesão, a idade, a capacidade do
sistema nervoso se reorganizar (plasticidade) e a motivação/atitude do utente
que podem fazer variar o tempo de permanência entre os estádios e
condicionar a recuperação (O´Sullivan, 1993).
PROBLEMAS SECUNDARÁRIOS
Problemas Psicológicos
Os problemas mais comuns associados ao AVC são, a depressão, o
isolamento, a irritabilidade, a impaciência e a impulsividade (Sullivan, 1993).
Contracturas e Deformidades
São resultado da perda de movimentos, espasticidade e posicionamento
inadequado (Sullivan, 1993).
Trombose Venosa Profunda e Embolia Pulmonar
São complicações potenciais para todos os pacientes imobilizados e os
sintomas mais comuns são, a dor, a hipersensibilidade, o edema e a
descoloração da perna (Sullivan, 1993).
Dor
Este sintoma provém da perda sensorial contra – lateral da lesão. A dor
é em queimadura no lado hemiplégico, sendo aumentada por estímulos ou
contactos (Sullivan, 1993).
Problemas Urinários e Intestinais
A incontinência urinária pode exigir o uso de uma sonda de espera,
sendo a sua remoção o mais desejável pois impede a ocorrência de infecções.
Para os problemas intestinais pode ser necessário o uso de amolecedores das
fezes e de dietas pobres em resíduos (Sullivan, 1993).

Disfunção Oro – facial
A disfunção da deglutição, disfagia, é uma complicação comum pós
AVC. A maioria apresenta corrimento de saliva, dificuldade na ingestão de
alimentos, aspiração, disartria e assimetria dos músculos da expressão facial
(Sullivan, 1993).
Disfunção do Ombro
Ocorre em 70 a 80% dos indivíduos pós AVC (Sullivan, 1993).
Diminuição da Resistência / Problemas Cardíacos Adjuvantes
Pacientes que sofreram um AVC secundário a causas cardíacas podem
evidenciar débito cardíaco prejudicado, descompensação cardíaca e graves
desordens do ritmo, originando limitações cardíacas na tolerância ao exercício
físico (Sullivan, 1993).
TUMORES CEREBRAIS
São todas as lesões ou massas expansivas dentro do crânio que surgem
devido à multiplicação desordenada de células normais ou anormais. Os
tumores podem ser originários das células do próprio cérebro e estes são
chamados de tumores de células gliais. Alguns outros são originários das
membranas que recobrem o cérebro e são os tumores das meninges ou
meningeomas. Pelo fato de termos nervos que saem do cérebro, podemos ter
tumores das bainhas dos nervos que são chamados neuromas ou neurinomas.
Por fim, temos os tumores que são originários de outros órgãos ou tecidos que
podem se disseminar pelo sangue, que são os chamados tumores
metastáticos.
A medula também faz parte do sistema nervoso central e, portanto, pode
apresentar o mesmo tipo de tumores descritos para o cérebro.

SINTOMAS
Os sintomas são bastante variáveis, porém de um modo geral são:
cefaléia (preferencialmente pela manhã), vômitos em jato, perda de
coordenação motora, tontura, perda de visão, perda de audição, dor no rosto,
perda de força em um lado do corpo, perda de sensibilidade nos braços.
Somente a correlação destes sintomas e da história clínica do paciente
pode levar a suspeita de tumor cerebral, pois muitos destes sintomas são
inespecíficos.
DIAGNÓSTICOS
O médico neurologista faz o diagnóstico com o auxílio da história do
paciente e exames neurológicos detalhados levam à suspeição de um tumor
cerebral.
O diagnóstico de certeza de um tumor cerebral é dado por exames
complementares como a tomografia computadorizada e da ressonância nuclear
magnética o eletroencefalograma e raios-X de crânio e/ou coluna.
TRATAMENTOS
O tratamento dos tumores cerebrais é muito variado, pois existem vários
tipos de tumores em lugares também distintos.
Como regra geral os tumores cerebrais são de indicação cirúrgica. Caso
sejam benignos, únicos, com a remoção completa poderá haver cura.
Nos casos de tumores múltiplos (metástases), malignos e com
ressecção incompleta, o tratamento pode ser cirurgia para diagnóstico com
complementação de radioterapia e quimioterapia, quando necessário.