Semiologia em Checklists · 2019. 9. 30. · Prof.ª Drª Andreza Lopes – Instituto de Pesquisa e...
Transcript of Semiologia em Checklists · 2019. 9. 30. · Prof.ª Drª Andreza Lopes – Instituto de Pesquisa e...
-
Semiologia em Checklists: Abordando Casos Clínicos
Atena Editora 2019
Renata Antunes Bruno da Silva Thais Aguiar Cunha Sônia Leite da Silva
(Organizadoras)
-
2019 by Atena Editora Copyright © Atena Editora
Copyright do Texto © 2019 Os Autores Copyright da Edição © 2019 Atena Editora
Editora Executiva: Profª Drª Antonella Carvalho de Oliveira Diagramação: Lorena Prestes Edição de Arte: Lorena Prestes
Revisão: Os Autores O conteúdo dos artigos e seus dados em sua forma, correção e confiabilidade são de responsabilidade exclusiva dos autores. Permitido o download da obra e o compartilhamento desde que sejam atribuídos créditos aos autores, mas sem a possibilidade de alterá-la de nenhuma forma ou utilizá-la para fins comerciais. Conselho Editorial Ciências Humanas e Sociais Aplicadas Prof. Dr. Álvaro Augusto de Borba Barreto – Universidade Federal de Pelotas Prof. Dr. Antonio Carlos Frasson – Universidade Tecnológica Federal do Paraná Prof. Dr. Antonio Isidro-Filho – Universidade de Brasília Prof. Dr. Constantino Ribeiro de Oliveira Junior – Universidade Estadual de Ponta Grossa Profª Drª Cristina Gaio – Universidade de Lisboa Prof. Dr. Deyvison de Lima Oliveira – Universidade Federal de Rondônia Prof. Dr. Gilmei Fleck – Universidade Estadual do Oeste do Paraná Profª Drª Ivone Goulart Lopes – Istituto Internazionele delle Figlie de Maria Ausiliatrice Prof. Dr. Julio Candido de Meirelles Junior – Universidade Federal Fluminense Profª Drª Lina Maria Gonçalves – Universidade Federal do Tocantins Profª Drª Natiéli Piovesan – Instituto Federal do Rio Grande do Norte Profª Drª Paola Andressa Scortegagna – Universidade Estadual de Ponta Grossa Prof. Dr. Urandi João Rodrigues Junior – Universidade Federal do Oeste do Pará Profª Drª Vanessa Bordin Viera – Universidade Federal de Campina Grande Prof. Dr. Willian Douglas Guilherme – Universidade Federal do Tocantins Ciências Agrárias e Multidisciplinar Prof. Dr. Alan Mario Zuffo – Universidade Federal de Mato Grosso do Sul Prof. Dr. Alexandre Igor Azevedo Pereira – Instituto Federal Goiano Profª Drª Daiane Garabeli Trojan – Universidade Norte do Paraná Prof. Dr. Darllan Collins da Cunha e Silva – Universidade Estadual Paulista Prof. Dr. Fábio Steiner – Universidade Estadual de Mato Grosso do Sul Profª Drª Girlene Santos de Souza – Universidade Federal do Recôncavo da Bahia Prof. Dr. Jorge González Aguilera – Universidade Federal de Mato Grosso do Sul Prof. Dr. Ronilson Freitas de Souza – Universidade do Estado do Pará Prof. Dr. Valdemar Antonio Paffaro Junior – Universidade Federal de Alfenas Ciências Biológicas e da Saúde Prof. Dr. Benedito Rodrigues da Silva Neto – Universidade Federal de Goiás Prof.ª Dr.ª Elane Schwinden Prudêncio – Universidade Federal de Santa Catarina Prof. Dr. Gianfábio Pimentel Franco – Universidade Federal de Santa Maria Prof. Dr. José Max Barbosa de Oliveira Junior – Universidade Federal do Oeste do Pará
-
Profª Drª Natiéli Piovesan – Instituto Federal do Rio Grande do Norte Profª Drª Raissa Rachel Salustriano da Silva Matos – Universidade Federal do Maranhão Profª Drª Vanessa Lima Gonçalves – Universidade Estadual de Ponta Grossa Profª Drª Vanessa Bordin Viera – Universidade Federal de Campina Grande Ciências Exatas e da Terra e Engenharias Prof. Dr. Adélio Alcino Sampaio Castro Machado – Universidade do Porto Prof. Dr. Eloi Rufato Junior – Universidade Tecnológica Federal do Paraná Prof. Dr. Fabrício Menezes Ramos – Instituto Federal do Pará Profª Drª Natiéli Piovesan – Instituto Federal do Rio Grande do Norte Prof. Dr. Takeshy Tachizawa – Faculdade de Campo Limpo Paulista Conselho Técnico Científico Prof. Msc. Abrãao Carvalho Nogueira – Universidade Federal do Espírito Santo Prof. Dr. Adaylson Wagner Sousa de Vasconcelos – Ordem dos Advogados do Brasil/Seccional Paraíba Prof. Msc. André Flávio Gonçalves Silva – Universidade Federal do Maranhão Prof.ª Drª Andreza Lopes – Instituto de Pesquisa e Desenvolvimento Acadêmico Prof. Msc. Carlos Antônio dos Santos – Universidade Federal Rural do Rio de Janeiro Prof. Msc. Daniel da Silva Miranda – Universidade Federal do Pará Prof. Msc. Eliel Constantino da Silva – Universidade Estadual Paulista Prof.ª Msc. Jaqueline Oliveira Rezende – Universidade Federal de Uberlândia Prof. Msc. Leonardo Tullio – Universidade Estadual de Ponta Grossa Prof.ª Msc. Renata Luciane Polsaque Young Blood – UniSecal Prof. Dr. Welleson Feitosa Gazel – Universidade Paulista
Dados Internacionais de Catalogação na Publicação (CIP)
(eDOC BRASIL, Belo Horizonte/MG)
S471 Semiologia em checklists [recurso eletrônico] : abordando casos clínicos / Organizadoras Renata Antunes Bruno da Silva, Thais Aguiar Cunha, Sônia Leite da Silva. – Ponta Grossa, PR: Atena Editora, 2019.
Formato: PDF
Requisitos de sistema: Adobe Acrobat Reader Modo de acesso: World Wide Web Inclui bibliografia ISBN 978-85-7247-670-6 DOI 10.22533/at.ed.706193009
1. Diagnóstico. 2. Semiologia (Medicina). I. Silva, Renata
Antunes Bruno da. II. Cunha, Thais Aguiar. III. Silva, Sônia Leite da.
CDD 610.73
Elaborado por Maurício Amormino Júnior – CRB6/2422
Atena Editora Ponta Grossa – Paraná - Brasil
www.atenaeditora.com.br [email protected]
-
APRESENTAÇÃO
A Clínica nasceu no século XVIII, no bojo do surgimento da Ciência Moderna período em que o fato observado se tornava mais importante que a explicação da doença propriamente dita e que através do olhar buscava-se o reconhecimento de sinais da nosologia que afligia o paciente. Neste contexto a Semiologia Médica ganhou força e tornou-se a parte da Medicina essencial para diagnósticos por ser ela a responsável pela investigação de sinais e sintomas das doenças.
A evolução dos tempos demonstrou que a consulta médica vem se distanciando do “diagnosticar apenas”. Há a necessidade de uma visão mais holística do ser acarretando a maior satisfação, confiança, aceitação e adesão por parte do paciente. Este consiste no ponto inicial deste livro quando investe momentos em aprofundar a consulta centrada, os valores humanos e a ética médica.
Por outro lado, há a necessidade de diferenciar sinais e sintomas. Na realidade o que os define é quem observa a alteração. Define-se sinais como manifestações objetivas de uma doença perceptíveis aos olhos do examinador, mas que ocasionalmente chegam a não ser percebidos pelo paciente. A identificação de sinais tênues carece de uma metodologia criteriosa de abordagem que propicie os diagnósticos de forma precoce e acertada. Já os sintomas são as queixas subjetivas referidas pelo enfermo. Podendo ser remitentes, crônicos ou recorrentes de acordo como se apresentam ou voltam a ocorrer ou serem referidos.
A forma de transmissão do conhecimento médico ao longo dos tempos tem se modificado continuamente. No início, com Sócrates, o binômio ensino-aprendizagem era baseado em perguntas estimulando a das respostas aos próprios questionamento do estudante. Posteriormente, desenvolveu-se o que hoje é conhecido como o método de ensino tradicional centrado no professor. Atualmente, este modelo já não atende as necessidades e vem retornando a participação do aluno na busca do conhecimento, tornando-se ativo e o professor um facilitador do conhecimento.
Assim, formas de ensino e aprendizado, baseados em metodologias ativas vem sendo desenvolvidas com o desenvolvimento de aplicativos de celulares, flash cards, fluxogramas, mapas conceituais com o objetivo de fortalecer e contextualizar o aprendizado em situações de vida real.
A forma de apresentação deste livro vem em encontro com as demandas que surgem dos alunos, das necessidades de os professores contextualizar o raciocínio clínico hierarquizado e principalmente do ensino e aprendizado centrado no aluno.
Contemplando uma visão holística, priorizando a anamnese embasada na queixa do paciente, aliada a um exame físico e exames complementares acertados e coerentes em sua escolha, chega-se ao raciocínio clínico e possíveis diagnósticos.
Por fim, trata-se de uma obra voltada para o público acadêmico de medicina, em especial os alunos em fases iniciais de desenvolvimento do raciocínio clinico e principalmente para aqueles em exercício da profissão.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 6
Carlos Antonio Bruno da SilvaProfessor Titular da Universidade de Fortaleza
Programa de Pós-graduação em Saúde Coletiva
-
SUMÁRIO
SUMÁRIO
CAPÍTULO 1 ................................................................................................................ 9CONSULTA CENTRADA
Renata Antunes Bruno da SilvaSônia Leite da SilvaDOI 10.22533/at.ed.7061930091
CAPÍTULO 2 .............................................................................................................. 16OS VALORES HUMANOS DO MÉDICO EM FORMAÇÃO
Adah Sophia Rodrigues VieiraVictor Brasil Sá Silvia Fernandes Ribeiro da SilvaSonia Leite da SilvaDOI 10.22533/at.ed.7061930092
CAPÍTULO 3 .............................................................................................................. 19ÉTICA MÉDICA
Luiz Vianney Saldanha Cidrião NunesSonia Leite da SilvaDOI 10.22533/at.ed.7061930093
CAPÍTULO 4 .............................................................................................................. 24ANEMIA
Aline Romão FonsecaFrancisco Wandemberg Rodrigues SantosDOI 10.22533/at.ed.7061930094
CAPÍTULO 5 .............................................................................................................. 30DIARREIA
Amanda Lopes de CastroAndrea Benevides LeiteDOI 10.22533/at.ed.7061930095
CAPÍTULO 6 .............................................................................................................. 40DISPNEIA
Francisco Vandeir Chaves da Silva Isabela Thomaz Takakura GuedesDOI 10.22533/at.ed.7061930096
CAPÍTULO 7 .............................................................................................................. 46DISTÚRBIOS HEMORRÁGICOS
Amanda Alexia Rodrigues Vieira Renan Lima AlencarGentil Claudino Galiza NetoDOI 10.22533/at.ed.7061930097
CAPÍTULO 8 .............................................................................................................. 54DISÚRIA
Yuri Mota AraújoGeraldo Bezerra da Silva Júnior
-
SUMÁRIO
DOI 10.22533/at.ed.7061930098
CAPÍTULO 9 .............................................................................................................. 61DOR ABDOMINAL
Marcos Paulo IldefonsoThaís Aguiar CunhaFrancisco Julimar Correia de Menezes DOI 10.22533/at.ed.7061930099
CAPÍTULO 10 ............................................................................................................ 72DOR ARTICULAR
Renan Lima AlencarLevi José Rabelo TávoraTiciana de Aguiar Feitosa CarvalhoRejane Maria Rodrigues de Abreu VieiraDOI 10.22533/at.ed.70619300910
CAPÍTULO 11 ............................................................................................................ 84DOR TORÁCICA
Lívia Xavier MagalhãesIsabelle Oliveira ParahybaDOI 10.22533/at.ed.70619300911
CAPÍTULO 12 ............................................................................................................ 91EDEMA
Pedro Barroso GirãoSônia Leite da SilvaDOI 10.22533/at.ed.70619300912
CAPÍTULO 13 .......................................................................................................... 100EXANTEMA
Thaís Aguiar CunhaEmmanuel Pereira Benevides MagalhãesDOI 10.22533/at.ed.70619300913
CAPÍTULO 14 .......................................................................................................... 107FÁCIES
Cecília Limeira Lima Leite Rejane Maria Rodrigues de Abreu VieiraDOI 10.22533/at.ed.70619300914
CAPÍTULO 15 .......................................................................................................... 119FEBRE
Cassya Mayres Magalhães HolandaMarianna Barroso Maciel CostaMariana Pitombeira LibórioDOI 10.22533/at.ed.70619300915
CAPÍTULO 16 .......................................................................................................... 127ICTERÍCIA
Clara Beatriz Furtado SoaresFrancisco Adailton Alencar Braga
-
SUMÁRIO
DOI 10.22533/at.ed.70619300916
CAPÍTULO 17 .......................................................................................................... 134LINFONODOMEGALIA
Jordanna Yvna Fontenele AlcantaraIzabella Furtado de VasconcelosLuany Elvira Mesquita CarvalhoDOI 10.22533/at.ed.70619300917
CAPÍTULO 18 .......................................................................................................... 144PERDA DE PESO
Renata Antunes Bruno da Silva Carlos Antonio Bruno da SilvaDOI 10.22533/at.ed.70619300918
CAPÍTULO 19 .......................................................................................................... 152PRURIDO
Ana Clara Machado Pinheiro LimaXinaida Taligare Vasconcelos LimaDOI 10.22533/at.ed.70619300919
CAPÍTULO 20 .......................................................................................................... 171TOSSE
Diego Freitas FélixElizabeth Clara BarrosoDOI 10.22533/at.ed.70619300920
SOBRE AS ORGANIZADORAS .............................................................................. 178
-
Capítulo 1 10Semiologia em Checklists: Abordando Casos Clínicos
CAPÍTULO 1
CONSULTA CENTRADA
Renata Antunes Bruno da SilvaSônia Leite da Silva
DEFINIÇÃO
A consulta centrada foge a tradicional forma de construção da consulta médica, a qual é focada exclusivamente no diagnóstico e na conduta, consistindo em um atendimento que enxerga o paciente de maneira integral, englobando as necessidades do paciente e suas preocupações em torno da doença. Dessa forma, o modelo centrado apresenta maior adesão do tratamento, que foi escolhido de forma conjunta com o paciente com uma maior qualidade de assistência.
Além da maior adesão a terapêutica escolhida, a consulta centrada apresenta outros benefícios, como aumento da satisfação e da confiança do paciente e do próprio médico, redução de queixas de má pratica médica e de exames diagnósticos e consequente melhora da saúde do paciente.
A necessidade de uma consulta centrada no paciente deve-se ao fato que duas pessoas com a mesma enfermidade, porém com realidades biopsicossociais distintas apresentam curso da doença diferente. Diferentemente do modelo biomédico, o modelo centrado considera as relações do paciente com o social ou com o seu próprio psicológico/emocional tão importantes quanto a própria enfermidade.
No contexto da consulta centrada, é importante diferenciar Doença X Adoecido. Doença é a perda de uma função biológica normal e pode ser diagnosticada por exames clínicos, laboratoriais ou de imagem alterados. Já o termo adoecido está relacionado a sensação de estar doente. Um não obrigatoriamente é acompanhado do outro, como em um paciente que apresenta uma diabetes mellitus assintomática - apresenta a doença, porém não se sente adoecido. O inverso também pode ocorrer em pacientes com síndrome conversiva, que apresenta a sensação de doença, porém sem uma disfunção orgânica.
Muitas vezes o paciente não irá procurar um médico por ter apenas o sintoma, geralmente ele irá quando houver um contexto emocional associado, por exemplo
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 1 11
uma paciente com dores lombar, talvez só procure ajuda quando interferir no trabalho e a ameaça de uma possível demissão
ANAMNESE
Durante a anamnese, muitas vezes o paciente não vai dizer o real motivo logo de imediato que o fez procurar ajuda médica. Por isso, é importante iniciar a consulta com perguntas abertas “o que trouxe você hoje aqui?” e “conte mais sobre esse sintoma”, já que iniciar com perguntas direcionada sobre o sintoma guia, pode acarretar perda de informações importantes, pois limitou o discurso do paciente.
Segundo William Osler, apenas com a anamnese é possível se chegar bem próximo de um diagnóstico, em 1910 ele disse “escute o seu paciente, ele está dizendo o seu diagnóstico”, já que a forma como o paciente conta é tão importante quanto o próprio sintoma.
Durante a consulta alguns pontos são essenciais:
1. É necessária a investigação tanto da doença quanto das quatro dimensões de estar doente: sentimento quanto estar doente, se o paciente tem ideia do que está errado com ele, o impacto da doença na sua funcionalidade e as expectativas com o que deve ser feito – tal ponto pode ser esquematizado no acróstico SIFE
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 1 12
2. Entender a pessoa como um todo
O médico não pode se limitar a doença, deve ver o indivíduo como um todo e o contexto o qual está inserido, trabalho, família, ciclo de vida, socioeconômico. Essa questão é muito importante, porque como já foi dito anteriormente, às vezes o que motivou o paciente a procurar assistência médica foi alguma mudança que tal doença provocou em algum outro setor da vida, por exemplo a doença que está colocando o paciente em risco de ser demitido.
3. Paciente e médico estarem alinhadosÉ necessário que ocorra um entendimento entre ambas as partes. O paciente dando lógica cronológica aos sintomas, desencadeantes, melhora, piora, associações, de modo a conciliar melhor a visão terapêutica do médico.Já o médico deve explicar a teoria para o paciente, de modo que ele fique convencido
4. Prevenção e promoção da saúde
5. Reforçar a relação médico paciente
6. Ser realista
O médico tem que ser realista quando a realidade do paciente, suas limitações socioeconômicas, motivacionais, do sistema de saúde, sendo capaz de lidar com esse contexto.
Habilidades de Comunicação: Abordagem Centrada na Pessoa
Podemos dividir uma consulta centrada no paciente em alguns passos de acordo com “Smith’s Patiente-centered interviewing” :
Coleta de Dados
É utilizado para que facilite a narração do paciente com uma menor interferência dos pensamentos e ideias do médico
Habilidades abertas:Métodos abertos não focados: usado crucialmente no início da consulta, é uma
forma de encorajar o paciente a voluntariamente expressar o que está em sua mente. Algumas técnicas podem ser utilizadas, como o silêncio, encorajamento não verbal - posição corporal que demonstre interesse - e estímulos mínimos - uhum, entendo, sim.
Métodos abertos focados: são úteis para os pacientes que apresentam alguma dificuldade em desenvolver a narrativa, é uma forma de revisitar tópicos que ja foram mencionados. Algumas técnicas podem ser utilizadas, como repetir uma palavra ou frase que o paciente acabou de falar, fazer pedidos abertos - “conte mais sobre isso” “pode continuar”-, sumarizar e parafrasear - o que convida o paciente a acrescentar
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 1 13
mais detalhes sobre o que foi dito.
Construção de Uma Relação Médico Paciente
Uma parte essencial para uma consulta centrada é a capacidade de o entrevistador entrar nas emoções e sentimentos do paciente. Não é uma tarefa fácil, porém é essencial para estabelecer uma relação médico-paciente e, consequentemente, necessário para que o paciente confi e no médico e seja capaz de se abrir com ele.
Busca de sentimentos: quando o paciente não apresenta os sentimentos, é necessário que o entrevistador busque ativamente por eles. Há algumas ferramentas que podem auxiliar nisso:
Perguntar diretamente de forma aberta, sem induzir um sentimento - “como você se sentiu em relação a isso”
Perguntar indiretamente pode se fazer de algumas formas 1- tentar entender o impacto do ocorrido na vida dele; 2- pergunta porquê o paciente acha que aquilo ocorreu, não somente para entende a história, mas também para expressar as emoções com o relato; 3- demonstrar o sentimento que o entrevistador sentiria na determinada situação; 4- perguntar o que trouxe o paciente hoje, principalmente se for uma queixa de longa data, dado que pode ter sido um gatilho emocional que o fez procurar ajuda
Empatia: É necessário para uma relação médica-paciente consolidada que após o paciente expor seu sentimento, o médico entenda e cuide daquilo, diga algo para ele e não apenas receba a informação, pois pode dar a errônea impressão que discorda, reprova ou julga aquilo que ele está sentindo. Pode ser utilizado o mnemônico NURS
É óbvio que não precisa concordar com o sentimento mas é necessário que demonstre que entende, respeita e dá suporte. A tarefa é entender o ponto de vista e as circunstâncias do paciente e é nisso que consta a empatia. Segundo Rogers
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 1 14
empatia: “Significa penetrar no mundo perceptual do outro e sentir-se totalmente à vontade dentro dele. Requer sensibilidade constante para com as mudanças que se verificam nesta pessoa em relação aos significados que ela percebe, ao medo, à raiva, à ternura, à confusão ou ao que quer que ele/ela esteja vivenciando”. A empatia possibilita que o paciente expresse seu sentimento e seja compreendido sem obrigatoriamente o médico sentir o mesmo. Vale ressaltar que a empatia não significa que falta profissionalismo ou que a consulta sairá do controle
PASSO A PASSO CONSULTA CENTRADA
Em “Smith’s Patiente-centered interviewing” a consulta centrada foi dividida em 5 passos. São passos para ajudar durante a consulta, porém nem todos são obrigatórios e também não é preciso seguir uma ordem exata, com o tempo e com a prática você vai sendo capaz de individualizar para cada paciente e situação
1- Prepar para a consulta
2- Definir queixa principal e fazer a agenda
3- Começar consulta com perguntas abertas
4- Perguntas fechadas para definir a história do sintoma, o contexto pessoal e emocional
5- Transição para consulta clínica
1 | PREPARANDO PARA A CONSULTA
Ao preparar uma consulta, é fundamental o estabelecimento de um ambiente adequado. Garantir privacidade e conforto, retirar qualquer barreira que esteja entre você. Sala de recepção inadequada à Unidade de Saúde, grande quantidade de pessoas, arquitetura e decoração inapropriadas, interrupções à consulta e ruídos são exemplos de fatores externos que prejudicam bastante o atendimento. Ademais, outro aspecto fundamental é a imagem profissional. Jaleco limpo, estetoscópio, demonstração de interesse e receptividade são exemplos de aspectos importantes para a construção de um processo comunicativo de qualidade.
Quando o paciente entrar na sala é necessário dar as boas vindas, usando o nome do paciente e então deve se apresentar, dizer a sua especialidade e que vai atende-lo hoje.
2 | DEFINIR QUEIXA PRINCIPAL E FAZER A AGENDA
Nessa etapa você vai iniciar perguntando “o que te trouxe aqui hoje?”, a partir das
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 1 15
queixas do paciente você vai programar a consulta e estabelecer a agenda: quanto tempo tem disponível. É importante chegar à conclusão sobre quais são os problemas apresentados pelo paciente e em que ordem de prioridade serão abordados.
3 | COMEÇAR CONSULTA COM PERGUNTAS ABERTAS
As perguntas abertas são importantes, tendo em vista que permitem ao paciente a livre expressão de suas queixas e preocupações mais importantes. Durante o relato do paciente, é crucial que o profissional de saúde identifique os diversos fatores que interferem no processo de doença do paciente, dentre eles, pode-se destacar os fatores cognitivos, emocionais e socioculturais.
Importante nesse momento deixar o paciente falar sem interrupções por pelo menos 30 a 60 segundos, de modo a deixa-lo confortável. Além disso, incentivos mínimos para o discurso, como “uhum” “entendo”, são bons métodos para incentivar o paciente a falar e para fortalecer o vínculo. É importante também estar atento para o que o paciente transmite não-verbalmente, desde a aparência física – estado de conservação das roupas, higiene, fácies de dor –, até comunicação não verbal – desvio do olhar, braços cruzados, balançar as pernas involuntariamente.
4 | PERGUNTAS FECHADAS PARA DEFINIR A HISTÓRIA DO SINTOMA, O
CONTEXTO PESSOAL E EMOCIONAL
Nessa etapa, você ira direcionar mais o discurso do paciente para a presente doença com perguntas fechadas sobre o sintoma. Depois irá fará uma abordagem contexto psicossocial – como está afetando a vida dele – e um emocional – como ele se sente sobre a doença – do sintoma, realizando já o NURS para gerar empatia com o paciente
5 | TRANSIÇÃO PARA CONSULTA CLÍNICA
Nessa etapa, será feita uma breve sumarização do que foi dito na etapa 4 e irá avisar quanto a transição para uma etapa mais clinicamente controlada.
CONCLUSÃO
O método centrado no paciente, promove maior confiança pelos pacientes e maior chance de adesão terapêutica. Além disso, o paciente vê o médico que realiza uma consulta centrada como um profissional mais competente não apenas no sentido do cuidado, mas como tecnicamente também. O que pode significar o início da mudança da visão do que é um bom profissional.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 1 16
No início, pode aparentar que seguir os passos citados acima deixará a consulta extensa e não ocorrerá de forma natural, porém com a prática, esses passos vão fluir naturalmente e ocorrerá o mais importante na prática medica: satisfação do paciente.
REFERÊNCIAEVANS, Richard Isadore. Carl Rogers: o homem e suas idéias. São Paulo: Martins Fontes, 1979
PIRES, Paulo. Medicina centrada no paciente: melhor qualidade com menores custos.Rev Port Clin Geral, Lisboa , v. 27, n. 5, p. 482-486, set. 2011
CERON, M. Habilidades de comunicação: abordagem centrada na pessoa. 2012. Disponível em: .Bruce B. Duncan ... [et al.]. Medicina ambulatorial: condutas de atenção primária baseadas em evidências 4. ed. – Porto Alegre : Artmed, 2014.
Stewart, M; {et al.]The Impact of Patient-Centered Care on Outcomes. The Journal of Fammily Practice · Vol. 49, No. 9, 796-804. September 2000
Saha S, Beach MC. The impact of patient-centered communication on patients’ decision making and evaluations of physicians: a randomized study using video vignettes. Patient Educ Couns. 2011;84(3):386-92.
-
Capítulo 2 17Semiologia em Checklists: Abordando Casos Clínicos
CAPÍTULO 2
OS VALORES HUMANOS DO MÉDICO EM FORMAÇÃO
Adah Sophia Rodrigues VieiraVictor Brasil Sá
Silvia Fernandes Ribeiro da SilvaSonia Leite da Silva
DEFINIÇÃO
O conceito de humanização das práticas e da atenção à saúde tem ganhado destaque na literatura internacional nos últimos anos. Os avanços tecnológicos da medicina não foram acompanhados pelo avanço nas relações médico-paciente e, muitas vezes, esta relação se torna impessoal, desumanizada e com perda dos direitos de autodeterminação do paciente sobre a sua saúde. Esta desumanização é acarretada, em parte, pelas condições adversas de trabalho, tais como baixos salários, número insuficiente de pessoal, sobrecarga de atividades e jornadas duplas ou triplas de trabalho. Este cenário aponta para a necessidade cada vez mais premente de valorizar o estudante de medicina, fortalecendo os valores humanísticos na sua formação e, assim, auxiliar no desenvolvimento de sua potencialidade tanto técnico-profissional quanto humanística.
Os valores são princípios e fundamentos que nos apropriamos para justificar e embasar nossas atitudes e pensamentos. É essa apropriação, em conjunto com a experiência contínua, que nos mantém dignos e nos permitem agir no meio social e nas relações contidas nele.
Sob esse ponto de vista, a profissão médica passa a ser percebida sob um olhar grandioso e nobre. Tal nobreza da medicina implica em um ser humano olhar para o próximo e, compadecendo-se da sua dor e do seu sofrimento, criar instantaneamente um poderoso grau de empatia e um enorme senso de responsabilidade com o outro indivíduo, capazes de fazê-lo doar-se o máximo possível para garantir o bem-estar desse ser humano adoecido. Como isso seria possível sem uma carga atrelada de justiça, honestidade, ética, integridade e amor ao próximo?
Partindo desse princípio, denota-se que o estudante médico em formação é, antes
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 2 18
de tudo, um ser racional, social e que carrega consigo uma bagagem cultural e um conhecimento de seu mundo próprio, que antecedem a sua entrada na universidade. Todavia, ainda assim, esse estudante necessita estruturar a sua moral e os seus princípios a partir desta nova realidade e para isso necessita absorver e readaptar os modelos e padrões dos seus pares que lhe são apresentados.
Para esse estudante a importância dos valores humanos recebe um atributo ainda mais significativo, visto que, durante a graduação, o futuro médico é apresentado ao Juramento de Hipócrates, a partir do qual ele garante atuar na profissão de maneira digna e respeitável, seguindo valores éticos e humanos que visam, sobretudo, “jamais causar dano ou malefício” (primum non nocere). Contudo, tais princípios podem vir a ser interpretados de maneira equivocada, uma vez que o Juramento também descreve o “fazer médico” de uma forma mágica, por vezes comparando-o a uma arte, em que o profissional pode ser considerado um ser fantástico, superior aos outros indivíduos. Tal linha de pensamento ainda é bastante presente no imaginário humano, pois ao se formar, o médico é exposto a uma forma de “deificação”, em que, o simples fato de ser médico o torna uma espécie de indivíduo mítico, dispensado de toda e qualquer diretriz ética e moral. Dessa forma, buscando evitar esse comportamento, as escolas de medicina têm passado por uma transição, no qual o paradigma tradicional, em que o médico era enaltecido unicamente pelo conhecimento técnico-científico, vem sendo progressivamente substituído pelo paradigma humanista, o qual vem focando no desenvolvimento humano desse profissional, uma vez que essa transição representa uma consequência de uma crise social na qual os valores humanos estariam começando a entrar em declínio.
Essa circunstância de mudança social comprova a natureza adaptável da Medicina, levando-se em consideração que ela é o reflexo do que ocorre na sociedade, acompanhando-a com mudanças nos métodos terapêuticos e de abordagem do paciente.
Sendo assim, procurando readaptar a Medicina às linhas de pensamento do atual cenário social das faculdades médicas, o docente seria o responsável por transmitir conhecimentos morais e éticos para o estudante, visando uma formação mais voltada para o pensamento humanista, visto que, durante a graduação, o indivíduo amadurece, evoluindo de uma subordinação incondicional para uma independência ética, permitindo-se agir da maneira ética e moral perante uma situação de necessidade.
Entretanto, sabe-se que o exercício do uso dos valores humanos é a melhor maneira de desenvolvê-los e adaptá-los à própria realidade e opinião do indivíduo, uma vez que o objetivo da apredizagem ética é fazer o aluno torna-se moralmente independente e passível de viver em um meio social que necessite de atitudes e ações humanas.
Portanto, é fundamental exercitar esse conceito de humanização e de empatia, valorando e experienciando o que realmente importa. O estudante de medicina precisa vivenciar empatia desde os semestres iniciais, pois cada vez mais esse conceito é
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 2 19
muito debatido nas escolas médicas, porém pouco vivenciado. Para que se tenha uma profissão médica digna e bem sucedida, é necessário que o estudante experiencie situações que despertem esse sentimento e trabalhe habilidades de comunicação no ambiente protegido da universidade para melhor construir uma relação interpessoal com os pares, os professores e os funcionários, pois somente então conhecerá o verdadeiro significado da empatia com os seus pacientes.
REFERÊNCIASARAGÃO, J.C.S.; ROSSI, H.R.; CASIRAGHI, B. A Jornada do Acadêmico de Medicina – Um Modelo Simbólico da Formação Médica. Revista Brasileira de Educação Médica. v. 42, n. 1, p. 38 - 44, Jan. 2018. Disponível em: . acesso em 02 Out. 2018. http://dx.doi.org/10.1590/1981- 52712018v42n1rb20170037.
CASATE J. C.; CORREA, A. K. Humanização do atendimento em saúde: conhecimento veiculado na literatura brasileira de enfermagem. Rev Latino-am Enfermagem 2005; 13(1):105-111.
LINDE NAVAS, A. LA EDUCACIÓN MORAL SEGÚN LAWRENCE KOHLBERG: UNA UTOPÍA REALIZABLE Praxis Filosófica, núm. 28, enero-junio, 2009, pp. 7-22.
PROVENZANO, B.C.; MACHADO, A.P.G.; RANGEL, M.T.A.S.; ARANHA, R.N. A empatia médica e a graduação em medicina. Revista Hospital Universitário Pedro Ernesto, v. 13, n. 4, p. 19-25, Out. - Dez. , 2014. Disponível em: http://revista.hupe.uerj.br/detalhe_artigo.asp?id=505 acesso em 02 Oct. 2018.
RAMOS-CERQUEIRA, A. T. A.; LIMA, M. C. P. A Formação da Identidade do Médico. Implicações para o Ensino de Graduação em Medicina. Interface (Botucatu), Botucatu, v. 6, n. 11, p. 107 - 106, Ago. 2002. Disponível em: . acesso em 02 Out. 2018. http://dx.doi.org/10.1590/S1414- 32832002000200008.
REZENDE, JM. À sombra do plátano: crônicas de história da medicina [online]. São Paulo: Editora Unifesp, 2009. O juramento de Hipócrates. pp. 31-48. ISBN 978-85-61673-63-5. Available from SciELO Books.
REZZÓNICO, C. A. Virtudes y valores en educación médica. 2010, 12 f. Dissertação (Sessão Pública) - Instituto de Bioética, Academia Nacional de Ciências Morais e Políticas, Buenos Aires.
STEWART, M. et al. Medicina centrada na pessoa: transformando o método clínico. Porto Alegre: Artmed, 2010. 2 ed. Ensinando o Método Clínico Centrado na Pessoa: as Dimensões Humanas da Educação Médica. pp. 173 – 186. ISBN 978-85-363-2032-8.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 3 20Semiologia em Check Lists Abordando Casos Clínicos
CAPÍTULO 3
ÉTICA MÉDICA
Luiz Vianney Saldanha Cidrião NunesSonia Leite da Silva
Adquirir a responsabilidade do ser médico envolve um crescimento gradual contínuo que se sedimenta nos anos da graduação. A medida que o aluno amadurece, é exigido que ele entenda e saiba resolver situações cada vez mais intricadas da ciência médica, porque essa é a tendência natural do curso universitário, retendo saberes cada vez maiores, mais complexos e mais amplos (BELLODI, 2005; FIEDLER, 2008).
Antes de cursar uma disciplina, é natural que o aluno guarde pouca ou nenhuma noção dos assuntos sobre ela. E é mais natural ainda que, paulatinamente, ele incorpore aquele saber - antes ignorado - no arcabouço de seus conhecimentos úteis. Assim, pouco a pouco, vão se sedimentando os pormenores da ciência médica capazes de nortear a maioria dos diagnósticos e condutas médicas. Mas medicina não é só isso. O médico frequentemente vivencia situações embaraçosas e conflitivas no cotidiano, que também exigem diagnósticos e condutas éticas (BACKES, 2006; CFM, 2010; DORDEVIC, 2012). E se o médico precisa saber, o estudante medicina precisa aprender.
Uma preocupação e uma justificativa para o estudo da ética é o fato de que na medicina repousam os valores mais altos da humanidade. Tem o poder de dar e tirar a vida, lutar por ela e deixar morrer, ajudar e destruir pessoas. Em outras palavras: tudo que existe na ciência médica pode ser usado para o bem ou para o mal (D’AVILA 2010).
É possível ou necessário aprender a ser ético? Como ser ético? Para responder à primeira pergunta é necessário antes entender algumas
diferenças básicas entre os termos ética e moral, que no uso comum se confundem constantemente. A moral diz respeito aos hábitos e aos costumes de cada sujeito, ou de uma dada população que compartilhe esses mesmos hábitos. A ética, por outro lado, encarrega de analisar esse costumes e tentar definir o certo e o errado, antevendo as consequências lógicas de cada comportamento do homem. O princípios éticos nunca são unilaterais ou partidários: procuram sempre ter sólida base racional,
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 3 21
sendo assimilados por introspecção e reflexão. Até podem se modificar com o passar das décadas, mas desde que sejam substituídos por enunciados mais amplos, mais modernos ou mais claros (KOERICH, 2005; SEVERINO, 2002; VAZ, 2011; VALLS, 2008).
Uma atitude ética é sempre uma atitude correta. É possível e necessário aprender a ser ético porque o sentido de moralidade (hábitos e costumes que guiam sobre o certo e o errado) do aluno só o orienta em um número muito limitado de situações. Para alguns dilemas próprios da vida acadêmica, e tantos outros após a formatura, é necessário que se apliquem princípios éticos (BELLODI, 2005; DANTAS, 2008; HOSSNE, 2006; SERODIO, 2009,).
Quanto maior for a liberdade dada ao aluno, maior será a responsabilidade dele exigida. Por liberdade versus responsabilidade, entende-se que o doente fica gradualmente mais disponível ao estudante à medida que o curso avança, com ênfase no internato. Assim, passa-se também a exigir do estudante, e não somente do médico, mais e mais a atitude correta. O estudante deve ter em mente que seu propósito primordial dentro da graduação é aprender, mas ao passo em que isso ocorre, ele nota que diversos desfechos da vida do doente decorrem de sua atuação acadêmica (BELLODI, 2005; BICKLEY, 2018; FIEDLER, 2008; FORMIGA, 2005).
Abaixo delineiam-se sucintamente quatro princípios do Código de Ética Médica (CFM, 2010) que nortearão, principalmente, o estudante de medicina iniciante em seus primeiros atendimentos a pacientes, mas também os que se preparam para o término da graduação.
Beneficência: fazer o bem
“(...) a medicina obteve lugar na história pela necessidade de prover ajuda e cuidado para os seres humanos. Isso ocorreu quando alguém sentiu dor e, pela primeira vez, outro ser humano, tocado pelos sentimentos de compaixão e o desejo de fazer o bem, ficou ao seu lado, buscando aliviar seu sofrimento. Não foi necessária a cura, bastando somente sua presença e o cuidado.” (D’AVILA 2010).
A beneficência é o ato, a prática ou a disposição para fazer o bem (HOUAISS, 2001) e, para o médico, ela não é uma alternativa e sim uma obrigação. Tal princípio significa que o médico deve manter durante a sua vida o cuidado e a atenção de sempre beneficiar seu paciente, com a melhor alternativa que o contexto da ocasião ofereça. Isso também inclui oferecer de si o melhor das próprias competências pessoais e profissionais (CFM, 2010).
“O alvo de toda a atenção do médico é a saúde do ser humano, em benefício da qual deverá agir com o máximo de zelo e o melhor de sua capacidade profissional.” (CFM, 2010)
São numerosos os exemplos em que o médico é colocado à prova no dia a dia, quando exigem dele a postura da beneficência. Numa situação paralela, o estudante de medicina, na condição de um médico em treinamento, frequentemente também é testado, mas de formas diferentes (SERODIO, 2009).
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 3 22
Não maleficência: não fazer o mal
“Criar o hábito de duas coisas: socorrer e não causar danos.”
Hipócrates (século V a.C)
“A dose certa diferencia um veneno de um remédio.”
Paracelso (século XVI)
Recomendar a não-maleficência parece óbvio para alguém cujo ofício é o cuidar, mas ela tem uma razão de ser. A expressão latina que ilustra a não maleficência “primum non nocere” – em primeiro lugar, não causar dano – chama a atenção para o mais elementar traço da medicina: a intenção perene, pensada e bem fundamentada do bem estar do paciente. O médico nunca deve usar de seu conhecimento técnico para prejudicar. As práticas médicas foram desenvolvidas para amenizar o sofrimento, mas essas mesmas práticas quando mal indicadas podem determinar sequelas muitas vezes letais (CFM, 2010; KOERICH, 2005; FORMIGA 2005).
“O médico guardará absoluto respeito pelo ser humano e atuará sempre em seu benefício. Jamais utilizará seus conhecimentos para causar sofrimento físico ou moral, para o extermínio do ser humano ou para permitir e acobertar tentativa contra sua dignidade e integridade.” (CFM, 2010)
Quando o estudante está envolvido no contexto do cuidado, ele também tem o dever da não maleficência naquilo que depende dele. Sobretudo em hospitais e serviços de ensino, cuja rotina da assistência incorpora um acadêmico ou interno de medicina, não é raro que esses alunos somem, ao plano de condutas, sua cota de contribuição, diante do que sabem, do que viram ou do que intencionam para o doente (DANTAS, 2008; FIEDLER, 2008; SERODIO 2009).
Autonomia: a decisão do paciente é soberanaO próprio paciente é quem deve deliberar sobre as decisões que lhe dizem
respeito. Frequentemente há divergência entre o desejo do doente e daqueles ao seu redor sobre sua investigação clínica e tratamento. Porém, exceto em condições especiais, família, amigos e o próprio médico apenas aconselham e opinam. Na maioria das vezes o paciente segue a orientação do médico, mas em caso de negativa, esta deve ser respeitada (CFM, 2010; KOERICH, 2005).
É oportuno para o estudante de medicina compreender essa faceta ética porque, eventualmente, durante a sua formação, poderá lhe ocorrer de um paciente se recusar a ser atendido por um aluno, mesmo que a maior parte das pessoas aprecie muito essa experiência. Talvez por esta razão negativas dessa natureza são bastante incomuns (BICKLEY, 2018).
Confidencialidade: o sigilo é a regra
“O médico guardará sigilo a respeito das informações de que detenha conhecimento no desempenho de suas funções, com exceção dos casos previstos em lei.” (CFM, 2010)
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 3 23
Toda e qualquer informação confiada ao médico ou ao estudante de medicina é confidencial, e a relação médico-paciente depende muito fortemente disto. É antes necessário obter o consentimento do paciente, caso se pretenda dividir com terceiros as informações que são propriedade pessoal dele - mesmo que sejam de relevância científica (CFM, 2010). No entanto, o estudante deverá deixar claro ao paciente que toda a informação obtida pela consulta será repassada ao seu professor ou preceptor.
REFERÊNCIASBACKES, Dirce Stein; LUNARDI, Valéria Lerch; LUNARDI FILHO, Wilson Danilo. A humanização hospitalar como expressão da ética. 2006.
BELLODI, Patrícia Lacerda; DE ARRUDA MARTINS, Mílton. Tutoria: mentoring na formação médica. Casa do Psicólogo, 2005.
BICKLEY, Lynn S. Bates, propedêutica médica / Lynn S. Bickley, Peter G. Szilagyi ; editor convidado Richard M. Hoffman ; tradução e revisão técnica Maria de Fátima Azevedo. - 12. ed. - Rio de Janeiro : Guanabara Koogan, 2018.
CFM – Código de ética médica: resolução CFM nº 1.931, de 17 de setembro de 2009 (versão de bolso) / Conselho Federal de Medicina – Brasília: Conselho Federal de Medicina, 2010.
DANTAS, Flávio; SOUSA, EG de. Ensino da deontologia, ética médica e bioética nas escolas médicas brasileiras: uma revisão sistemática. Rev bras educ med, v. 32, n. 4, p. 507-17, 2008.
DÁVILA, Roberto Luiz. A ética médica e a bioética como requisitos do ser moral: ensinando habilidades humanitárias em medicina. Revista Bioética, v. 18, n. 2, 2010.
ĐORĐEVIĆ, Veljko; BRAŠ, Marijana; BRAJKOVIĆ, Lovorka. Person-centered medical interview. Croatian medical journal, v. 53, n. 4, p. 310-313, 2012.
FELDMAN, Debra S.; NOVACK, Dennis H.; GRACELY, Edward. Effects of managed care on physician-patient relationships, quality of care, and the ethical practice of medicine: a physician survey. Archives of Internal Medicine, v. 158, n. 15, p. 1626-1632, 1998.
FIEDLER, Patrícia Tempski. Avaliação da qualidade de vida do estudante de medicina e da influência exercida pela formação acadêmica. São Paulo, 2008.
FORMIGA, Nilton Soares; GOUVEIA, Valdiney V. Valores humanos e condutas anti-sociais e delitivas. Psicologia: teoria e prática, v. 7, n. 2, p. 134-170, 2005.
HOSSNE, William Saad. Bioética: princípios ou referenciais. Mundo Saúde, v. 30, n. 4, p. 673-6, 2006.HOUAISS, Antônio. Dicionário Houaiss da Língua Portuguesa. Rio de. Janeiro, Ed. Objetiva, 2001.
KOERICH, Magda Santos; MACHADO, Rosani Ramos; COSTA, Eliani. Ética e bioética: para dar início à reflexão. Texto Contexto Enferm, v. 14, n. 1, p. 106-10, 2005.
SERODIO, Aluisio Marçal de Barros; DE ALMEIDAI, José Antônio Maia. Situações de conflitos éticos relevantes para a discussão com estudantes de Medicina: uma visão docente. Revista Brasileira de Educação Médica, v. 33, n. 1, p. 55-62, 2009.
SEVERINO, Antônio Joaquim. A Filosofia e a ética na educação. Org.). Caleidoscópio: temas de educação e filosofia, v. 1, p. 15-30, 2002.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 3 24
VALLS, Álvaro LM O que é ética. São Paulo: Brasiliense, 2008
VAZ, Henrique C. de Lima. Ética e justiça: filosofia do agir humano. Síntese: Revista de Filosofia
-
Capítulo 4 25Semiologia em Checklists: Abordando Casos Clínicos
ANEMIA
CAPÍTULO 4
Aline Romão FonsecaFrancisco Wandemberg Rodrigues Santos
CASO CLÍNICO
Identificação: R.S.J, 24 anos, solteira, estudante , natural e procedente de Fortaleza, católica
Queixa Principal: “Sentindo um cansaço, uma falta de coragem”História da Doença Atual: Paciente refere há cerca de 1 ano fadiga e adinamia
para realizar atividades do dia a dia e que anteriormente sempre foi muito ativa. Além dessa fadiga, refere sonolência, palpitação e hipotensão ortostática. Nega sangramento menstrual intenso, fazendo uso de no máximo 2 pacotes de absorvente por ciclo. Relata que ingere gelo com frequência. Nega fezes com sangue e outros sangramentos
Interrogatório por Órgãos e Aparelhos: Geral: Refere cefaleia esporádicas, adinamia, palidez. Nega febre, calafrios,
icterícia, cianose e perda de pesoCirculatório: Refere hipotensão ortostática e palpitaçãoRespiratório: dispneia aos esforçosNega outras queixasHistoria Fisiológica Patológica Pregressa: Nega cirurgias, internações,
transfusões e traumas. Menarca aos 12 anos. Relata que foi diagnosticada com anemia há 3 anos, porém só foi prescrito que comesse bastante feijão. Nega uso de medicações cronicamente. Nega alergias
História Familiar: Pai e mãe hígidos. Nega filhos e irmãosHábitos: Refere sedentarismo. Alimentação pobre em frutas e verduras, rica em
carboidratos e frituras. Não gosta de “comida de panela”Exame físico: Geral: Bom estado geral, palidez cutânea-mucosa 2+/4+, pequenas fissuras no
canto da boca, anictérica, acianótica
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 4 26
Auscuta cardíaca: sopro 1/6+ sistólico pancardíaco, FC= 110bpmAuscutra pulmonar: murmúrio vesicular presente sem ruídos adventíciosAbdome: flácido, indolor, ruídos hidroaéreos presentes, sem visceromegaliasMembros inferiores: pulsos periféricos palpáveis e simétricos, edema bilateral
1+/4+ cacifo presente
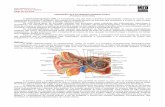
DEFINIÇÃO
A anemia é definida como a diminuição das hemácias e da hemoglobina circulantes. É sempre um sinal secundário de alguma doença de base, podendo ser decorrente de múltiplas causas, sendo a mais frequente a ferropênica. Por esse motivo, deve-se investigar a causa base da anemia, a fim de escolher a melhor medida terapêutica.
De acordo com a OMS, anemia é quando a taxa de hemoglobina encontra-se abaixo de 13,5 g/dL em homens e 11,5 g/dL em mulheres não grávidas.
A anemia pode ser classificada em aguda ou crônica. A aguda é decorrente principalmente de hemorragia ou hemólise, que pode se manifestar com quadro clínico de hipotensão arterial sistêmica e perfusão orgânica reduzida. A crônica possui sintomas diversos, de acordo com a idade e a adequação do suprimento sanguíneo para os diversos órgãos.
QUADRO CLÍNICO - SINTOMAS
O quadro clínico da anemia é bastante variável, existindo desde pacientes assintomáticos até sinais e sintomas de choque hipovolêmico em decorrência de um sangramento excessivo. Muitas vezes o paciente manifesta apenas fadiga.
Os sintomas são mais intensos na anemia aguda do que na anemia crônica, pois esta última utiliza de mecanismos compensatórios, como a taquicardia, que promovem a adaptação à queda da oferta tecidual de oxigênio.
A manifestação clínica ocorre quando a anemia contribui para a redução da oferta de oxigênio, principalmente ao cérebro e ao coração, o que ocasiona, como forma de compensação, aumento da frequência cardíaca e da volemia. Caso esses mecanismos sejam insuficientes para compensar a queda na oferta de oxigênio aos tecidos, os pacientes passam a manifestar sintomatologia.
A condição clínica de cada paciente varia de acordo com os seguintes fatores: • Capacidade compensatória de cada paciente
• Gravidade do déficit de eritrócitos
• Velocidade de instalação da anemia: rapidamente (horas) ou gradualmente (meses ou anos)
Esses fatores justificam o fato de alguns pacientes com anemia acentuada não apresentarem sinais nem sintomas, enquanto outros com anemia leve podem manifestar grande incapacidade.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 4 27
Observa-se que pacientes com anemia podem apresentar os seguintes sinais e sintomas gerais: palidez cutâneo-mucosa, fadiga, astenia, dores musculares, unhas quebradiças, dispneia, taquicardia aos esforços, palpitações, insuficiência cardíaca congestiva, sopro cardíaco, sonolência, irritabilidade, náuseas, perda da libido e impotência.
Em casos mais graves, pode haver edema de membros inferiores e sintomas decorrentes da hipóxia cerebral (cefaleia, vertigem e escotomas).
QUADRO CLÍNICO - SINAIS
Assim como os sintomas, sinais físicos da anemia são atribuídos à fisiopatologia da doença. Os achados encontrados no exame físico são: palidez da pele, mucosas e conjuntivas, e, na anemia hemolítica há também icterícia, devido à destruição dos eritrócitos, resultando em impregnação de pigmento bilirrubínico – as custas de bilirrubina indireta – na pele.
A palidez é melhor avaliada nas conjuntivas e mucosas, pois os revestimentos são mais constantes, e as variações de fluxo sanguíneo menos acentuadas. A palidez associada à anemia pode ser detectada mais constantemente na membrana mucosa da boca e orofaringe, conjuntiva, leito ungueal e lábios.
No paciente com anemia, é necessária a realização de um exame físico minuncioso, buscando possíveis causas base para a anemia.
Exame físico geral: Estado geral, palidez cutâneo-mucosa, icterícia e fâneros.Cardiopulmonar: Taquipneia, taquicardia, sopros. Abdome: Víscero-megalias e tumoraçõesLinfático: LinfadenopatiasSistema nervoso: principalmente na suspeita de anemias carenciais decorrentes
de deficiência de vitamina B12. Deve-se incluir o tempo de relaxamento do reflexo dos tendões que pode sugerir hipotireoidismo em pacientes pouco sintomáticos.
Mamas: NodulaçõesPróstata: Tamanho e texturaQuadros crônicos que apresentem febre, icterícia, petéquias, telangiectasias
(capilares vermelhos ou acastanhados que se adensam debaixo da pele), presença de artrite crônica ou ativa, aumento dos gânglios linfáticos, dor óssea, queilite e estomatite sugerem deficiência de ferro.
Os achados semiológicos não são suficientes para estabelecer as causas da anemia, sendo indispensável a solicitação de um hemograma em todos os casos.
CLASSIFICAÇÃO
De acordo com a etiopatogenia, a anemia classifica-se em:Por deficiência de produção de eritrócitos
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 4 28
• Deficiência de elementos essenciais ( Ferro, Ácido Fólico, Vitamina B12, etc.).
• Deficiência de eritropoetina nas lesões renais crônicas
• Deficiência de eritoblastos, como ocorre na aplasia medular (medula não consegue produzir eritrócito em quantidade normal).
• Infiltração medular, que acontece nas leucemias aguda e crônica.
• Endocrinopatias, como insuficiência da adrenal e hipertireoidismo.
Por excesso de destruição dos eritrócitosPor perda de sangue: hemorragias agudas ou crônicas
DIAGNÓSTICO DIFERENCIAL
O diagnóstico diferencial entre as anemias é principalmente laboratorial. Os sinais e sintomas do paciente podem indicar uma suspeita de diagnóstico, mas para a confirmação é necessário realizar exames complementares.
O mais frequente tipo de anemia da população é a decorrente de déficit de ferro, portanto é fundamental a identificação de suas causas, bem como sua diferenciação de outras anemias distintas para que haja adequada abordagem da deficiência de ferro.
Entre as anemias que cursam com microcitose, assim como a anemia por deficiência de ferro, existem a anemia congênita, como a que ocorre na talassemia, e a decorrente de doença crônica. É, portanto, importante diferenciarmos esses tipos de anemia para definir a estratégia terapêutica.
A anemia por deficiência de ferro pode ser causada por dieta deficiente de ferro, gestação, lactação, diminuição da absorção de ferro (gastrectomia, doença celíaca, parasitose), perdas gastrintestinais e ginecológicas, sequestro pulmonar de ferro (hemossiderose) e hemoglobinúria.
A causa mais comum da anemia por deficiência de ferro é a perda sanguínea crônica, principalmente decorrente de perda de sangue menstrual e gastrointestinal. A carência pura da ingestão de ferro é rara, visto que a anemia carencial é decorrente de déficit alimentar múltiplo, acompanhado ou não por parasitose intestinal.
Nesse tipo de anemia há esgotamento das reservas de ferro, a ferritina sérica encontra-se anormalmente baixa, a capacidade de ligação do ferro total aumenta.
É importante diferenciar essa anemia da doença crônica, que são causadas por infecção ou inflamação crônica, câncer e doença hepática. Na anemia da doença crônica as reservas de ferro estão normais ou aumentadas na medula óssea e um nível de ferritina normal ou elevado, o ferro sérico mostra-se baixo, em geral de forma drástica, e a capacidade de ligação do ferro total está normal ou baixa.
As talassemias são distúrbios hereditários que tem como característica a redução da síntese de cadeia de globina, o que ocasiona em uma diminuição da síntese de
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 4 29
hemoglobina, resultando em uma anemia. A talassemia causa uma maior intensidade da microcitose em qualquer nível de
anemia do que a deficiência de ferro. A morfologia da hemácia no esfregaço do sangue periférico já é anormal logo no início da evolução da talassemia. No histórico familiar há relatos de casos de anemia microcítica persistente.
EXAME FÍSICO RELACIONADO AO DIAGNÓSTICO DIFERENCIAL
De acordo com o tipo de anemia, encontram-se sinais específicos no exame físico:
• Na deficiência de ferro observa-se coiloníquia (unhas em colher), queilite angular, glossite, atrofia papilar, disfagia e perversão do apetite.
• Na anemia hemolítica há icterícia e esplenomegalia.
• Úlceras de perna aparecem na anemia de células falciforme e outras anemias hemolíticas, e deformidades ósseas acontecem na talassemia maior.
• Dispepsia, pirose e dor epigástrica estão presentes na anemia ferropriva secundária a hemorragia crônica de úlcera péptica.
• Na anemia aplásica ou leucemias agudas há manifestações hemorrágicas (por ex: petéquias) e infecções.
• Parestesias e outras manifestações neurológicas ocorrem na anemia perni-ciosa.
CHECKLIST
Quando começou?Surgiu de forma súbita ou gradativa?Sangrou? (Fezes, gengiva, vômitos)Como é o hábito intestinal?Como é o ciclo menstrual? Tem perda de apetite? Perda de peso? Fadiga? Adinamia?Tem palpitação? Dispneia?Tem quantos filhos? Abortos?Já teve anemia antes? Foi tratada?Adoeceu recentemente? Tem alguma doença de base? Já precisou de transfusões?Histórico familiar de anemia? Câncer?Bebe? Fuma?Usa alguma medicação diariamente?Como é a alimentação? É vegetariano?
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 4 30
REFERÊNCIASDRAGER, L. F.; BRITO, D. P.; BESEÑOR, I. M. Anemia. In BESEÑOR; I. M. et. al. Semiologia clínica. São Paulo: Sarvier, 2002, p. 307-316.
FAILACE, R. et. al. Anemia: generalidades. In:______(Org.). Hemograma: manual de interpretação. 5. ed. Porto Alegre: Artmed, 2009, p106-116.
GISBERT, J. P.; GOMOLLÓN, F. Classification of anemia for gastroenterologists. World J Gastroenterol, v. 15, n.37, 2009.
HOFFBRAND, A. V.; MOSS, P. A. H. Eritropoese e aspectos gerais da anemia. In:______. Fundamentos em hematologia. 6.ed. Porto Alegra: Artmed, 2013, p.15-32.
LINKER, C. A. Sangue. In: TIERNEY JÚNIOR, L. M. et al. Current medicina diagnóstico e tratamento. 45. ed. Rio de Janeiro: McGraw´Hill, 2006, p. 453-468.
LONGO, D. L. et al. Anemia e policetemia. In:______. Manual de medicina de Harrison. 18. ed. Porto Alegre: AMG, 2013, p. 283-284.
LORENZI, T. F. Anemias. In:______. Manual de hematologia: propedêutica e clínica. 4. ed. Rio de Janeiro: Guanabara Koogan, 2006, p. 196-292.
Organização Mundial de Saúde. Anemia. In:______. Uso clínico do sangue - Manual de bolso. Genebra: [s.n.], s.d. ,p.42-61. Disponível em: . Acesso em 8 jul. 2014.
PORTO, C.C.; PORTO, A. L. Exame físico geral. In:______ Exame clínico: bases para a prática médica. 6. ed. Rio de Janeiro: Guanabara Koogan, p. 225-226.
VERRASTRO, T. Anemia. In:______(Org.) Hematologia e hemoterapia: fundamentos de morfologia, fisiologia, patologia e clínica. São Paulo: Editora Atheneu, 2005, p.41-49.
http://www.who.int/bloodsafety/clinical_use/en/Module_P.pdfhttp://www.who.int/bloodsafety/clinical_use/en/Module_P.pdf
-
Capítulo 5 31Semiologia em Checklists: Abordando Casos Clínicos
CAPÍTULO 5
DIARREIA
Amanda Lopes de CastroAndrea Benevides Leite
CASO CLÍNICO
Identificação: Paciente, sexo feminino, 24a, solteira, vendedora, evangélica, natural e procedente de Fortaleza.
Queixa Principal: “Diarreia que não passa”História da Doença Atual: Paciente refere diarreia há 14 dias, explosiva, precedida
por dor e distensão abdominal. Refere aproximadamente 2 evacuações diárias, pós-alimentares. Nega sangue ou muco nas fezes. Percebe piora do quadro quando ingere derivados do leite, como queijo e iogurte e relata como melhora o jejum. Recorda-se que uma semana antes do quadro estava apresentando vômitos e alguns episódios de diarreia aquosa e dor abdominal difusa após ingestão de sanduíche de procedência não confiável.
Interrogatório por Órgãos e Aparelhos: Queimação perianal após evacuação.História Fisiológica Patológica Pregressa: Hígida, nega comorbidades como HAS,
DM2 ou Asma. Uso de anticoncepcional oral combinado, nega demais medicamentos de uso contínuo. Alergia a AAS. Nega cirurgias, acidente ou hemotransfusão prévios.
História Familiar: Pais e Irmão Saudáveis.Hábitos: Nega tabagismo ou etilismo. Atividade física regular 4x/semana.Exame físico: BEG, AAA, Hidratada, Normocorada, Eupneica, Consciente e OrientadaAC: RCR 2T BNF S/S FC = 80 bpmAP: MVU +, S/RA SpO2 = 98%ABD: Simétrico, plano, RHA +, flácido, levemente doloroso à palpação profunda
difusamente, não palpo visceromegalias.Região anal: hiperemia ao redor do orifício anal externo.Ext: PPP, bem perfundidas, ausência de edema.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 32
DEFINIÇÃO
Clinicamente, conceitua-se diarreia como a eliminação de fezes de consistência diminuída, associada ao aumento do teor líquido e do número de evacuações (para mais de três vezes por dia). Ocorre quando há desequilíbrio entre a absorção e a secreção de fluidos através dos intestinos, por aumento da secreção e/ou redução da absorção.
Alguns autores a definem como aumento da massa fecal diária para mais de 200g, referindo-se ao âmbito fisiopatológico; contudo, essa não é a forma mais prática para se fazer o diagnóstico.
Redflag: É importante fazer o diagnóstico diferencial de diarreia com incontinência fecal por meio da anamnese, perguntando ao paciente com que frequência ele tem perda involuntária das fezes. Se a resposta for “sempre”, mesmo que ele tenha fezes amolecidas, configurando o que ele acreditar ser diarreia, seu maior problema é em segurá-las, e não um desequilíbrio entre absorção e secreção intestinal. O avaliador também deve estar atento à possibilidade de diarreia paradoxal, situação em que o verdadeiro problema do paciente é a constipação, com formação de fecaloma que só permite o escape de muco ou fezes líquidas pelas bordas laterais do volumoso bolo fecal endurecido.
CLASSIFICAÇÃO
Existem diversas maneiras de classificar a diarreia, desde as mais antigas que se baseavam em alterações anatômicas dos segmentos intestinais, até as mais utilizadas atualmente, como quanto à fisiopatologia e à origem orgânica. Os padrões de diarreia nos ajudam a classificá-las, mas não são exclusivos, e podem manifestar-se conjuntamente. Todas essas classificações são utilizadas simultaneamente para guiar o diagnóstico diferencial.
Quanto ao local de origem, é possível distingui-la em dois grupos principais.Diarreia alta: Com origem exclusiva ou predominantemente no intestino delgado,
os episódios de diarreia alta são muito volumosos, mas pouco frequentes, em regra, menos de 10 episódios ao dia. As fezes geralmente são amolecidas, com grande teor líquido, aquosas, brilhantes, mais claras e espumosas, com odor fétido muito desagradável. É frequente a presença de restos alimentares e não é incomum ser acompanhada por esteatorreia. As evacuações podem adquirir caráter explosivo por serem acompanhadas de muitos gases. Pode estar acompanhada de borborigmos, que representa o peristaltismo audível. A dor costuma ser intermitente, em cólica, difusa ou mais localizada na região periumbilical. As gastroenterites virais podem cursar também com dor epigástrica em aperto, de forte intensidade, associada a náuseas e vômitos, que costuma ceder nos primeiros dias. As diarreias altas são caracteristicamente não
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 33
inflamatórias e incluem como causas: infecções, principalmente virais, parasitoses (ex: giardíase) e casos de má absorção intestinal.
Adendo: É importante que o avaliador saiba diferenciar restos alimentares não digeríveis, como os alimentos que contém fibras vegetais (pele de tomate, casca de feijão, fragmentos de verduras), de alimentos digeríveis como batata, arroz, pedaços de carne ou ovo.
Diarreia baixa: Quando há o comprometimento predominante do intestino grosso, as fezes são mais escuras, pouco volumosas, e até mesmo pastosas. Isso porque o trânsito já se processou normalmente (ou quase) no intestino delgado, que cumpriu sua função absortiva. O número de evacuações é alto e a irritação retal é evidenciada por urgência e tenesmo. O tenesmo refere-se à sensação aguda de peso na região perineal com contrações que se irradiam para a bexiga, causando a sensação de que a evacuação será abundante, o que não ocorre. Frequentemente as fezes contêm muco, pus ou sangue que constitui um sinal de comprometimento anorretal por inflamação, tumor, ou infecção, ou simplesmente irritação após repetidas evacuações. A dor costuma ser contínua ou em cólica, no hipogástrio ou nos quadrantes inferiores do abdome. Tem como fator de melhora a defecação. Quando acompanhada por sangue, pus ou muco, configura-se a disenteria.
Quanto à fisiopatologia, é ampla a possibilidade de classificação:Diarreia osmótica: Ocorre quando há acúmulo de substância não absorvível no
lúmen intestinal, causando maior retenção de líquido local, com o objetivo de atingir o equilíbrio osmótico entre os dois lados da mucosa (já que nem o intestino delgado nem o grosso conseguem manter um gradiente osmótico). Cessa com o jejum! Portanto, não há diarreia osmótica durante o sono, ao contrário das diarreias secretoras. Sendo assim, suspeita-se desse tipo quando os sintomas desaparecem após uma noite de sono e reaparecem após uma refeição. A suspensão da substância causadora melhora rapidamente o quadro.
São exemplos da diarreia osmótica: ingestão de laxativo a base de sais de magnésio ou sulfato, ingestão excessiva de sorbitol (contido em doces e gomas), manitol ou glicerina. A intolerância à lactose é um dos principais exemplos de diarreia de mecanismo osmótico e uma das causas mais comuns de diarreia crônica. Devido à fermentação bacteriana da lactose não absorvida, o paciente apresenta também intensa flatulência, distensão abdominal, borborigmos e cólicas, nem sempre chegando ao ponto de apresentar diarreia
Diarreia secretora: Neste caso há aumento da secreção de água e eletrólitos pela mucosa intestinal devido à ação deletéria de alguma substância (neuro-hormonal, toxina ou droga). Não cessa com jejum. Produz diarreia volumosa, sem interferência da ingestão oral. Os efeitos colaterais da ingestão regular de medicamentos e toxinas são as causas mais comuns de diarreia crônica secretora. A ingestão exacerbada e crônica de água pode causar lesão aos enterócitos, comprometendo a absorção de água e sódio, resultando em diarreia secretora. Nos casos de defeitos da mucosa,
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 34
fístula enterocólica e ressecção intestinal, como a superfície é inadequada para a reabsorção de líquidos e eletrólitos secretados, pode haver diarreia do tipo secretora, que se agrava com a alimentação. Os ácidos biliares podem ser não absorvidos e estimular a secreção colônica (diarreia colerética), contribuindo para a diarreia secretora idiopática, responsável por cerca de 40% dos casos crônicos de diarreia inexplicável.
Exemplos: alguns laxativos, cólera, síndrome carcinoide, VIPoma, diarreia dos ácidos biliares e diarreia dos ácidos graxos.
Diarreia exsudativa: Também conhecida como inflamatória, seu marco é a presença de sangue e muco nas fezes. Geralmente há febre, dor abdominal e perda ponderal. Nos casos graves, a perda proteica exsudativa pode acarretar anasarca. O c o r r e quando há aumento da permeabilidade da mucosa intestinal secundário ao seu acometimento por alterações inflamatórias, neoplásicas ou isquêmicas, resultando na passagem anormal de líquidos para o lúmen do intestino delgado.
Tem como causa a liberação de citocinas e mediadores inflamatórios, que além de estimularem a motilidade, possuem efeitos secretores na mucosa intestinal. Além disso, há lesão da mucosa, inibindo a absorção. Infecção por bactérias enteroinvasivas são as causas mais comuns de diarreia aguda exsudativa. As doenças inflamatórias intestinais, como a doença de Crohn e a retocolite ulcerativa idiopática, figuram como as causas orgânicas mais comuns de diarreia crônica exsudativa. Sua gravidade pode variar desde leve até fatal. Casos de imunodeficiência também podem acarretar quadros de diarreia infecciosa prolongados.
RedFlag: Qualquer paciente de meia idade ou idoso com diarreia crônica inflamatória, especialmente com sangue, deve ser investigado atenciosamente para excluir a possibilidade de tumor colorretal.
Diarreia motora: Decorre de alterações da motilidade intestinal secundárias a intervenções cirúrgicas ou afecções sistêmicas que modificam a velocidade do trânsito intestinal. Raramente a dismotilidade primária é a causa de uma diarreia verdadeira. Além disso, quadros funcionais como a síndrome do intestino irritável podem cursar com diarreia motora. A diarreia motora pode ser dividida em dois grupos: as causadas por aceleração do trânsito, em que o reflexo gastrocólico torna-se exacerbado e os movimentos intestinais acentuados, reduzindo o tempo de contato do fluido intestinal com a superfície de absorção (exemplos: hipertireoidismo, diarreia funcional); e as diarreias resultantes da redução dos movimentos peristálticos, causando estase luminal e proliferação bacteriana (exemplos: hipotireoidismo, diabetes mellitus, esclerodermia).
Diarreia factícia: As diarreias factícias correspondem a mais de 10% dos quadros de causas inexplicadas. Os pacientes acometidos possuem um perfil característico. Geralmente são mulheres, com histórico de doença psiquiátrica, que trabalham na área da saúde. Algumas costumam até modificar a osmolalidade fecal, adicionando água ou urina às fezes.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 35
Adendo: Esteatorreia consiste no aumento do teor gorduroso nas fezes (>14g/24h), as quais se tornam amareladas, volumosas, espumosas, de odor intensamente fétido e tendem a grudar e boiar no vaso, devido ao aumento da viscosidade, tornando-se oleosas, e à grande quantidade de gases que a acompanham, respectivamente. Tem origem em uma afecção do intestino delgado e nem sempre cursa com diarreia. Como o organismo possui elevada capacidade de digestão e absorção de gorduras, o aumento do consumo lipídico não causa elevação da gordura fecal, e os quadros de esteatorreia indicam defeitos na digestão e absorção. Configura o que é conhecido por Síndrome Disabsortiva, em que o mecanismo fisiopatológico decorre da má absorção de carboidratos e ácidos graxos. Os quadros são frequentemente associados à perda ponderal e a deficiências nutricionais.
Quanto à evolução temporal é possível classificar a diarreia em aguda e crônica. Vale lembrar que não é incomum alguns autores, em particular pediatras, classificarem os quadros de diarreia com duração entre 2 e 3 semanas como sendo persistente.
Diarreia aguda: A diarreia aguda é definida como aquela de duração menor que 4 semanas. Entretanto, a maioria não ultrapassa 72 horas. Em aproximadamente 90% dos casos, a causa é infecciosa e autolimitada, configurando um quadro de dor abdominal, náuseas e vômitos, compondo a gastroenterite aguda. A incidência dos casos de diarreia infecciosa é subestimada, devido ao grande número de pacientes que não procuram o médico ou quando o procuram, os testes são dispensados. A maioria dos casos tem uma média de 5 evacuações por dia e eliminação menor que 1L de líquidos nas fezes. E grande parte deles exige apenas uma abordagem terapêutica voltada para cuidados de apoio, visando alívio dos sintomas e reidratação. Nos casos graves, o paciente pode evacuar mais de 20 vezes por dia e perder mais que 5L de líquido, podendo causar desidratação, hipovolemia e até choque.
Adendo: Na maioria dos casos a diarreia aguda representa apenas um mecanismo de defesa do organismo e não deve ser bloqueado. Por isso os antidiarreicos são contraindicados em casos de diarreia invasiva!
As principais causas de diarreia aguda infecciosa nos países que ainda estão em processo de desenvolvimento socioeconômico são os vírus, seguidos pelas bactérias Escherichia coli, Salmonella, Shigella e Staphylococcus aureus. Quando se trata de diarreia grave os maiores causadores são as bactérias enteroinvasivas. A maioria dos agentes etiológicos não faz parte da flora intestinal e são adquiridos por transmissão fecal-oral ou ingestão de alimentos e água contaminados.
Além das infecções virais e bacterianas, o examinador não pode deixar de pensar no uso de laxativos, uso de medicamentos e também as causas de origem psicogênica. A avaliação dos pacientes para uma etiologia não infecciosa deve ser considerada naqueles em que não foi identificado um agente patogênico e a diarreia piorou ou tornou-se crônica.
A diarreia não infecciosa é reconhecida pela ausência de sinais e sintomas constitucionais, e tem como etiologias mais comuns o uso do álcool e de medicamentos,
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 36
como a digoxina, AINEs, antiácidos à base de magnésio, antibióticos e laxantes. Outras causas são o sorbitol (presente em doces e gomas de mascar), alergia alimentar e uso de eritromicina, que estimula a hipermotilidade.
RedFlag: requerem avaliação etiológica detalhada:
Diarreia aquosa profusa associada à desidrataçãoFebre elevada (>38,5°c)Fezes sanguinolentasNúmero de evacuações > 6/diaDuração ou ausência de melhora do quadro após 48hDor abdominal grave em paciente com mais de 50 anosIdosos maiores de 70 anosPacientes imunocomprometidos ou hospitalizadosUso recente de antibióticosAssociação à doença sistêmica, principalmente em gestantesHistória de viagem recenteAdendo: Como os quadros de desidratação grave causados por diarreia são
inversamente proporcionais à idade, a diarreia aguda tende a ser mais grave em crianças.
Diarreia crônica: A diarreia crônica, definida pela Associação Americana de Gastroenterologia como aquela de duração maior que 4 semanas, pode ter inúmeras e simultâneas causas, o que dificulta o diagnóstico diferencial e exige bastante habilidade do examinador. Além disso, em alguns casos o exame físico contribui muito pouco para o raciocínio clínico. Entretanto, é imprescindível ter especial atenção quanto ao estado nutricional e de hidratação. A realização de exames laboratoriais simples, como o qualitativo e o quantitativo de fezes também são fundamentais para direcionar o diagnóstico. No entanto, antes de se iniciar uma extensa investigação, é de boa prática clínica em nosso meio tratar parasitose intestinal.
Dentre as diversas causas de diarreia crônica vale a pena ressaltar a doença de Crohn, retocolite ulcerativa, diabetes mellitus, esclerodermia, hipo ou hipertireoidismo, Zollinger-Ellison, síndrome de má absorção (ex: pancreatite crônica, doença celíaca, doença de Whipple), neoplasia de cólon, parasitose, intolerância à lactose e síndrome do intestino irritável. Sendo esta última um dos diagnósticos diferenciais mais importantes, devido à sua elevada frequência.
ANAMNESE
Durante a anamnese, algumas informações podem ser a peça-chave para se chegar ao diagnóstico. Por exemplo, é interessante que o médico saiba que estudos revelam prevalência etária bimodal de doença inflamatória intestinal entre as idades de 15 e 40 anos e 50 e 80 anos.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 37
Alguns sinais e sintomas auxiliam no diagnóstico diferencial, dentre eles: evacuações noturnas, sangue nas fezes, perda ponderal, tempo de evolução, padrão de aparecimento da diarreia, além da idade e da associação com dor abdominal. Algumas peculiaridades, quando presentes, favorecem a suspeita de uma causa orgânica para a diarreia crônica. Dentre elas, quadro clínico de duração inferior a três meses, de início abrupto, episódios de diarreia noturna, contínua, perda ponderal superior a 5 kg, elevação das provas de atividade inflamatória (VHS, PCR, alfa-1 glicoproteína ácida).
O examinador deve questionar sobre possível mudança de hábitos alimentares, pois a ingestão de produtos diet pode resultar em quadros de diarreia, devido à presença de açúcares não absorvíveis, já uma dieta rica em fibras pode acarretar aumento do volume das fezes, criando para o paciente uma situação em que ele acredita ser diarreia.
Questionar sobre alcoolismo e promiscuidade sexual também são importantes, além de banhos de rio, viagens recentes e a ingestão de leite não pasteurizado. É importante perguntar relação com certos alimentos, por exemplo se aparece após a ingestão de leite, podendo nos fazer pensar em intolerância a lactose
Além disso, os medicamentos em uso também devem ser investigados, principalmente os AINEs, pois alguns pacientes fazem uso indiscriminado desse tipo de medicamento como analgésico sem conhecer seu mecanismo de ação anti-inflamatório. É interessante avaliar o uso prévio de antibióticos, principalmente os derivados de penicilina, cefalosporinas e da clindamicina, visto que estes impõem a suspeita de infecção por Clostridium difficile como agente etiológico
Na investigação da história patológica pregressa é interessante questionar sobre a existência de doenças sistêmicas, como diabetes mellitus e hipertireoidismo, além de cirurgias gastrintestinais prévias, presença de úlcera péptica e doença perianal. Doenças proctológicas também podem resultar em menor capacidade de retenção retal, resultando em frequentes evacuações de reduzido volume, criando a ideia de existência de diarreia.
Durante a pesquisa dos antecedentes familiares, alguns casos como doença celíaca, neoplasia do cólon e doença inflamatória intestinal também podem facilitar o esclarecimento do diagnóstico.
EXAME FÍSICO
A realização do exame físico no paciente com diarreia deve incluir todos os sistemas, pois algumas síndromes apresentam manifestações extradigestivas que podem orientar o diagnóstico.
É imprescindível avaliar se houve perda de peso, episódios de hipotensão postural e febre, além de verificar se há desidratação.
Durante a avaliação do trato gastrointestinal, a presença de massa abdominal
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 38
dolorosa pode referir a um abscesso, tumor ou massa inflamatória. As úlceras bucais também podem estar associadas à doença inflamatória,
enquanto a presença de fecaloma pode cursar com diarreia paradoxal. Fístulas enterocutâneas e doença perianal são sugestivas de Doença de Crohn. Distensão abdominal, sem clínica de obstrução intestinal, é sugestivo de má absorção. A o inspecionar a pele, alguns achados como queilose, estomatite e hiperceratose folicular podem sugerir quadro de deficiência nutricional secundário à má absorção, assim como sinais de anemia e presença de cicatriz cirúrgica abdominal. Se a diarreia cursar com rigidez de pele, associada à esclerodactilia, calcinose, ulcerações em extremidades distais e telangiectasias, suspeita-se de possível diagnóstico de esclerodermia, afecção que pode cursar com estase intestinal e supercrescimento bacteriano.
Diante de um paciente com diarreia e mixedema pré-tibial, vale a pena investigar hipertireoidismo. Quanto ao aparelho osteoarticular, as doenças inflamatórias intestinais inespecíficas costumam acometer as grandes articulações e as sacroilíacas. Quando presentes manifestações inflamatórias extraintestinais, como irite, episclerite, iridouveíte, é obrigatório investigar doenças inflamatórias intestinais. Diarreias que cursam com adenomegalias podem estar relacionadas ao linfoma com comprometimento intestinal, tuberculose, Síndrome da Imunodeficiência Adquirida e Doença de Whipple.
DIAGNÓSTICO DIFERENCIAL
Diante de um paciente apresentando quadro de diarreia, é imprescindível que o examinador, antes de investigar a fisiopatologia propriamente dita, saiba distinguir se a diarreia é de origem funcional ou orgânica. Contudo, esta não é uma tarefa sempre fácil. Para isso, existem alguns critérios que podem auxiliá-lo, mas que não devem ser utilizados isoladamente como critério de exclusão diagnóstica. Em casos de diarreia orgânica, é possível o encontro de sintomas constitucionais e elementos patológicos nas fezes. Em casos de diarreia funcional, o volume de fezes eliminadas geralmente é pequeno, estando ausente a eliminação de sangue e muco, febre e emagrecimento. Geralmente trata-se de um paciente ansioso ou poliqueixoso, em que as evacuações ocorrem geralmente no período matutino e raramente interferem no sono, estando frequentemente relacionadas a grandes emoções.
Ao investigar a duração da diarreia e deparar-se com uma manifestação crônica de duração relativamente curta, entre três e seis meses, associada a perda ponderal, especialmente em pacientes maiores de 40 anos, é preciso descartar neoplasia intestinal, sendo mais comum o adenocarcinoma de cólon.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 39
CHECKLIST
Quando começou?Iniciou de forma súbita ou progressiva?Qual o padrão de comportamento? Contínuo ou em crises? Alguma ma-
nifestação entre as crises?A diarreia o acorda a noite?Existe algum fator desencadeante?Quantos episódios de evacuação por dia? Qual a característica das fezes? Volumosa ou pouca quantidade? Qual
a consistência das fezes? Líquidas? Pastosas? Boiam?Tem sangue, muco ou pus nas fezes? Tem restos alimentares? Aspecto
gorduroso? Existe algum horário preferencial das evacuações?Como está evoluindo? Com piora ou melhora?Já apresentou episódios prévios? Quantas vezes?Possui sintomas associados? Náuseas e vômitos? Febre? Dor abdomi-
nal? Perda de peso?Possui tenesmo ou urgência fecal?Como está seu apetite? Há algum fator de melhora ou piora?Qual a relação com a alimentação?Alguma viagem recente?Há risco de ingesta de alimentos contaminados?Há pessoas de contato próximo com sintomas semelhantes?Já fez alguma cirurgia abdominal?Faz uso de alguma medicação?
REFERÊNCIASSTERN, S.D.C. ; CIFU, A.S.; ALTKORN, D. Do Sintoma ao Diagnóstico: Um guia Baseado em Evidências. Rio de Janeiro: Guanabara Koogan, 2007. caps 29, 30.
Bonis LA P. Approach to the adult with chronic diarrhea in developed countries. In: UpToDate. (Acessado em 8 de julho de 2014)
Wanke, A C. Approach to the adult with acute diarrhea in developed countries. In: UpToDate. (Acessado em 8 de julho de 2014)
MARTINS, M.A. et al. Clínica Médica. 1. Ed. São Paulo: Manole, 2009. Vol 4. cap. 12.
LOPES, A.C. Tratado de Clínica Médica. 3. Ed. Rio de Janeiro: Roca, 2016. Vol 1. cap. 67.
BRAUNWALD, E. et al. Harrison Medicina Interna. 18. ed. Rio de Janeiro: McGraw-Hill, 2013.cap. 40 p. 308 - 319.
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 5 40
BENASI A.L.F.; NOGUEIRA T.D.B. Diarreia Aguda. IN: LOPES, A.C.; PEDROSO, J.L. Do Sintoma ao Diagnóstico: baseado em casos clínicos. São Paulo: Gen, Roca, 2012. P 174-180.
MAIORANO, M.C.N.T.; TAFAREL, J.R.; TOLENTINO, L.H.L. Diarreia Crônica. IN: LOPES, A.C.; PEDROSO, J.L. Do Sintoma ao Diagnóstico: baseado em casos clínicos. São Paulo: Gen, Roca, 2012. P 181-185.
PORTO, Celmo Celeno. Exame Clínico. 8. ed. Rio de Janeiro: Gen, Guanabara Koogan, 2017. cap. 17.
PORTO, Celmo Celeno. Semiologia Médica. 7.ed. Rio de Janeiro: Gen, Guanabara Koogan, 2014. caps.82, 83, 84, 86, 87, 88.
FILGUEIRA, Norma Arteiro et al. Condutas em Clínica Médica. 4. ed. Rio de Janeiro: Guanabara Koogan, 2007. cap.23
-
Capítulo 6 41Semiologia em Checklists: Abordando Casos Clínicos
CAPÍTULO 6
DISPNEIA
Francisco Vandeir Chaves da Silva Isabela Thomaz Takakura Guedes
CASO CLÍNICO
Identificação: F.S, 67 anos, sexo feminino, parda, casada, comerciante, procedente do Crato (CE)
Queixa Principal: “falta de ar há 3 anos”História da Doença Atual: Procurou assistência médica com história de dispneia
progressiva há 3 anos. Associado ao quadro apresenta episódios esporádicos de chiado no peito e tosse produtiva na maioria dos dias. Na última semana notou aumento do volume do escarro de aspecto purulento com piora da dispnéia e nos últimos 4 dias apresentou febre de 38°C.
Interrogatório por Órgãos e Aparelhos: - Geral: Refere astenia, nega perda de peso ou inapetência
- Mamas: Refere desconforto e dor, nega realização de Mamografia anual- Respiratório: Nega dor ventilatório-dependente- Circulatório: Refere palpitações e edema em MMII. Nega dor precordial- Gastrointestinal: Nega disfagia, vômitos, diarréia ou hemorróidas- Urinário: Nega disúria, oligúria ou nictúria- Genital: Nunca fez exame de prevenção (PAPANICOLAOU)- Vascular periférico: Refere varizes e sensação de peso em MMIIHistoria Fisiológica Patológica Pregressa: Relata presença de Catapora na
infância, nega Sarampo, Rubéola ou Caxumba; Refere Hipertensão arterial e nega Diabetes mellitus; Refere internamento prévio devido a mesma patologia e cirurgia para Laqueadura de trompas; Desconhece calendário vacinal; Faz uso de analgésicos comuns; Refere alergias (Dipirona) e nega transfusões
História Familiar: Mãe hipertensa, Pai apresentava os mesmos sintomas de dispneia, faleceu de AVC
-
Semiologia em Checklists: Abordando Casos Clínicos Capítulo 6 42
Hábitos: Tabagista, durante 30 anos, 20 cigarroso/dia; Etilista social(cerveja); Dieta hipossódica, em geral com predomínio de carboidratos e lipídeos. Raramente come frutas e verduras; Nega prática de atividade física
Exame físico: Ectoscopia: EGB, orientada no tempo e espaço, calma, obesa, hidratada, fácies atípica, taquipnéica, normocorada, anictérica, cianótica(+/4+), má perfusão periférica; Sinais vitais: FC=84, FR=24, febril ao tato, PA=120x90;
- Pescoço: Ausência de turgência jugular. Tireóide palpável, sem nódulos.- Tórax: Expansibilidade estática e dinâmica preservadas.Tórax cifótico e em
tonel. Respiração costal superior. FTV MV diminuído em base direita com roncos e estertores finos difusamente. BCNF, RCR 2T, sem sopro.
- Abdômen globoso, sem abaulamentos ou movimentos peristálticos visíveis, cicatriz umbilical retraída. RHA(+), Timpânico à percussão, indolor à palpação superficial e profunda, hepatomegalia leve;
- Pulsos periféricos palpáveis. Presença de baqueteamento digital mais visível em quirodáctilos.
DEFINIÇÃO
A disp