ERITEMA NODOSO
-
Upload
livia-rioja -
Category
Education
-
view
210 -
download
7
Transcript of ERITEMA NODOSO
ERITEMA NODOSO (EN)
DEFINIÇÃO: É a forma mais comum de paniculite septal.
É uma síndrome de hipersensibilidade a agentes infecciosos, drogas e outras causas.
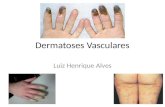
APRESENTAÇÃO: nódulos subcutâneos e/ou placas eritematosas dolorosas, de coloração vermelho
ou violeta, que aparecem em grupos.
LOCALIZAÇÃO: Localizadas principalmente nos mmii (pernas). Geralmente sem vasculite associada.
Inflamação septal típica com preservação lobular.
ETIOLOGIA: desconhecida. Ocorre em uma variedade de doenças. Por exemplo: sarcoidose, doença
inflamatória do intestino, doença de Behçet.
Paniculite: é a inflamação do tecido celular subcutâneo (TSC), isto é, a camada fibroadiposa interposta
entre a pele e os músculos.
A organização do TSC é caracterizada por septos fibrosos que se continuam com a derme e contêm os
vasos sanguíneos, linfáticos e as células reticuloendoteliais. Entre os septos, localizam-se as células de
gordura (lipócitos) formando o que se denomina de lóbulos do TSC. A característica histológica mais
importante nas paniculites é a localização do processo inflamatório.
Classificação:
Paniculite septal: quando a inflamação é restrita principalmente aos septos.
Paniculite lobular: inflamação que acomete, sobretudo, os lóbulos de gordura.
EPIDEMIOLOGIA
Crianças: ocorre igualmente entre meninos e meninas. Idade: 10 - 14 anos.
Adultos: predomina nas mulheres. Idade: 15 - 40 anos.
FISIOPATOLOGIA
O EN é reação de hipersensibilidade tardia que pode ser desencadeada por vários antígenos, em geral
associados com infecções, sobretudo estreptococos beta-hemolítico do grupo A, além de outras causas
infecciosas e não-infecciosas.
Infecções estreptocócicas: mais comum em crianças e adolescentes, surgindo 2 a 3 semanas
após o quadro das vias aéreas respiratórias, podendo se associar com febre reumática. É a
causa mais comum.
Tuberculose: no decurso da primo-infecção tuberculosa. Encontrada principalmente em
crianças e adolescentes.
Hanseníase: constitui o quadro reacional da forma lepromatosa.
Infecções diversas: Salmonelose, sífilis, infecções por Chlamydia, doença da arranhadura do
gato, coqueluche, mononucleose, coccidioidomicose, infecções por HIV, hepatite B.
Sarcoidose: a associação do quadro com tumefação de linfonodos no hilo pulmonar na
sarcoidose constitui a síndrome de Löefgren.
Drogas: sulfonamidas, anticoncepcionais, brometos, iodetos, penicilina, salicilatos e outras.
Doenças diversas: doença de Crohn, da qual pode ser a primeira manifestação, linfomas,
leucemias e carcinomas, doença de Behçet, síndrome de Sweet.
Gravidez: raramente pode surgir eritema nodoso no curso da gravidez.
Na maioria das vezes, o eritema nodoso é idiopático, não se conseguindo determinar a causa.
No entanto, a exata patogênese do EN não é muito bem compreendida. Acredita-se que possa ser:
1. Resultado da deposição de imunocomplexos nas vênulas dos septos do TAS (Tecido Adiposo
Subcutâneo).
2. Citocinas envolvidas na inflamação própria da afecção (IL-2),
3. Participação intensa de moléculas de adesão que se expressam no endotélio dos vasos e nas células
inflamatórias.
4. Alterações isquêmicas por degeneração do endotélio.
QUADRO CLÍNICO
O quadro se inicia com febre, dores articulares e nas panturrilhas e com o aparecimento de manchas
eritematosas e nódulos, mais palpáveis do que visíveis, são duros e dolorosos bilateralmente nas pernas.
As lesões também podem ocorrer nas coxas, tronco e extremidades superiores, mas a ausência de nódulos
nas pernas é atípica.
Na evolução, os nódulos podem adquirir cor violácea e amarelo-esverdeada pela destruição da
hemoglobina, como ocorre nos hematomas, daí a denominação eritema contusiforme. O decurso total da
síndrome, de 2-8 semanas. As lesões nunca se ulceram e deixam leve depressão atrófica ou manchas
acastanhadas.
HISTOPATOLOGIA
Histopatologicamente, é uma paniculite septal sem vasculite, mas, evolutivamente, a periferia dos lóbulos
adiposos pode também apresentar-se envolvida, no entanto nos casos de paniculite lobular sem alterações
septais o eritema nodoso pode ser excluído.
Há um processo inflamatório no subcutâneo e derme profunda limítrofe, perivascular e nos septos
interlobulares. Há infiltrado linfohistiocitário observando-se extravasamento de hemácias e
ocasionalmente neutrófilos. Pode ocorrer flebite e infiltrado granulomatoso com presença de gigantócitos.
A imunofluorescência direta raramente demonstra depósitos de imunoglobul inas nas paredes dos vasos.
DIAGNÓSTICO
Geralmente clínico, com utilização de biópsia em casos atípicos.
Exames solicitados:
1. Hemograma completo e diferencial.
2. Enzimas do fígado (transaminases, fosfatase alcalina), bilirrubina, albumina.
3. Creatinina sérica e uréia nitrogênio.
4. Antiestreptolisina-O: título no diagnóstico e 2 a 4 semanas mais tarde para avaliar a infecção
estreptocócica antecedente.
5. Radiografia simples de tórax: avaliar a adenopatia hilar ou outra evidência de sarcoidose pulmonar,
tuberculose ou infecções fúngicas.
6. O teste cutâneo para a tuberculose.
7. Investigar doença estreptocócica, tuberculose, através de exame clínico, PPD e raio X de tórax,
hanseníase e outras infecções.
8. Exame histopatológico é importante, devendo ser feita biopsia profunda, atingindo sempre o
subcutâneo. Pela história, excluir drogas.
Indicações para biópsia
1. Pacientes sem lesões nas pernas
2. Persistência de sintomas por 6-8 semanas.
3. Desenvolvimento de úlceras.
4. Em locais onde a tuberculose é endêmica, para ver se o organismo é encontrado no material
coletado.
5. Na realização da biópsia, é importante realizar uma biópsia incisional profunda.
6. Biópsia frequentemente produz amostras inadequadas para o diagnóstico patológico
TRATAMENTO
1. Repouso e elevação dos membros para diminuir o edema e a dor. Uso de meia elástica para
doentes de ambulatório.
2. Corticóides tópicos em curativo simples ou oclusivos. Eventualmente infiltrações.
3. Aspirina 2-3g por dia para alívio da dor. Podem ser usados antiinflamatórios não-hormonais como
indometacina, diclofenaco, piroxicam, naproxeno e derivados do grupo da pirazolana como
fenilbutazona e dipirona, que, no entanto, devem ser evitados em presença de doença inflamatória
intestinal que pode ser agravada por essas drogas.
4. Tratamento da causa responsável, se esclarecida.
5. Excluída possível etiologia infecciosa, corticoides podem ser usados sistemicamente.
6. Iodeto de potássio na dose inicial de 300 a 1000mg por dia, por 3-6 semanas, podem oferecer
resultados, mas não foram feitos estudos controlados para avaliar o resultado desta terapia.
7. No eritema nodoso hanseniano a droga eletiva é a talidomida.
8. No eritema nodoso que acompanha a doença de Behçet, a administração de colchicina é útil.
DIAGNÓSTICO DIFERENCIAL
O quadro deve ser distinguido do eritema indurado, forma de tuberculose cutânea, que se
caracterizam por nódulos formando placas, de evolução crônica, indolores, frios e que podem se ulcerar.
A vasculite nodular caracteriza-se por nódulos ou placas nodulares, pela disseminação das lesões,
nos membros, inferiores e superiores, pela ausência do aspecto contusiforme e pela evolução crônica de
meses ou anos.
Outras paniculites devem ser diferenciadas, como a paniculite pancreática que, em geral, evolui
para ulceração e acomete outras áreas além das pernas. Também deve ser afastada a paniculite lúpica e
paniculites factícias. Eventualmente, picadas de insetos podem originar nódulos inflamatórios, que
necessitam diferenciação com o eritema nodoso.