Manual sobre diversas Patologias · nos ossos, contribuindo para o fortalecimento do esqueleto. Em...
-
Upload
hoangquynh -
Category
Documents
-
view
214 -
download
0
Transcript of Manual sobre diversas Patologias · nos ossos, contribuindo para o fortalecimento do esqueleto. Em...

Manual sobre diversas Patologias

2
1) Osteoporose
Osteoporose é uma doença metabólica, sistêmica, que acomete todos os ossos. A
prevalência da osteoporose, acompanhada da morbidade e mortalidade de suas
fraturas, aumenta a cada ano. Estima-se que com o envelhecimento populacional
na América Latina, o ano de 2050, quando comparado a 1950, terá um crescimento
de 400% no número de fraturas de quadril para homens e mulheres entre 50 e 60
anos, e próximo de 700% nas idades superiores a 65 anos. Estima-se que a
proporção da osteoporose para homens e mulheres seja de seis mulheres para um
homem a partir dos 50 anos e duas para um acima de 60 anos. Aproximadamente
uma em cada três mulheres vai apresentar uma fratura óssea durante a vida.
Causas
Nós temos no corpo células responsáveis pela formação óssea e outras pela
reabsorção óssea. O tecido ósseo vai envelhecendo com o passar do tempo, assim
como todas as outras células do nosso corpo. O tecido ósseo velho é destruído
pelas células chamadas osteoclastos e criados pelas células reconstrutoras, os
osteoblastos. Esse processo de destruição das células é chamado de reabsorção
óssea, que fica comprometido na osteoporose, pois o corpo passa a absorver mais
osso do que produzir ou então não produzir o suficiente. Alguns problemas podem
interferir na formação dos ossos:
Falta de cálcio
O cálcio é um mineral essncial à formação normal dos ossos. Durante a juventude,
o corpo usa o mineral para produzir o esqueleto. Além disso, o osso é o nosso
principal reservatório de cálcio, e é ele quem fornece esse nutriente outras funções
do corpo, como o funcionamento cardíaco. Quando o metabolismo do osso está em
equilíbrio, ele retira e repõe o cálcio dos ossos sem comprometer essa estrutura.
Esses nutrientes são obtidos por meio da alimentação, por isso, se a ingestão de
cálcio não é suficiente, ou então o organismo não está conseguindo absorver esse
cálcio ingerido, a produção de ossos e tecidos ósseos pode ser afetada, não havendo
nutrientes suficientes para produzir o esqueleto e suprir toda a demanda de cálcio do
resto do corpo. Dessa forma, a ingestão insuficiente ou a má absorção desses
nutrientes pode ser uma das causas da osteoporose

3
Sintomas de Osteoporose
A osteoporose é uma doença silenciosa, que dificilmente dá qualquer tipo de
sintoma e se expressa por fraturas com pouco ou nenhum trauma, mais
frequentemente no punho, fêmur, colo de fêmur e coluna. Outros sintomas que
podem surgir com o avanço da doença são:
Dor ou sensibilidade óssea
Diminuição de estatura com o passar do tempo
Dor na região lombar devido a fraturas dos ossos da coluna vertebral
Dor no pescoço devido a fraturas dos ossos da coluna vertebral
Postura encurvada ou cifótica.
Tratamento de Osteoporose
A osteoporose é de cura difícil, quase impossível. No entanto, pode-se fazer da
primeira fratura a última, ou então evitar qualquer lesão. Se você tem uma perda
óssea importante, o tratamento pode impedir o agravamento, mas não irá eliminar a
doença. Os objetivos do tratamento da osteoporose são controlar a dor, retardar ou
interromper a perda óssea e prevenir fraturas. A escolha do tratamento irá depender
da causa da osteoporose - se por excesso de reabsorção óssea ou por criação de
massa óssea deficiente - e de outras doenças associadas.
Medicamentos
Existem várias medicações indicadas para o tratamento da osteoporose, que
individualizadas a cada caso. Quando diagnosticada, a osteoporose tem uma ou
outra indicação de medicamento, a depender da gravidade ou das causas
secundárias. Alguns medicamentos comuns usados do tratamento da osteoporose
são:
Raloxifeno: Conhecidos internacionalmente pela sigla SERM (selective
estrogen receptor modulator), os moduladores seletivos de receptores
estrogênios atuam estimulando ou inibindo a ação desses receptores. O
raloxifeno é o SERM que possui efeito antirreabsortivoósseo, ou seja, ele
inibe a reabsorção óssea. Ele promove o ganho de massa óssea na coluna
lombar e colo do fêmur, bem como redução de fraturas vertebrais. O
raloxifeno é recomendado para a prevenção e o tratamento da osteoporose
da coluna vertebral. Não está recomendado para a redução de fraturas
nãovertebrais e deve ser empregado somente em pessoas sem sintomas
vasomotores.
Bisfosfonatos: Os bisfosfonatos são compostos com ação antirreabsortiva
dos ossos. Existem vários tipos de biofosfonatos com características

4
específicas para o tratamento de diferentes aspectos da osteoporose. O
alendronato, o risedronato e o ibandronato são alguns tipos que podem ser
administrados por via oral. Há também o zoledronato, que é administrado por
infusão endovenosa. Em estudo clínicos, o ibandronato se mostrou eficaz na
redução de fraturas vertebrais, já o risedronato, o alendronato e zoledronato
são efeitos na redução de fraturas vertebrais e não-vertebrais, incluindo as
de quadril. Todos os biofosfonatos citados são recomendados tanto para
prevenção quanto para o tratamento da osteoporose.
Ranelato de estrôncio: O ranelato de estrôncio apresenta efeitos sobre a
formação e a reabsorção óssea. Ele estimula os osteoblastos e reduz a
função osteoclástica, ou seja, aumenta a formação de massa óssea e reduz
a reabsorção, principalmente na coluna lombar e no colo do fêmur. O ranelato
de estrôncio é recomendado para prevenção e tratamento da osteoporose
na pós-menopausa.
Teriparatida: A teriparatida é uma substância que se liga ao receptor do
hormônio PTH da paratireoide. Ela atua estimulando a formação dos
osteoblastos, que são células responsáveis pela formação dos ossos. O
maior diferencial do tratamento com teriparatida é que ela promove o
crescimento do osso em vez de inibir a reabsorção óssea, como as outras
classes de medicamentos. Sua administração resulta em ganho de massa
óssea na coluna lombar e no colo do fêmur, além de redução do risco de
fraturas vertebrais e não-vertebrais. A teriparatida tem indicação para o
tratamento da osteoporose em pacientes de alto risco para fraturas, sendo
administrado por via subcutânea. É usado principalmente para pacientes que
usam medicamentos a base de corticoides.
Desonumab: O desonumab é um mecanismo de ação diferente, chamado
de anticorpo monoclonal. Para entender a ação desse medicamento, vamos
pensar nos osteoclastos e osteoblastos, que são as células destruidoras e
formadoras dos ossos. Essas células se comunicam entre si para saber
quando é preciso fazer uma reabsorção ou uma formação. Quando a mulher
entra na menopausa, essa comunicação pode ficar alterada, levando a uma
maior destruição do que criação óssea. A medicação atua nesse mecanismo
específico de comunicação entre as células, retornando o equilíbrio. O
desonumab é ministrado por via oral e faz parte de uma nova classe de
medicamentos, os biológicos.
Calcitonina: A calcitonina é um hormônio constituído de 32 aminoácidos
produzidos por um grupo de células da tireoide. Ela atua inibindo a ação do
paratormônio (PTH), um hormônio. A calcitonina e o paratormônio, quando
estão em quantidades adequadas, equilibram a concentração de cálcio no
sangue – o primeiro diminui o cálcio no sangue e o segundo, aumenta. Como
consequência, o paratormônio estimula a reabsorção de cálcio e fosfato dos
ossos e a absorção de cálcio pelos rins e intestino, ao passo que a calcitonina
inibe a reabsorção óssea e diminui a reabsorção de cálcio no rim. Quando

5
esses hormônios não estão equilibrados e o paratormônio está em maior
quantidade, a reabsorção óssea aumenta, podendo levar à osteoporose. A
calcitonina para o tratamento da osteoporose é obtida do salmão por síntese
laboratorial, sendo cerca de 20 a 40 vezes mais potente que a humana. Seu
principal efeito é inibindo a absorção de cálcio nos rins. Pode ser
administrada tanto por injeção intramuscular ou subcutânea quanto por
aplicação nasal. A calcitonina de salmão é considerada uma medicação de
segunda linha para osteoporose, podendo ser recomendada no tratamento
da osteoporose pós-menopáusica e para a redução de fraturas vertebrais.
Terapias
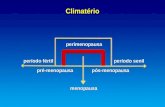
Reposição de estrogênio: Enquanto a mulher está em período fértil
(menstruando) existe a produção acentuada do hormônio estrogênio.
Quando abundante no corpo da mulher, o estrogênio retarda a reabsorção
do osso, reduzindo a perda, além de ser responsável pela fixação do cálcio
nos ossos, contribuindo para o fortalecimento do esqueleto. Em
contrapartida, a mulher durante e após a menopausa tem uma produção
muito reduzida de estrogênio, uma vez que ele não é mais necessário para
o ciclo menstrual. O hipoestrogenismo irá contribuir para a perda de massa
óssea mais acelerada, principalmente nos primeiros anos da pósmenopausa.
Dessa forma, a menopausa pode ser um gatilho para a osteoporose. A
terapia de reposição hormonal é eficaz na prevenção da osteoporose e de
fraturas vertebrais e nãovertebrais. No entanto, ainda não há evidência
suficiente para recomendar o tratamento na redução do risco de fraturas no
tratamento da osteoporose estabelecida. A tibolona, composto sintético
derivado da testosterona e usado na reposição hormonal, atua sobre a
remodelação do osso, promovendo ganho de densidade óssea. É
administrada por via oral. O uso prolongado da terapia de reposição
hormonal, por mais de cinco anos, com associação de estrogênios e
progestagênios, produz um pequeno aumento do risco de cancro de
mama de aproximadamente oito casos em cada 10.000 mulheres / ano. A
terapia de reposição hormonal tem indicação no início do climatério para
prevenção da perda de massa óssea em mulheres com fatores de risco
associados, não estando indicada para o tratamento da doença estabelecida.
Suplementação de cálcio e vitamina D O cálcio e o fósforo são os principais
nutrientes para constituição do osso. Para ser fixado aos ossos, o cálcio
necessita da ação do hormônio estrogênio, que tem sua produção diminuída
durante e após a menopausa, fator que leva à progressiva perda de massa
óssea nessa etapa da vida. Por isso, a ingestão adequada de cálcio e sua
suplementação são indicados para o tratamento e prevenção da
osteoporose. Já a vitamina D é um nutriente importante na manutenção da
saúde óssea, uma vez que suas principais funções são a regulação da

6
absorção intestinal de cálcio e a estimulação da reabsorção óssea. As fontes
de vitamina D incluem luz solar, dieta e os suplementos. Estima-se que 90%
dos adultos entre 51 e 70 anos de idade não recebem o suficiente vitamina
D de forma natural, sendo recomendada a suplementação. Recomenda-se
que a suplementação de cálcio seja feita em associação com 800-1000UI de
vitamina D ao dia. Não se recomenda o tratamento exclusivo da osteoporose
com vitamina D isolada ou em conjunto com cálcio, porém o uso
complementar desses nutrientes é fundamental para uma formação óssea
adequada.
Magnetoterapia
Cirurgias
Vertebroplastia: A vertebroplastia é um procedimento minimamente
invasivo para tratar fraturas na coluna vertebral, melhorando a dor e a
capacidade funcional desses pacientes em cerca de 90 a 95%. Ele é feito
injetando cimento acrílico (polimetilmetacrilato, ou PMMA) no interior da
vértebra
Cifoplastia: A cifoplastia é um procedimento ambulatorial usado para tratar
fraturas por compressão dolorosa na coluna vertebral. O procedimento
também é chamado cifoplastia com balão. Ele é feito injetando cimento
acrílico (polimetilmetacrilato, ou PMMA) no interior da vértebra. A diferença
entre a cifoplastia e a vertebroplastia é que a primeira utiliza uma espécie de
balão, que é injetado na coluna e se infla, posicionando as vértebras
corretamente antes da colocada do cimento ósseo.
2) O que é a Lombalgia?
A lombalgia acontece quando uma pessoa tem dor na região lombar, ou seja, na
região mais baixa da coluna perto da bacia. É também conhecida como "lumbago",
"dor nas costas", "dor nos rins" ou "dor nos quartos". Não é uma doença, é um tipo
de dor que pode ter diferentes causas, algumas complexas. No entanto, na maioria
das vezes, o problema não é sério. Algumas vezes, a dor se irradia para as pernas
com ou sem dormência.
Causas

7
Frequentemente, o problema é postural, isto é, causado por uma má posição para
sentar, se deitar, se abaixar no chão ou carregar algum objeto pesado. Outras vezes,
a lombalgia pode ser causada por inflamação, infecção, hérnia de disco,
escorregamento de vértebra, artrose (processo degenerativo de uma articulação) e
até problemas emocionais.
Tipos
Há dos tipos de lombalgia: aguda e crônica. A forma aguda é o "mau jeito". A dor é
forte e aparece subitamente depois de um esforço físico. Ocorre na população mais
jovem. A forma crônica geralmente acontece entre os mais velhos; a dor não é tão
intensa, porém, é quase permanente.
Diagnóstico de Lombalgia
Nem sempre é preciso fazer exames como a ressonância magnética. Em mais de
90% das vezes, o diagnóstico e a causa são estabelecidos com uma boa conversa
com o paciente e com um exame físico bem feito. Em caso de dúvida, o passo
seguinte é a radiografia simples. A densitometria é um exame usado na
osteoporose, porém osteoporose não provoca dor. O que dói é a fratura espontânea
de uma vértebra enfraquecida pela osteoporose. Portanto, na maioria das vezes, a
densitometria não é necessária nos casos de lombalgia
Tratamento de Lombalgia
Na crise aguda de lombalgia, o exercício está totalmente contraindicado. Deve-se
fazer repouso absoluto, deitado na cama. Uma alternativa é deitar de lado em
posição fetal (com as pernas encolhidas). Não estão indicados na fase aguda:
tração, manipulação, RPG, cinesioterapia, alongamento e massagem.
Os analgésicos e os anti-inflamatórios podem ser usados. Sedativos são úteis para
ajudar a manter o paciente em repouso no leito. Existem outras substâncias muito
usadas, porém sem nenhuma eficácia científica comprovada, tais como: vitamina
B12, cortisona, cálcio, gelatina de peixe, casca de ovo, casca de ostra e geleia de
tubarão. Nenhuma delas tem efeito comprovado. Nota-se que, quanto mais bem
feito o repouso, menos medicamentos são necessários. Obviamente, deve-se tratar
a causa da lombalgia.
Nem todos os casos de hérnia de disco têm de ser operados. Quase todos regridem
com repouso no leito, sem necessidade de cirurgia. Assim, a hérnia murcha e deixa
de comprimir estruturas importantes, como os nervos. O tratamento cirúrgico está
indicado apenas nos 10% dos casos em que a crise não passa entre três a seis

8
semanas, em pacientes que têm crises repetidas em um curto espaço de tempo ou
quando existem alterações esfincterianas (perda de controle para urinar e defecar).
Enquanto, no adulto, a maioria das lombalgias tem causas e tratamentos simples, a
dor lombar no adolescente é incomum e com causas que devem ser investigadas
cuidadosamente pelo médico ortopedista.
Magnetoterapia
3) Varizes
Varizes são veias com tortuosas, dilatadas e insuficientes. Qualquer veia pode ficar
varicosa, mas é mais comum as varizes afetarem as pernas e pés – isso porque
ficar em pé parado ou assentado por longos períodos aumenta a pressão nas veias
da parte inferior do corpo.
Para muitas pessoas, as varizes e vasinhos (uma variação mais leve de varizes) são
uma preocupação puramente estética. Para outras pessoas, varizes podem causar
dor, desconforto e até mesmo problemas mais graves, como aumentar o risco de
doenças circulatórias. O tratamento pode envolver medidas de autocuidado ou
procedimentos para fechar ou remover as veias.
Causas
Varizes são veias dilatadas que geralmente ocorrem na parte mais superficial da
pele. A causa mais comum de varizes é a influência genética, uma vez que existe
forte predisposição familiar. Pode-se herdar veias mais frágeis que com a idade e
fatores de risco predispõem ao aparecimento das varizes.
Menos comumente, as varizes podem ser um sinal de um problema mais grave que
pode, por vezes, precisar de tratamento. Estes problemas graves podem incluir:
Coágulos de sangue ou bloqueio nas veias
Veias profundas danificadas
Vasos sanguíneos anormais (fístulas arteriovenosas)
Tumores (muito raramente).
Sintomas de varizes

9
As varizes podem não apresentar sintomas além de do aparecimento de veias
tortuosas, dilatadas e azuladas logo abaixo da pele. Se você apresentar sintomas
de varizes, eles podem incluir:
Dor, ardor, ou sensação de peso nas pernas, que podem ser mais
acentuados no fim do dia
Leve inchaço, geralmente envolvendo apenas os pés e tornozelos
Coceira na pele sobre a veia varicosa.
Os sintomas mais graves de varizes são:
Acúmulo de líquido e inchaço na perna
Inchaço e a com dor significativa após ficar sentado ou em pé por muito
tempo
Mudanças na cor da pele ao redor dos tornozelos e pernas
Pele seca, esticada.
Os sintomas de varizes pode se tornar mais graves alguns dias antes e durante o
período menstrual.
Tratamento Varizes
Para a maioria dos casos, as varizes podem ser tratadas com medidas de
autocuidado, tais como:
Exercício físico
Emagrecimento
Evitar o uso de roupas apertadas
Elevar as pernas sempre que possível
Evitar longos períodos em pé ou sentado.
Meias de compressão também podem ser usadas para o controle das varizes. Elas
fazem uma compressão mais forte no tornozelo que vai diminuindo em direção à
coxa ajudando a direcionar o retorno do sangue venoso de volta ao coração. A
quantidade de compressão varia por tipo e marca. Ao comprar meias de
compressão, certifique-se de que elas sirvam corretamente. Meias de compressão
devem ser fortes, mas não necessariamente apertadas.
Além destas medidas básicas, pode ser que precise fazer um desses tratamentos:
Escleroterapia
Cirurgia, que são individualizadas para cada pessoa: pode-se usar a cirurgia
convencional, laser, radiofrequência, espuma eco guiada ou mini cirurgia
com anestesia local, de acordo com a evolução da doença. Por isto

10
recomenda-se cuidar o mais precoce possível para que o tratamento seja o
mais simples.
As varizes que se desenvolvem durante a gravidez geralmente melhoram sem
tratamento médico dentro de três a 12 meses após o parto.
4) O que é Celulite?
Lipodistrofia Ginóide é o nome técnico e correto da "celulite’, já que o termo também
se refere à infeção bacteriana do subcutâneo, mas fora da esfera medica o termo ja
está consagrado. A celulite é uma alteração causada pelo acúmulo de gordura, água
e toxinas nas células, fazendo com que essas células fiquem cheias e endurecidas,
deixando o local com desníveis (ondulações e retrações) e nódulos, que se
manifesta externamente através dos furinhos indesejados na e/ou em "casca de
laranja". É causada por alterações no tecido gorduroso sob a pele, em conjunto com
alterações na microcirculação e consequente aumento do tecido fibroso.
A celulite não é uma condição médica grave, mas pode causar desconforto nas
mulheres por causa da aparência que confere à pele.
Causas
Existem vários fatores para uma pessoa desenvolver celulite. O excesso de peso é
um fator determinante, mas muitas mulheres que tem o peso normal, ou mesmo
abaixo do normal, podem apresentar uma alteração no equilíbrio entre a quantidade
de gordura do corpo e a massa muscular. Então, uma mulher magra pode ter uma
proporção maior de gordura e menor de musculatura, mantendo normal ou baixo o
seu peso final. Este excesso de gordura, associado à ação dos hormônios femininos
e alterações na microcirculação e nos e linfáticos acabará formando celulite. Existe
também fatores externos como cigarro, estresse, ma alimentação, poluição e falta
de exercícios físicos
Tratamento de Celulite
Especialistas que podem diagnosticar ou acompanhar o tratamento da celulite são:
Dermatologista
Cirurgião Plástico

11
Drenagem linfática
Indicada para todos os graus de celulite, tem melhores resultados nos casos iniciais,
a drenagem linfática é uma massagem voltada à melhora da circulação local e
eliminação de líquidos acumulados nos tecidos. A drenagem também tem um papel
importante na prevenção e nas regiões atingidas pela celulite ajuda a diminuir
pequenos nódulos de gordura aprisionados no tecido. O método diminui a sensação
de inchaço, e apesar de não reverter os casos mais avançados, pode melhorar os
sintomas
Massagem modeladora
Enquanto a drenagem linfática estimula a eliminação do líquido acumulado no corpo,
a massagem modeladora atua tanto sobre o sistema linfático quanto sobre as
placas de gordura. Na verdade a massagem modeladora sozinha para quebrar
gordura praticamente não tem resultado mas combinada a aparelhos com
congelamento de gordura (Criolipolise), Laser , ultrassom ou , radiofrequência têm
seus efeitos potencializados.
Creme anticelulite
Ainda não há uma solução definitiva contra a celulite. Os tratamentos também
dependem de uma alimentação equilibrada, da prática regular de exercícios, da
predisposição genética, entre outros fatores. O uso de cremes anticelulite, tem seu
efeito questionado e deve estar associado a outros tratamentos e hábitos saudáveis
para surtir efeito. O mercado oferece opções com retinoides, castanha da Índia,
extrato de chá verde e diversas outras composições. Em geral, a melhora discreta
da microcirculação e o estímulo à produção de colágeno, o que melhora um pouco
a celulite.
5) O que é Alzheimer?
No Brasil, existem cerca de 15 milhões de pessoas com mais de 60 anos de idade.
Seis por cento delas sofrem do Mal de Alzheimer, segundo dados da Associação
Brasileira de Alzheimer (Abraz). Em todo o mundo, 15 milhões de pessoas têm
Alzheimer, doença incurável acompanhada de graves transtornos às vítimas. Nos
Estados Unidos, é a quarta causa de morte de idosos entre 75 e 80 anos. Perde
apenas para infarto, derrame e câncer.
O Alzheimer é uma doença neuro-degenerativa que provoca o declínio das funções
intelectuais, reduzindo as capacidades de trabalho e relação social e interferindo no
comportamento e na personalidade. De início, o paciente começa a perder sua
memória mais recente. Pode até lembrar com precisão acontecimentos de anos

12
atrás, mas esquecer que acabou de realizar uma refeição. Com a evolução do
quadro, o alzheimer causa grande impacto no cotidiano da pessoa e afeta a
capacidade de aprendizado, atenção, orientação, compreensão e linguagem. A
pessoa fica cada vez mais dependente da ajuda dos outros, até mesmo para rotinas
básicas, como a higiene pessoal e a alimentação.
Causas
A causa do Alzheimer é desconhecida, mas seus efeitos deixam marcas fortes no
paciente. Normalmente, atinge a população de idade mais avançada, embora se
registrem casos em gente jovem. Os cientistas já conseguiram identificar um
componente genético do problema, só que estão longe de uma solução.
Sintomas de Alzheimer
Um aspecto fundamental do Alzheimer é a manutenção do chamado estado de
alerta. A doença não reduz o estado de consciência. O paciente responde tanto aos
estímulos internos quanto aos externos. Pode responder mal ou errado, mas está
de "olho aberto", acompanhando as pessoas e tudo o que acontece em sua volta.
Muitas vezes, os sintomas mais comuns, como a perda da memória e distúrbios de
comportamento, são associados ao envelhecimento.
Mesmo com uma aparência saudável, os portadores do Mal de Alzheimer precisam
de assistência ao longo das 24 horas do dia. O quadro da doença evolui
rapidamente, em média, por um período de cinco a dez anos. Os pacientes, em
geral, morrem nessa fase.
Diagnóstico de Alzheimer
Diagnosticar alguém com o Mal de Alzheimer não é tarefa fácil. A família do idoso
imagina que se trata apenas de um problema consequente da idade avançada e não
procura a ajuda de um especialista. Ao notar sintomas do Alzheimer, o próprio
portador tende a escondê-los por vergonha. A família precisa estar atenta e, se
identificar algo incomum, deve encaminhar o idoso à unidade de saúde mais
próxima, mesmo que ela não tenha um geriatra ou um neurologista. É preciso
diferenciar o esquecimento normal de manifestações mais graves e frequentes, que
são sintomas da doença. Não é porque a pessoa está mais velha que não vai mais
se lembrar do que é importante.
Tratamento de Alzheimer

13
O SUS oferece, por meio do Programa de Medicamentos Excepcionais, a
rivastigmina, a galantamina e o donepezil, remédios utilizados para o tratamento do
Alzheimer. É bom lembrar que os medicamentos não impedem a evolução da
doença, que não tem cura. Os medicamentos para a demência têm alguma utilidade
no estágio inicial, podendo apenas amenizar ou retardar os efeitos do Alzheimer.
1ª. Tratamento dos distúrbios de comportamento:
Para controlar a confusão, a agressividade e a depressão, muito comuns nos idosos
com demência. Algumas vezes, só com remédio do tipo calmante e neurolépticos
(haldol, neozine, neuleptil, risperidona, melleril,entre outros) pode ser difícil
controlar. Assim, temos outros recursos não medicamentosos, para haver um
melhor controlo da situação.
2ª. Tratamento específico:
Dirigido para tentar melhorar o déficit de memória, corrigindo o desequilíbrio químico
do cérebro. Drogas como a rivastigmina (Exelon ou Prometax), donepezil (Eranz),
galantamina (Reminyl), entre outras, podem funcionar melhor no início da doença,
até a fase intermediária. Porém, seu efeito pode ser temporário, pois a doença de
Alzheimer continua, infelizmente, progredindo. Estas drogas possuem efeitos
colaterais (principalmente gástrico), que podem inviabilizar o seu uso. Também há
o fato de que somente uma parcela dos idosos melhoram efetivamente com o uso
destas drogas chamadas anticolinesterásicos, ou seja, não resolve em todos os
idosos demenciados. Outra droga, recentemente lançada, é a memantina (Ebix ou
Alois), que atua diferente dos anticolinesterásico. A memantina é um antagonista
não competitivo dos receptores NMDA do glutamato. É mais usado na fase
intermediária para avançada do Alzheimer, melhorando, em alguns casos, a
dependência do portador para tarefas do dia a dia.
6) O que é Cefaleia tensional?
A cefaleia tensional é geralmente uma dor difusa, de leve a moderada intensidade
na sua cabeça, muitas vezes descrita como a sensação de uma faixa apertando o
crânio. A cefaleia tensional é o tipo mais comum de dor de cabeça, e suas causas
não são bem compreendidas. De acordo com a Sociedade Brasileira de Cefaleia,
cerca de 38% a 74% dos brasileiros sofrem com cefaleia tensional.
A cefaleia tensional pode ser episódica (menos de 15 dias por mês) ou crônica (mais
de 15 dias por mês). As dores de cabeça podem durar entre 30 minutos e vários
dias.

14
Causas
Não há uma causa única para dor de cabeça tensional. Este tipo de dor de cabeça
não é uma característica hereditária que ocorre em famílias.
Em algumas pessoas, dores de cabeça de tensão são causados pela contração
involuntária e crônica de músculos na parte de trás do pescoço e do couro cabeludo.
Essa tensão muscular pode ser causada por:
Repouso insuficiente
Má postura
Estresse emocional ou mental, incluindo depressão
Ansiedade
Cansaço
Fome
Excesso de exercícios.
Dores de cabeça tensionais são geralmente desencadeadas por algum tipo de
estresse de origem externa ou interna. Exemplos de fatores de estresse incluem:
Ter problemas em casa / vida familiar difícil
Estar esperando um filho ou filha
Preparar-se para testes ou exames
Voltar de férias
Iniciar um novo trabalho
Perder um emprego
Estar insatisfeito com o próprio corpo
Prazos no trabalho
Desporto ou outras atividades
Ser perfeccionista
Não dormir o suficiente
Se envolver em muitas atividades / organizações.
A cefaleia tensional episódica geralmente acontece por uma situação estressante
isolada ou um acúmulo de estresse. Estar exposto ao estresse diariamente pode
levar à cefaleia tensional crônica.
Outros desencadeadores da cefaleia tensional são:
Álcool
Cafeína (em excesso ou abstinência)
Gripe e resfriado

15
Problemas odontológicos como bruxismo
Fadiga visual
Fumo em excesso
Fadiga
Congestão nasal
Esforço excessivo
Sinusite.
Fatores de risco
Fatores de risco para cefaleia tensional incluem:
Gênero. Entre a pessoa que tem cefaleia tensional, cerca de 88% são
mulheres
Idade. A incidência de dores de cabeça tensionais parece atingir o pico nos
anos 40, embora pessoas de todas as idades possam sofrer com esse
problema.
Sintomas de Cefaleia tensional
Pessoas com dores de cabeça tensionais comumente relatam esses sintomas:
Leve dor ou pressão na frente, topo ou laterais da cabeça
Dor de cabeça que ocorre no final do dia
Dificuldade em adormecer e manter o sono
Fadiga crônica
Irritabilidade
Dificuldade de concentração
Sensibilidade à luz ou ruído
Dores musculares.
A cefaleia tensional pode ser episódica (menos de 15 dias por mês) ou crônica (mais
de 15 dias por mês). A cefaleia tensional crônica pode variar em intensidade ao
longo do dia, mas a dor quase sempre está presente. Além disso, uma cefaleia
tensional aguda pode evoluir para a forma crônica.

16
Cefaleia tensional x Enxaqueca
As dores de cabeça tensionais podem ser confundidas com enxaquecas. Além
disso, se você tem cefaleia tensional frequentemente, as chances de sofrer com
enxaqueca são maiores.
Ao contrário de algumas formas de enxaqueca, a cefaleia tensional normalmente
não está associada a distúrbios visuais, náuseas ou vômitos. Embora a atividade
física geralmente agrave a enxaqueca, não faz a cefaleia tensional piorar.
Diagnóstico de Cefaleia tensional
Se você tem dores de cabeça crônicas ou recorrentes, o médico poderá realizar
exames físicos e neurológicos, em seguida, tentar identificar o tipo e a causa de
suas dores de cabeça, utilizando as seguintes abordagens:
Descrição dos sintomas
O seu médico pode aprender muito sobre a sua cabeça a partir de uma descrição
de sua dor. Certifique-se de incluir estes detalhes:
Características da dor: ela é pulsante? Ou é constante e maçante? Afiada ou
profunda?
Intensidade da dor: um bom indicador da gravidade da sua dor de cabeça é
o quanto você é capaz de funcionar durante o episódio. Você consegue
trabalhar? As dores de cabeça podem acordá-lo ou impedi-lo de dormir?
Localização da dor: ela acontece em apenas um lado de sua cabeça, ou
apenas em sua testa ou atrás de seus olhos?
Tratamento de Cefaleia tensional
Algumas pessoas com cefaleia tensional não procuram atendimento médico e
tentam tratar a dor por conta própria. Infelizmente, o uso repetido de medicamentos
analgésicos pode realmente causar dores de cabeça ainda piores.
Dessa forma, é importante procurar ajuda médica e seguir as orientações. Entre os
medicamentos que podem ser receitados estão:
Analgésicos
Medicamentos combinados. O ácido acetilsalicílico, paracetamol ou ambos
são muitas vezes combinados com cafeína ou um sedativo em um único
medicamento. Drogas combinadas podem ser mais eficazes do que os
analgésicos sozinhos

17
Triptanos e opiáceos.
Medicações preventivas
O médico pode prescrever medicamentos para reduzir a frequência e a gravidade
dos ataques, especialmente se você tem cefaleia tensional frequente ou crônica que
não é aliviada por medicamentos para dor ou outras terapias. Entre os
medicamentos estão:
Antidepressivos tricíclicos
Outros antidepressivos
Anticonvulsivantes e relaxantes musculares.
Medicações preventivas podem exigir várias semanas ou mais para fazer efeito.
Então, não fique frustrado se você ainda não viu melhorias pouco depois de começar
a tomar o medicamento.
Tratamentos alternativos
Além da medicação, outros tratamentos podem ajudar na cefaleia tensional. Veja:
Acupuntura
Massagem
Biofeedback e terapias comportamentais.
Magnetoterapia
7) O que é Tendinite?
Sinônimos: inflamação do tendão
A tendinite é a inflamação do tendão, uma estrutura fibrosa, como uma corda, que
une o músculo ao osso. A inflamação se caracteriza pela presença de dor e inchaço
do tendão e pode acontecer em qualquer parte do corpo, mas é mais comum no
ombro, cotovelo, punho, joelho e tornozelo.
Causas
O tendão não é tão forte quanto o osso e nem tão elástico quanto o músculo,
portanto, no caso de sobrecarga, é a estrutura que, geralmente, mais sofre.

18
Fatores de risco
Falta de alongamento muscular: acaba sobrecarregando o tendão
Postura inadequada: ombros anteriorizados diminuem o espaço destinado
ao deslizamento dos tendões que movimentam o ombro, causando atrito e
lesão dos mesmos
Movimentos repetitivos, principalmente no uso de computadores, “tablets” ou
celulares: acarretam a fadiga dos tendões
Idade do paciente: com o passar dos anos a circulação sanguínea para o
tendão fica deficiente
Stress: ocasionam contraturas musculares e fadiga prejudicando os tendões
Atividades esportivas em excesso ou com técnica/ material inadequados
Doenças autoimunes: onde as células de defesa do nosso corpo
reconhecem os tendões como inimigos por engano e começam a atacá-los.
Sintomas de Tendinite
A tendinite pode ser aguda (história de dor recente – até 45 dias) ou, se não
cuidarmos, tornar-se um problema crônico.
Os sintomas mais comuns são:
Presença de dor no local, que pode irradiar para toda musculatura ao redor,
que acaba entrando em espasmo de proteção e fadiga com sensação de
peso. Dor que piora com o movimento e pode acarretar diminuição da força
e, em casos de longa duração, causar atrofia da musculatura. Em muitos
casos notamos inchaço local e presença de calor e/ou vermelhidão.
Diagnóstico de Tendinite
A tendinite é geralmente diagnosticada por meio da história que o paciente conta ao
médico e pelo exame físico. O médico buscará por sinais de dor e sensibilidade nos
locais indicados pelo paciente. Existem testes físicos específicos para cada tipo de
tendão.
Pode ser, no entanto, que o médico solicite algum exame de imagem que julgar
apropriado para certificar-se do diagnóstico, avaliar o grau de inflamação e, também,
para eliminar outras possíveis causas de dor.

19
Tratamento de Tendinite
O tratamento é dividido em:
Medidas para aliviar a dor:
Repouso do tendão afetado (tipoia para o ombro, tala para o punho, etc). O
tempo de repouso deve ser determinado pelo médico – períodos de repouso
prolongados podem acarretar aderências e atrofia muscular e são
prejudiciais.
Aplicação cuidadosa de gelo para diminuir a inflamação
Eventuais medicamentos anti-inflamatórios prescritos pelo seu médico
Acupuntura
Fisioterapia para analgesia (ultrassom, laser, massagem miofacial, entre
outras).
Magnetoterapia
Medidas para evitar que a dor volte
Correções da postura e melhoria da ergonomia no trabalho
Alongamento dos músculos envolvidos
Fortalecimento muscular
Respeitar o aviso da dor
Mudanças de hábitos - adotar pausas durante o trabalho.
Em alguns casos selecionados, quando o tratamento conservador falhar, pode ser
necessário realizar um procedimento cirúrgico; seja para descomprimir um tendão
apertado, liberar aderências e limpar inflamações ao redor do tendão, como
ressecar fibrose ou calcificações dentro do tendão ou ter que costurá-lo para corrigir
uma lesão.
8) O que é Insônia?
Sinônimos: distúrbio do sono
A insônia é um distúrbio persistente que prejudica a capacidade de uma pessoa
adormecer ou, ainda, de permanecer dormindo durante toda a noite. Pessoas com
insônia geralmente começam o dia já se sentindo cansadas, têm problemas de
humor e falta de energia e têm o desempenho no trabalho ou nos estudos
prejudicado por causa deste distúrbio. A qualidade de vida da pessoa, em geral,
costuma ficar comprometida pela insônia.

20
Muitos adultos apresentam insônia em algum momento da vida, mas algumas
pessoas têm insônia crônica, que pode perdurar por um período de tempo muito
maior do que o normal.
A insônia pode ser, ainda, um distúrbio secundário causado por outros motivos,
como doença ou uso indevido de medicação.
Fatores de risco
Muitas pessoas podem apresentar um quadro de insônia ocasionalmente. Mas o
risco de insônia é maior em:
Muitas pessoas podem apresentar um quadro de insônia ocasionalmente. Mas o
risco de insônia é maior em:
Pessoas do sexo feminino. As mulheres são muito mais propensas a sofrer
de insônia, principalmente por causa de mudanças hormonais durante o ciclo
menstrual e na menopausa. A insônia também é comum com a gravidez.
Pessoas acima dos 60 anos de idade, devido principalmente às alterações
nos padrões de sono e a problemas de saúde.
Pessoas com algum distúrbio de saúde mental, como depressão,
ansiedade,transtorno bipolar e o transtorno de estresse pós-traumático são
mais propensas a apresentar insônia.
Pessoas sob estresse. Fatos estressantes podem causar insônia temporária.
Trabalhar à noite ou viajar a trabalho, que envolva trocas frequentes de fuso
horário.
Sintomas de Insônia
Os principais sintomas de insônia podem incluir:
Dificuldade para adormecer à noite
Despertar durante a noite
Despertar muito cedo
Não se sentir descansado após uma noite de sono
Cansaço ou sonolência diurna
Irritabilidade, depressão ou ansiedade
Dificuldade para prestar atenção, concentrar-se em tarefas ou se lembrar de
alguma coisa importante
Aumento do risco de acidentes
Dores de cabeça localizadas
Problemas gastrointestinais

21
Preocupações contínuas com o sono
Uma pessoa com insônia, muitas vezes, pode levar 30 minutos ou mais para
adormecer e pode dormir por apenas seis horas ou menos a partir de três noites por
semana por mais de três meses.
Tratamento de Insônia
Uma mudança nos hábitos de sono e tratar as causas subjacentes da insônia, como
condições médicas ou medicamentos, pode restaurar um padrão de sono saudável
em muitos pacientes. Se essas medidas não funcionarem, o médico pode
recomendar medicamentos para ajudar com o relaxamento e na readequação do
sono.
9) O são Rugas?
Rugas são linhas e depressões que se formam na pele com o envelhecimento. São
dobras que ocorrem na pele ao longo dos anos pela força da musculatura e
movimentos tanto dos membros como de todos os músculos chamados de
expressão facial. Essas dobras, quando associadas aos efeitos solares, podem se
tornar definitivas, profundas e até mesmo apresentarem alterações na qualidade da
pele no fundo das mesmas. Elas aparecem principalmente em áreas mais expostas
ao sol, como rosto, pescoço, mãos e braços.
O aparecimento das rugas se inicia pelo aparecimento das marcas do
envelhecimento cronológico nas áreas de maior expressão facial. Além do
aparecimento das rugas, com o processo do envelhecimento pode haver algumas
alterações de cor da pele da face, pequenos tumores benignos como por exemplo
as chamadas queratoses (marcas marrons a pretas com superfície rugosa),
melanoses (manchas marrons), nevos (pintas pretas), aumento do número de vasos
sanguíneos e até mesmo leucodermias (manchas brancas pequenas
arredondadas).
Tipos

22
Existem diversas classificações de rugas, a mais conhecida é de um autor chamado
Glogau. Ele divide na realidade, não somente as rugas, como o processo de
envelhecimento, em uma escala:
Tipo 1: sem rugas
Tipo 2: rugas dinâmicas, que se forma com a expressão facial
Tipo 3: rugas de repouso
Tipo 4: quando há rugas em toda face, independente da expressão facial.
Causas
As rugas aparecem como um processo natural do envelhecimento chamado
intrínseco e também tem sua evolução influenciada pelos fatores chamados
extrínsecos. Não há como evitarmos a expressão dos nossos sentimentos através
da mímica facial. O movimento constante e repetitivo da musculatura do rosto leva
a formação das rugas naturalmente.
Porém, alguns fatores externos podem acelerar o aparecimento das mesmas e elas
não aparecem normalmente sozinhas, considerando um paciente que não utiliza
nenhum creme protetor solar ou algum tratamento cosmiátrico, ele vai apresentar
todas as lesões de pele já descritas com o passar do tempo, algumas delas se
transformam nas chamadas ceratoses solares que são lesões de pele “pré-
malignas” e que finalmente acabam se transformando em malignas ou até mesmo,
o aparecimento das malignas, sem necessariamente surgirem de uma ceratose
actínica.
O sol e os demais fatores vão causando com o tempo rupturas nas fibras mais
profundas da pele, especialmente do colágeno, com o processo do envelhecimento
ainda se soma o fato de que diminuímos a formação do colágeno. Além disso, há
alterações vasculares com aumento de capilares com o tempo levando à formação
às vezes de vasos visíveis, principalmente na pessoa com a pele clara.
Diagnóstico de Rugas
O diagnóstico das rugas é realizado pela clínica, ou seja, pela avaliação clínica.
Embora ela seja aparentemente óbvia, o medico capacitado tem uma visão mais
ampla sobre as rugas, ele vai considerar o paciente, tanto na parte preventiva ou
terapêutica de algum tumor suspeito, classificar o tipo de pele, o grau de
envelhecimento, as doenças associadas e colocar tudo num outro campo de grande
importância: o fotoenvelhecimento global, aonde não se vê apenas a superfície, mas

23
também o processo de envelhecimento e reposicionamento de bolsas de gordura,
sustentação óssea, no caso, da face.
Para classificação e avaliação pré-tratamento da ruga propriamente dita, existem
aparelhos interessantes fotográficos, inclusive em 3D, sistemas de escaneamento
digitalizado, ultrassom e outros mais sofisticados geralmente utilizados em trabalhos
científicos.
Tratamento de Rugas
Existem diversas possibilidades de tratamentos para rugas. Conheça as mais
comuns:
Cremes anti-rugas
Toxina butolínica
Laser
Ácido retinoico
Peeling de diamante
Peeling de cristal
Preenchimento facial com ácido hialurônico
Eletrolifting
Ginástica facial
Magnetocare

24
10) O que é Dermatite atópica?
A dermatite atópica, também conhecida como eczema atópico, é um dos tipos mais
comuns de dermatite. É definida como uma doença crônica da pele que apresenta
erupções que coçam e apresentam crostas, cujo surgimento é mais comum nas
dobras dos braços e da parte de trás dos joelhos. A dermatite atópica pode também
vir acompanhada de asma ou rinite alérgica.
Causas
A causa exata da dermatite atópica ainda é desconhecida, mas os médicos
acreditam que uma combinação de pele seca e irritável com um mau funcionamento
no sistema imunológico do corpo esteja entre as causas mais prováveis.
A maioria dos especialistas também acredita que a dermatite atópica tenha uma
base genética. Dessa forma, as causas deste tipo de eczema estariam atreladas às
causas da asma e da rinite alérgica. Porém, com manifestação clínica variável, ou
seja: nem todas as pessoas com dermatite atópica apresentam asma ou rinite
alérgica, e nem todas as pessoas com essas doenças desenvolvem dermatite
atópica. É relevante para o diagnóstico o fato de essas doenças estarem presentes
em conjunto em famílias de pessoas afetadas.
Sintomas de Dermatite atópica
Dermatite atópica é caracterizada pelo surgimento de pele muito seca com prurido
importante que levam a lesões escoriadas, além de outros sintomas, a exemplo de:
Secreção ou sangramento da orelha
Áreas esfoladas da pele causadas por coceira
Alterações na cor da pele
Pele mais clara ou escura que o seu tom normal
Vermelhidão ou inflamação da pele ao redor das bolhas
Áreas espessas ou parecidas com couro, que podem ocorrer após irritação
e coceira prolongadas
Diagnóstico de Dermatite atópica
Não há nenhum exame específico para diagnosticar definitivamente a dermatite
atópica, ou seja: o diagnóstico é clínico e feito pelo médico, através do exame da

25
pele ou durante uma consulta de rotina, em que se consideram o histórico médico e
familiar do paciente.
Tratamento de Dermatite atópica
O tratamento de dermatite atópica é feito geralmente à base de medicamentos. Anti-
histamínicos tomados por via oral podem ajudar com a coceira que acompanha essa
doença. Normalmente, eles podem ser comprados sem receita médica.
Alguns anti-histamínicos podem causar sonolência, mas ajudam a diminuir a coceira
durante o sono. Consulte seu médico para verificar se há opções de medicações
que não causem sonolência.
A maioria das causas do eczema atópico são tratadas com medicamentos tópicos,
que são colocados diretamente sobre a pele ou no couro cabeludo do paciente.
A princípio, é provável que um creme ou uma pomada suave de cortisona (ou
esteroide) sejam receitados. Se esses não surtirem efeito, você poderá precisar de
medicações orais. Talvez sejam necessários cremes com diferentes concentrações
de esteroide para diferentes áreas da pele.
Outros medicamentos que podem ser usados:
Cremes ou antibióticos se a pele estiver infecionada
Imunossupressores orais
11) O que é Artrite?
Sinônimos: inflamação nas articulações
Artrite é a inflamação em uma ou mais articulações, que são as "juntas" entre dois
ossos.
Existem mais de 100 tipos diferentes de artrite e suas causas são diversas.
Tipos
Os principais tipos de artrite são a artrite reumatoide e a osteoartrite (também
conhecida como artrose).
Outros tipos mais comuns podem incluir:
Espondilite anquilosante

26
Artrite gonocócica
Gota
Condrocalcinose
Artrite reumatoide juvenil (em crianças)
Outras infecções por bactéria (artrite bacteriana não gonocócica)
Artrite psoriática
Artrite reativa (síndrome de Reiter)
Esclerodermia
Lúpus eritematoso sistêmico (LES)
Febre reumática.
Causas
A inflamação nas articulações pode ser decorrente de:
Doença autoimune
Trauma
Desgaste geral das articulações
Infecção, geralmente por bactéria ou vírus
Deposito de cristais (metabólica).
A artrite pode resultar em lesão da cartilagem ( um tecido que protege a articulação,
permitindo que ela se mova suavemente alem de absorver choques entre os ossos),
dos ossos locais, da capsula articular e ligamentos. Quando sua causa e tratada a
tempo a articulação volta ao normal. Dependendo da causa isso nem sempre ocorre.
Nesses casos, o paciente é diagnosticado com artrite crônica.
Sintomas de Artrite
Os principais sintomas da artrite costumam seguir um padrão, apesar dos vários
tipos diferentes que existem da doença. Eles são:
Dor em articulações
Inchaço nas articulações
Redução na capacidade de mover as articulações
Vermelhidão da pele ao redor da articulação
Rigidez, especialmente pela manhã
Aquecimento ao redor da articulação.
Tratamento de Artrite
O principal objetivo do tratamento de artrite é diminuir a dor do paciente e evitar
maiores danos no futuro, melhorando as funções das articulações.

27
O tratamento específico vai depender da causa da artrite. Em geral, ele é feito por
medicamentos, como analgésicos, drogas antirreumáticas, corticoides e
imunossupressores; por fisioterapia, em que são prescritos exercícios que ajudam
a recuperar a função das articulações; e eventualmente por cirurgia como um último
recurso, para reconstruir as articulações afetadas ou substituí-la por outra.
Aliada a esse tratamento, uma mudança no estilo de vida deve acontecer também
para que o tratamento tenha mais sucesso.
12) O que é a Ciática?
Ciática significa dor originada na raiz da coxa, uni ou bilateral que ultrapassa o joelho
ao longo de toda a extensão do nervo ciático. Pode envolver também fraqueza,
dormência ou formigamento da perna.
O nervo ciático é o nervo mais longo do corpo humano, ligando o hálux (dedão do
pé) à região lombar. A ciática é um sintoma de outro problema médico, e não de
uma doença em si, e também é conhecida como cistalgia.
Causas
A ciática é causada por lesão ou pressão no nervo ciático (também chamado de
nervo isquiático), que podem ser resultado de:
Deslocamento de disco (hérnia de disco)
Síndrome do músculo piriforme
Lesão ou fratura pélvica
Tumores ou diabetes
Infeções pelo vírus do herpes (herpes zóster) ou da catapora
Sintomas de Ciática
A ciática é, por si só, um sintoma: dor. Mas a dor causada por lesão ao nervo ciático
pode variar muito. Pode ser um formigamento suave, uma dor surda ou, ainda, uma
sensação de queimação. Em alguns casos, a dor é tão forte que a pessoa não
consegue se mexer.
A dor ocorre mais frequentemente de um só lado. Algumas pessoas sentem dor
aguda em uma parte da perna ou do quadril e dormência em outras partes dos
membros inferiores. A dor ou dormência também podem estar presentes na parte

28
posterior da pantorrilha ou na planta do pé. A perna afetada pode, também, parecer
mais fraca.
A dor em geral começa gradualmente e pode piorar após a pessoa levantar-se ou
sentar-se, tossir, espirrar ou até mesmo rir. Ela também costuma ser pior à noite, ao
se dobrar para trás ou andar mais do que alguns metros, principalmente se for
causada por estenose do canal vertebral, que é outra doença da coluna que também
pode causar ciática.
Diagnóstico de Ciática
O médico escutará a história do paciente, em seguida realizará um exame físico
para identificar as possíveis causas das dores. Em seguida, ele poderá, dependendo
da sua avaliação, solicitar ou não alguns exames de imagem para detectar uma
eventual causa da ciática, a exemplo de:
RaioX
Exame de ressonância magnética
Exame de tomografia computadorizada
Tratamento de Ciática
Como a ciática é um sintoma de outra doença, a causa subjacente deve ser
identificada para que o médico possa saber que tipo de tratamento recomendar.
O tratamento mais comum é, também, o mais eficiente para muitos casos. O médico
pode recomendar os seguintes passos para acalmar os sintomas e reduzir a
inflamação:
Aplicar calor ou gelo na área dolorida
Analgésicos para aliviar a dor
Muitas vezes, dependendo das condições clínicas de cada paciente, pode
ser utilizado anti-inflamatórios de diversos tipos (não hormonais ou
hormonais)
Fisioterapia
Ao contrário do que se pensa, repouso absoluto não é recomendado. Reduza a
atividade nos primeiros dois dias, mas, depois, retome-as lentamente. Evite levantar
muito peso ou torcer as costas nas primeiras seis semanas após a dor ter iniciado.
Após duas a três semanas, volte a se exercitar, caso tenha melhorado das dores.
Entre os exercícios básicos que devem constar em seu plano estão exercícios para
fortalecer o abdômen e melhorar a flexibilidade da coluna.

29
Outros medicamentos podem ser receitados para ajudar a reduzir as dores agudas
associadas à ciática.
Os tratamentos adicionais dependem da doença que esteja provocando a ciática.
Como última opção há a cirurgia, geralmente recomendada para casos que não
obtiveram sucesso com tratamentos à base de medicamentos, fisioterapia e outros.
A cirurgia é tratamento de exceção nos casos de ciática, mas podem ter indicação
muito precisa nos casos onde há perda do controle do intestino e/ou bexiga ou piora
gradual da força do membro inferior.
13) Dores musculares?
A dor muscular é comum e pode envolver mais de um músculo. Ela pode, também,
envolver ligamentos, tendões e fáscias, os tecidos moles que conectam os
músculos, ossos e órgãos.
Causas
A dor muscular está mais frequentemente relacionada a tensão, uso excessivo ou
lesão muscular por exercício ou trabalho fisicamente desgastante. Nessas
situações, a dor tende a envolver músculos específicos e começa durante ou logo
após a atividade. Em geral a atividade que está causando a dor muscular é óbvia.
A dor muscular também pode ser um sinal de condições que afetam todo seu corpo,
como algumas infecções (incluindo a gripe) e transtornos que afetam os tecidos
conjuntivos por todo o corpo (como lúpus).
Uma causa comum de dor muscular é a fibromialgia, uma condição que inclui
sensibilidade dos músculos e tecido mole ao seu redor, dificuldades de sono,
fadiga e dores de cabeça.
Mas inúmeras causas podem levar à dor muscular. Veja algumas:
Certos medicamentos, incluindo: Inibidores usados para reduzir a pressão
arterial
Cocaína
Estatinas para reduzir o colesterol
Dermatomiosite
Desequilíbrios de eletrólitos como baixo potássio ou cálcio
Infecções, incluindo, a influenza (gripe)

30
Doença de Lyme
Malária
Abcesso muscular
Pólio
Febre Maculosa
Triquinose (lombriga)
Lúpus
Polimialgia reumática
Polimiosite
Rabdomiólise
Tratamento
Marque uma consulta médica se:
A dor muscular persistir por mais de três dias
Você apresentar uma dor forte inexplicável
Você apresentar qualquer sinal de infeção, como inchaço ou vermelhidão
em torno do músculo sensível
Você apresentar baixa circulação na área da dor muscular (por exemplo, em
suas pernas)
Você tiver uma mordida de carrapato ou uma assadura
Sua dor muscular estiver associada com doses iniciais ou alteração na dose
de um medicamento, como a Estatina
Busque atendimento de emergência nessas situações:
Ganho repentino de peso, retenção de água ou quantidade de urina menor
que o normal
Falta de ar ou dificuldade para engolir
Apresentar fraqueza muscular ou não puder mover qualquer parte do corpo
Vômito, estiver com o pescoço muito rígido ou tiver febre
14) O que é Hérnia discal?
A hérnia de disco ocorre quando parte de um disco intervertebral sai de sua posição
normal e comprime as raízes dos nervos que se ramificam a partir da medula
espinhal e que emergem da coluna espinhal. Esse problema é mais comum nas
regiões lombar e cervical, por serem áreas mais expostas ao movimento e que
suportam mais carga.
Causas

31
Os discos intervertebrais são estruturas em formato de anel ou discos localizadas
entre as vértebras que formam a coluna espinhal. Os discos são constituídos por
tecido cartilaginoso e elástico e tem como principal função evitar o atrito entre uma
vértebra e outra, mas permitindo o movimento entre elas.
A hérnia de disco acontece com o desgaste desses discos, causado pelo seu uso
repetitivo. Na hérnia de disco, parte de um disco sai de sua posição normal e passa
a comprimir as raízes dos nervos, causando pressão sobre elas e,
consequentemente, dor.
O desgaste pelo tempo é a principal causa de uma hérnia de disco, mas forçar os
músculos das costas para levantar peso excessivo pode ser um desencadeador
deste problema.
Mais raramente, um acidente ou injúria pode também levar ao surgimento de uma
hérnia de disco.
Sintomas de Hérnia de disco
Uma pessoa pode ter uma hérnia de disco e nem se dar conta disso. Mas na maioria
dos casos o paciente sente dores insuportáveis. A dor é mais concentrada nas
regiões lombar e cervical da coluna.
Os principais sintomas da hérnia de disco são:
Dor nos braços ou nas pernas, dependendo do local onde está a hérnia. Se
estiver na região lombar, as dores estarão mais localizadas nos membros
inferiores. Se estiver na região cervical (na nuca), as áreas mais afetadas por
dores serão os membros superiores e os ombros
Prostração e sensação de formigamento
Sensação de fraqueza por causa dos músculos das costas atingidos pela
hérnia de disco.
Diagnóstico de Hérnia de disco
Primeiramente, o médico realizará um exame físico no paciente com suspeita de
hérnia de disco para avaliar onde há dores ou sensibilidade na região das costas.
Em seguida, ele realizará um exame neurológico, no qual avaliará o reflexo, força
muscular, capacidade de andar e sensibilidade para toques, vibrações e agulhadas.
Em muitos casos, o exame médico, o exame neurológico e uma conversa sobre o
histórico médico e familiar do paciente bastam para que o diagnóstico possa ser

32
feito. No entanto, se houver suspeita de que outra causa possa estar levando aos
sintomas descritos pelo paciente, o médico poderá optar por realizar outros exames,
a fim de excluir outras possíveis causas e, assim, finalizar o diagnóstico:
Pode ser feita uma eletromiografia para determinar exatamente a raiz de
nervo em questão
O mielograma pode ser usado para determinar o tamanho e a localização da
hérnia de disco
O teste de velocidade de condução do nervo pode ser feito
A ressonância magnética ou a tomografia computadorizada da coluna
evidenciam a pressão sobre o canal espinhal pela hérnia de disco
Pode ser feito um raio-X da coluna para excluir outras causas de dor nas
costas ou no pescoço. Entretanto, não é possível diagnosticar uma hérnia de
disco apenas com uma radiografia de coluna.
Tratamento de Hérnia de disco
O primeiro tratamento para a hérnia de disco é um período curto de repouso com
medicamentos analgésicos, seguido por fisioterapia. A maioria das pessoas que
segue esses tratamentos se recupera e retorna as suas atividades normais. Poucas
pessoas precisarão de mais tratamento, que pode incluir injeções de esteroides ou
cirurgia.
As pessoas que sofreram um deslocamento de disco causado por lesão (como um
acidente de carro ou levantamento de objeto pesado) receberão medicamentos anti-
inflamatórios e drogas analgésicas do tipo narcóticas, se apresentarem dor forte nas
costas e nas pernas.
Caso o paciente tenha espasmos nas costas, provavelmente receberá relaxantes
musculares. Em raras ocasiões, podem ser receitados esteroides, tanto em
comprimidos quanto diretamente no sangue por via intravenosa.
Os anti-inflamatórios são usados para controlar a dor a longo prazo, mas narcóticos
podem ser receitados caso a dor não responda aos anti-inflamatórios.
Além disso, os fisioterapeutas mostrarão posições e exercícios para minimizar as
dores causadas pela hérnia de disco. Entre as recomendações dos profissionais
podem estar compressas com gelo ou calor, tração, ultrassons, estímulos elétricos
e imobilização temporária do pescoço e da parte inferior das costas.
As injeções de esteroides na região da hérnia de disco podem ajudar a controlar a
dor por vários meses. Essas injeções ajudam a reduzir o inchaço ao redor do disco
e a aliviar muitos sintomas. As injeções espinhais normalmente são aplicadas no

33
consultório médico, usando raio-X ou fluoroscopia para localizar a área onde a
injeção é necessária.
Em último caso, a cirurgia pode ser uma opção para os poucos pacientes cujos
sintomas não desaparecem com outros tratamentos e ao longo do tempo.
15) O que é Herpes labial?
Sinônimos: herpes de boca, herpes simples
O herpes labial é uma infecção viral e contagiosa nos lábios, na boca ou nas
gengivas causada pelo vírus da herpes simples. A doença é caracterizada
principalmente pelo surgimento de bolhas pequenas e doloridas.
Causas
O herpes labial é causada pelo vírus do herpes simples do tipo 1 (HSV-1) na
maioria dos casos, mas o vírus do herpes simples tipo 2 (HSV-2) que é o principal
causador do herpes genital, também pode provocar herpes labial.
A infecção inicial pode não causar sintomas ou surgimento de bolhas na boca,
porém a característica principal do vírus é permanecer em estado latente no tecido
nervoso do rosto por tempo variado.
Sintomas de Herpes labial
O principal sintoma do herpes labial é, também, sua principal característica: o
surgimento de bolhas pequenas, avermelhadas e doloridas ao redor da boca.
O primeiro episódio pode ser leve ou grave e geralmente ocorre em crianças entre
um e cinco anos de idade. Os primeiros sintomas aparecem nas primeiras duas
semanas e duram até alguns dias após o contato com o vírus.
Dor de garganta e febre de até cinco dias podem ocorrer antes do aparecimento
das bolhas, bem como alguns gânglios no pescoço. Sintomas como coceira,
queimação, maior sensibilidade ou formigamento ao redor podem ocorrer cerca de
dois dias antes do aparecimento das lesões, que costumam aparecer logo em
seguida na gengiva, na boca, na garganta ou no rosto. A pessoa também poderá
sentir dor para engolir.

34
Os episódios posteriores de herpes labial costumam ser mais brandos e os sintomas
menos intensos. Exposição ao sol, menstruação, estresse e outros podem
desencadear uma crise de herpes labial.
Uma erupção geralmente envolve:
Lesões na pele ou erupções nos lábios, na boca e na gengiva
Bolhas em uma área elevada, vermelha, dolorida
Bolhas que se formam, se rompem e liberam fluido
Crostas amarelas que se soltam para revelar uma pele rosa em cicatrização
Várias bolhas pequenas que se unem para formar uma bolha maior.
Diagnóstico de Herpes labial
O médico pode colher amostras das erupções na boca do paciente e enviá-las para
testes de laboratório. Alguns exames também podem mostrar o aumento de
linfonodos no pescoço ou na virilha.
A cultura viral, o teste de DNA viral ou o teste de Tzanck da lesão na pele podem
revelar se a pessoa está com o vírus do herpes simples no organismo ou não.
Porém, na maioria das vezes o diagnóstico é clínico e de reconhecimento fácil.
Tratamento de Herpes labial
Se não exigirem tratamento, os sintomas geralmente desaparecem entre uma e
duas semanas. Medicamentos antivirais tomados por via oral podem ajudar os
sintomas a desaparecerem mais rapidamente e aliviar a dor.
As feridas de herpes costumam reaparecer. Os medicamentos antivirais funcionam
melhor se forem tomados quando o vírus estiver começando a voltar, ou seja, antes
do aparecimento das feridas. Se o vírus voltar com frequência, o médico poderá
recomendar ainda que você tome os medicamentos constantemente.
Pomadas antivirais tópicas podem ser usadas, mas devem ser aplicadas a cada
duas horas. Elas são caras e podem reduzir o tempo da erupção entre algumas
horas a até um dia, em casos leves de herpes.

35
Faça compressas com loções antissépticas não agressivas se necessário, tendo o
cuidado de não retirar as crostas pois pode haver sangramento e retardar a
cicatrização.
16) O que é Insónia?
A insónia é um distúrbio persistente que prejudica a capacidade de uma pessoa
adormecer ou, ainda, de permanecer dormindo durante toda a noite. Pessoas com
insônia geralmente começam o dia já se sentindo cansadas, têm problemas de
humor e falta de energia e têm o desempenho no trabalho ou nos estudos
prejudicado por causa deste distúrbio. A qualidade de vida da pessoa, em geral,
costuma ficar comprometida pela insônia.
Muitos adultos apresentam insônia em algum momento da vida, mas algumas
pessoas têm insônia crônica, que pode perdurar por um período de tempo muito
maior do que o normal.
A insônia pode ser, ainda, um distúrbio secundário causado por outros motivos,
como doença ou uso indevido de medicação.
Causas
As causas mais comuns de insônia incluem:
Stress
Preocupações relacionadas ao trabalho, estudos, saúde ou família podem manter
sua mente ativa durante a noite, o que dificulta na hora de adormecer.
Acontecimentos provocadores de grande stress, como morte ou adoecimento de
um ente querido, divórcio ou perda de emprego, também podem desencadear
episódios de insônia.
Ansiedade
Ansiedade diária, bem como transtornos graves de ansiedade, como o transtorno
de stress pós-traumático, pode atrapalhar o sono. Preocupar-se com a dificuldade
que terá para dormir também pode levar à insônia mais facilmente.

36
Depressão
Uma pessoa com depressão pode dormir mais do que o normal e pode também
não conseguir dormir, simplesmente. Insônia é comum em casos de depressão.
Condições médicas
Dor crônica, dificuldade para respirar ou necessidade frequente de urinar podem
levar à insônia. Exemplos de condições associadas à insônia incluem:
Artrite
Câncer
Insuficiência cardíaca
Doença pulmonar
Doença do refluxo gastro-esofágico
Distúrbios da tireoide
AVC
Doença de Parkinson
Doença de Alzheimer
Mudança no ambiente ou horário de trabalho
Viajar ou alterar o horário de trabalho pode provocar uma mudança no ritmo cardíaco
do corpo e no chamado “relógio biológico”, que dificulta o início do sono.
Maus hábitos de sono
Maus hábitos de sono também podem causar insônia. Estes incluem irregularidade
do sono, como dormir e acordar em horários diferentes todos os dias; atividades
estimulantes antes de deitar-se; dormir em ambientes inapropriados e
desconfortáveis, como num lugar muito iluminado, dormir em frente à televisão ou
dormir com a luz acesa.
Medicações
Muitos medicamentos podem interferir na capacidade de uma pessoa adormecer ou
permanecer dormindo, incluindo antidepressivos, remédios para controle da pressão
arterial, antialérgicos, estimulantes e corticosteroides. Outros medicamentos que
contenham cafeína e outras substâncias estimulantes também podem desencadear
em insônia.

37
Cafeína, nicotina e álcool
Café, chá, refrigerantes à base de cola e outras bebidas que contenham cafeína são
estimulantes bastante conhecidos e comuns no dia a dia. Seu consumo não é
proibido e não está diretamente relacionado à insônia, mas pode, eventualmente,
ser um fator desencadeador do distúrbio. Beber café à noite, por exemplo, pode
dificultar o início do sono. A nicotina em cigarros ou outros produtos derivados do
tabaco é outro estimulante que pode causar insônia. O álcool pode até ajudar a
dormir, mas impede os estágios mais profundos do sono e muitas vezes pode fazer
com que uma pessoa desperte no meio da noite.
Comer muito tarde
Comer um lanche leve antes de dormir é recomendado, mas comer demais pode
fazer com que uma pessoa se sinta fisicamente desconfortável na hora de deitar, o
que pode dificultar na hora de adormecer. Muitas pessoas também apresentam
azia e refluxo, que também prejudicam o sono.
Idade
A insônia pode, ainda, se tornar mais comum com a idade. Ruídos e outras
alterações no ambiente podem despertar uma pessoa idosa mais facilmente do que
alguém mais jovem. Com a idade, o relógio biológico muda, fazendo com que a
pessoa se sinta cansada mais cedo à noite e acorde mais cedo na manhã. Apesar
disso, idosos geralmente precisam da mesma quantidade de sono que pessoas
mais jovens.
Com o tempo, a pessoa pode se tornar menos ativa fisicamente ou socialmente. A
falta de atividades diárias pode interferir em uma boa noite de sono, pois quanto
menos ativa uma pessoa for, mais tempo ela terá para tirar sonecas ao longo do dia,
o que dificulta na hora de dormir à noite.
Dor crônica e condições como a artrite ou problemas nas costas, bem como
depressão, ansiedade e estresse, podem interferir no sono. Os homens mais velhos
desenvolvem frequentemente um aumento da próstata, o que pode levar à
necessidade frequente de urinar, interrompendo o sono. Nas mulheres, sintomas
da menopausa podem ser igualmente perturbadores e podem impedi-las de ter uma
boa noite de sono.
Outros distúrbios relacionados, como apneia do sono e síndrome das pernas
inquietas, também se tornam mais comum com a idade. Além disso, as pessoas
mais velhas normalmente fazem maior uso de medicamentos do que pessoas mais
jovens.

38
Fatores de risco
Muitas pessoas podem apresentar um quadro de insônia ocasionalmente. Mas o
risco de insônia é maior em:
Muitas pessoas podem apresentar um quadro de insônia ocasionalmente. Mas o
risco de insônia é maior em:
Pessoas do sexo feminino. As mulheres são muito mais propensas a sofrer
de insônia, principalmente por causa de mudanças hormonais durante o ciclo
menstrual e na menopausa. A insônia também é comum com a gravidez.
Pessoas acima dos 60 anos de idade, devido principalmente às alterações
nos padrões de sono e a problemas de saúde.
Pessoas com algum distúrbio de saúde mental, como depressão, ansiedade,
transtorno e o transtorno de estresse pós-traumático são mais propensas a
apresentar insônia.
Pessoas sob estresse. Fatos estressantes podem causar insônia temporária.
Trabalhar à noite ou viajar a trabalho, que envolva trocas frequentes de fuso
horário.
Sintomas de Insónia
Os principais sintomas de insônia podem incluir:
Dificuldade para adormecer à noite
Despertar durante a noite
Despertar muito cedo
Não se sentir descansado após uma noite de sono
Cansaço ou sonolência diurna
Irritabilidade, depressão ou ansiedade
Dificuldade para prestar atenção, concentrar-se em tarefas ou se lembrar de
alguma coisa importante
Aumento do risco de acidentes
Dores de cabeça localizadas
Problemas gastrointestinais
Preocupações contínuas com o sono
Uma pessoa com insônia, muitas vezes, pode levar 30 minutos ou mais para
adormecer e pode dormir por apenas seis horas ou menos a partir de três noites por
semana por mais de três meses.

39
Diagnóstico de Insónia
Além de fazer-lhe uma série de perguntas, o médico analisará seu padrão de sono
e sonolência diurna. Para isso, você talvez tenha de manter um diário de sono por
um determinado período de tempo e depois apresentá-lo ao médico.
Ele provavelmente também fará um exame físico para procurar sinais de outros
problemas que possam estar causando insônia. Ocasionalmente, um exame de
sangue pode ser feito para verificar a existência de problemas de tireoide ou outras
condições que podem estar por trás da insônia.
Se a causa da insônia não estiver clara, ou caso você apresente sinais de outro
distúrbio do sono, como a apneia do sono ou síndrome das pernas inquietas, você
pode precisar permanecer durante uma noite em um centro especializado para
analisar e diagnosticar distúrbios do sono. Lá, os testes são feitos para monitorar e
gravar uma variedade de atividades corporais enquanto o paciente dorme, incluindo
as ondas cerebrais, respiração, batimentos cardíacos, os movimentos dos olhos e
os movimentos do corpo também.
Tratamento de Insónia
Uma mudança nos hábitos de sono e tratar as causas subjacentes da insônia, como
condições médicas ou medicamentos, pode restaurar um padrão de sono saudável
em muitos pacientes. Se essas medidas não funcionarem, o médico pode
recomendar medicamentos para ajudar com o relaxamento e na readequação do
sono.