Novas perspectivas no tratamento da síndrome coronariana ... · Dr. Rui Fernando Ramos Dr. Otávio...
Transcript of Novas perspectivas no tratamento da síndrome coronariana ... · Dr. Rui Fernando Ramos Dr. Otávio...
Autores:
Dr. Rui Fernando Ramos Dr. Otávio Rizzi Coelho
Dr. Expedito Ribeiro
Novas perspectivas no tratamento da síndrome coronariana aguda (SCA)
3
Rui Fernando RamosMédico responsável pela Unidade Coronária do Instituto Dante Pazzanese de Cardiologia – SP. CRM-SP: 34.362
Introdução O tratamento da síndrome isquêmica aguda (SIA) é base-
ado principalmente na utilização de antiagregantes pla-
quetários e anticoagulantes.
No início da década de 1990, a terapia antitrombótica
era basicamente realizada com o uso do ácido acetilsali-
cílico (AAS) e da heparina não fracionada , além de uma
estratégia de tratamento conservadora. Posteriormente,
novos medicamentos passaram a fazer parte do arsenal
terapêutico da SIA, tais como os inibidores da glicoproteína
IIb/IIIa, o clopidogrel e a heparina de baixo peso molecular.
A partir do ano 2000, novos anticoagulantes, como
A EVOLUÇÃO DA TERAPIA ANTITROMBÓTICA NA SÍNDROME ISQUÊMICA AGUDA CORONÁRIA
A evolução da terapia antitrombótica na síndrome isquêmica
aguda coronária
4
Novas perspectivas no tratamento da síndrome coronariana aguda
a bivalirudina (não disponível no mercado brasileiro) e o
fondaparinux, foram incorporados ao tratamento da SIA.
Inúmeros estudos realizados com esses medicamentos
mostraram benefício com uso destes fármacos na redu-
ção de eventos cardíacos maiores, entretanto, à custa
de um aumento da incidência de eventos hemorrágicos.
Paralelamente aos novos antitrombóticos, os estudos
mostraram o benefício da utilização da estratégia invasi-
va precoce quando comparada à estratégia conservado-
ra nestes pacientes, principalmente com o implante dos
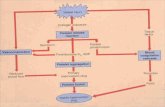
stents coronários (figura 1). Recentemente, dois novos
Figura 1. Evolução do tratamento antitrombótico e estratégia de tratamento na síndrome isquêmica aguda (SIA)
Adapted from and with the courtesy of stevem Manoukian, MD
Evolução do tratamento da sca
Risco isquêmico
1991
Risco de sangramento
Trat. antitrombóticoheparina
Trat. antiplaquetárioaspirina
Estratégia tratamentoconservadora
1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005 2006
PCI ~5% stents ~85% stents Stents farmacológicos
AcuitySynergy
Cure
Tactics Timi-18Essence
Pursuit
Prism-Plus Replace 2 Ictus
Oasis-5 Isar-React 2
Invasiva Precoce
IGP IIb/IIIa Clopidogrel Prazugrel
FondaparinuxBivalirudinaHBPM
Ticagrelor
5
antiplaquetários estão sendo incorporados no tratamen-
to destes pacientes o ticagrelor e o prasugrel.
Atualmente, em relação à terapia anticoagulante, a
heparina de baixo peso molecular é a mais utilizada, sen-
do a enoxaparina sua principal representante. O estudo
SINERGY1 comparou a enoxaparina e a heparina não
fracionada no tratamento de pacientes com SIA e estra-
tégia invasiva precoce planejada em uso de clopidogrel
e inibidores da glicoproteína IIb/IIIa, e demonstrou a sua
não inferioridade em relação à heparina não fracionada
na redução de óbito ou infarto agudo do miocárdio em
30 dias e seis meses à custa de um aumento na incidên-
cia de sangramento maior, segundo TIMI score.
Posteriormente, o estudo OASIS 5 comparou o fonda-
parinux2, um anticoagulante antifator Xa, com a enoxapari-
na e mostrou a sua não inferioridade em relação à enoxa-
parina na redução de eventos cardiovasculares como óbito,
IAM e isquemia recorrente em nove dias de evolução, com
a redução da incidência de sangramento maior, com con-
sequente redução significativa da mortalidade em 30 dias
e em seis meses de seguimento mesmo em pacientes fa-
zendo uso de clopidogrel e inibidores da glicoproteína IIb/
IIIa. Entretanto, houve uma maior incidência de trombo de
cateter em pacientes submetidos à cinecoronariografia. Esse
problema foi, enfim, resolvido com a utilização de bolus de
50-100U/Kg de heparina não fracionada no laboratório
de hemodinâmica.
A evolução da terapia antitrombótica na síndrome isquêmica aguda coronária
6
Novas perspectivas no tratamento da síndrome coronariana aguda
Condição HNF HBPM FONDA BIVAL.
Ins. renal grave cautela evitar evitar melhor
↑ Risco sangramento neutro evitar sim sim
Trombocitopenia pior evitar melhor melhor
Cate precoce sim sim? evitar sim
Atualmente, a escolha do anticoagulante deve levar
em consideração também as comorbidades dos pacien-
tes, como a presença de insuficiência renal, risco de san-
gramento, trombocitopenia e a estratégia de tratamento.
A tabela 1 mostra qual é a terapia anticoagulante de
escolha quando um desses fatores está presente.
Em relação à terapia antiagregante plaquetária,
novos progressos têm sido realizados com a utili-
zação de fármacos que atuam nos receptores P2Y12
.
A ativação destes receptores ocorre em um estágio
prévio ao da ativação dos receptores da glicoproteína
IIb/IIIa (figura 2). Após a sua aderência à àrea lesada, as
plaquetas secretam tromboxane A2, difosfato de adenos-
ine (ADP), trombina e outras substâncias que recrutam
e amplificam a ativação plaquetária. O ADP liberado se
liga aos receptores P2Y12
e inicia uma cascata de even-
tos que ativam o receptor da glicoproteína IIb/IIIa.
Tabela 1. Fatores para escolha da terapia anticoagulante na SIA
Continuar anticoagulante até a revascularização efetiva ou oito dias de inter-nação, o que ocorrer primeiro.
7
A ativação do receptor IGP IIb/IIIa causa, então, a agrega-
ção plaquetária irreversível. Portanto, o bloqueio dos re-
ceptores P2Y12
é fundamental para a inibição da agrega-
ção plaquetária.
O Clopidogrel foi o primeiro medicamento disponível
cujo mecanismo de ação fosse a inibição dos receptores
P2Y12
. O estudo CURE4, que avaliou o papel do clopidogrel
associado à aspirina por três a 12 meses em pacientes
com SIA, demonstrou uma redução relativa de risco de
20% no objetivo primário (óbito cardiovascular, infarto
agudo do miocárdio (IAM) e acidente vascular cerebral
Figura 2. Papel do receptor P2Y12 na agregação plaquetária3
Gurbel PA et al. Rev Cardiovasc Med. 2006;7:S20-S28.
ADP
x
Colageno TxA2
Shear
TxA2
Trombina
Coagulação
inflamação
Amplificação
Amplificação
ADP
Ativação GPIIb/IIIa Agregação plaquetária
Ativação do Receptor P2Y12
membranafosfolipides
secreção
granulos
ativação sustentada
superficie
Procoagulante
P. sele
ctina
expres
são CD-40L
Clopidogrel Plasugrel Tricagrelor Cangrelor PRT128
A evolução da terapia antitrombótica na síndrome isquêmica aguda coronária
8
Novas perspectivas no tratamento da síndrome coronariana aguda
(AVC) em relação ao uso da aspirina isolada), benefício
que se manteve em qualquer grupo avaliado (revascu-
larização miocárdica (RM), intervenção coronária percu-
tânea (ICP) ou tratamento clínico). O estudo CREDO5,
que avaliou o uso da asssociação clopidogrel e aspiri-
na versus aspirina isolada em pacientes submetidos à
ICP eletiva, demonstrou uma diminuição do desfecho
composto de óbito, infarto agudo do miocárdio (IAM)
e revascularização do vaso urgente (6,8% contra 8,3%,
redução relativa de risco de 18%). O benefício ocorreu
principalmente nos pacientes que receberam clopido-
grel ≥ 6 horas antes do procedimento, mas tornou-se
estatisticamente significativo quando o bolus de clo-
pidogrel foi administrado pelo menos 15 horas antes
do procedimento. Após um ano de seguimento, houve
uma diminuição significativa dos eventos de óbito, IAM
e AVC (RR=26,9% IC=95% 3. 9-44. 4%).
Entretanto, estudos clínicos demonstram uma ex-
pressiva variabilidade de ação do clopidogrel em relação
à resposta da inibição da agregação plaquetária. Esta va-
riabilidade pode ocorrer devido a fatores genéticos, inte-
rações com medicações ou características clínicas dos pa-
cientes. Sua ação é dependente do citocromo P450 (CYP
450) e causada por uma metabolização hepática dupla
para se tornar um metabólito ativo. A variabilidade da
ação do clopidogrel pode ocorrer devido a vários outros
fatores, como mostrados6,9, na figura 3.
9
Recentemente, uma dose maior do clopidogrel
foi avaliada em pacientes com SIA no estudo
CURRENT-OASIS 710. Os pacientes receberam uma dose
dupla de clopidogrel, 600 mg em bolus, seguida de
dose dupla oral,150 mg por uma semana, e, posterior-
mente, a dose usual de 75 mg ao dia versus a dose de
300 mg em bolus seguida de dose única diária de
75 mg ao dia. Não houve benefício significativo en-
tre os dois braços na redução do desfecho primário
(óbito CV, IAM, AVC). O benefício com diminuição do
desfecho primário ocorreu somente no subgrupo de
Figura 3. Causas da variabilidade da resposta ao clopidogrel
O’Donoghue M, Wiviott SD. Circulation 2006;114:e600-e606.
Variabilidade da resposta do clopidogrel
Absorção intestinal
Metabilismo hepático via do citrocromo P450
Metabólito ativo
Receptor P2Y12 (inibição irreversível)
Expressão do IGP IIb/IIIa
Aderência pobre Administração inadequadaAbsorção variável Interação droga-droga
Polimorfismo genético enzimas CYP (CYP3A4/5, CYP2C19, CYP1A2) Interação droga-droga
Polimorfismo genético do receptor P2Y12 Via alternadas da ativação plaquetária • Liberação do ADP circulante alta reatividade basal plaquetasPolimorfismo genético
A evolução da terapia antitrombótica na síndrome isquêmica aguda coronária
10
Novas perspectivas no tratamento da síndrome coronariana aguda
pacientes submetidos à ICP, devido à diminuição de
IAM. Esse estudo mostrou também uma diminuição
significativa de trombose de stent.
Recentemente, outro inibidor da agregação pla-
quetária que também inibe os receptores P2Y12 de for-
ma irreversível foi avaliado. O prasugrel, antiplaquetá-
rio mais potente do que o clopidogrel,11 foi avaliado
somente em pacientes submetidos à ICP, associado à
aspirina e comparado à associação aspirina e clopido-
grel, demonstrando benefício na redução do desfecho
primário composto (óbito CV, IAM, AVC) à custa de
diminuição do IAM não fatal. Houve, também, uma
diminuição de trombose de stent nestes pacientes em
torno de 50%. Em relação à segurança, houve um au-
mento de sangramento maior no grupo prasugrel. O
estudo mostra uma redução de 23 IAM para cada mil
pacientes tratados, com a ocorrência de seis sangra-
mentos maiores. Em pacientes com antecedentes de
AVC ou acidente isquêmico transitório (AIT), ocorreu
uma maior incidência de AVC, um efeito deletério nes-
ta população. Além disso, o prasugrel não demonstrou
benefício na redução de eventos cardiovasculares na po-
pulação acima de 75 anos e naqueles abaixo de 50 kg.11
O ticagrelor, outro inibidor dos receptores P2Y12
,
mas de efeito reversível, demonstrou benefícios no tra-
tamento, principalmente com diminuição da mortalida-
de, e será discutido posteriormente.
11
Com a evolução da terapia antitrombótica no trata-
mento da SIA, observou-se a diminuição de eventos is-
quêmicos associada a um aumento do sangramento, o
que muitas vezes anula esse benefício. Os estudos de SIA
apresentam uma incidência variada de sangramento, mui-
to menor do que a incidência observada no mundo real,
o que foi verificado no registro CRUSADE12-15 (figura 4).
O registro GRACE16, que avaliou 24 mil pacientes,
demonstrou que, independentemente do tipo de SIA
(angina instável, IAM sem supra do segmento ST ou
Figura 4. Incidência de sangramento maior em vários estudos e no registro CRUSADE
Cohen NEJM 1997; Petersen JAMA 2004; PURSUIT NEJM 1998; Boersma Lancet 2002, Synergy Ferguson JJ Jama 2004; Crusade Yang X JACC 2005.
Sangramento maior em estudos de SCA e crusade
Sangramento maior: AVCH + HTC >12% ou 15% ± transfusão
ESSENCE
% s
angr
amen
to
4
2
0Petersen et al PURSUIT Boersma et al SYNERGY
6
8
10
12
14
9,1
2,4
11,5
CRUSADE
3,0
4,6
7,1
A evolução da terapia antitrombótica na síndrome isquêmica aguda coronária
12
Novas perspectivas no tratamento da síndrome coronariana aguda
IAM com supra do segmento ST), a presença de sangra-
mento é marcador de maior mortalidade hospitalar. Da
mesma forma, a análise de quatro estudos que soma-
ram mais de 26 mil pacientes (GUSTO II, PARAGON A e
B e PURSUIT) demonstrou que pacientes que evoluíram
com sangramento durante hospitalização, independen-
temente de sua gravidade (leve, moderada ou grave),
apresentaram maior mortalidade com 30 dias e seis me-
ses de evolução quando comparados àqueles que não
apresentaram sangramento.17
No estudo de Mehran et al., que avaliou o impacto
do IAM ou sangramento em 30 dias na evolução de
12 meses, foram avaliados 13.819 pacientes do estudo
ACUITY.18 O paciente que evoluiu com IAM no primei-
ro mês após randomização apresentou um risco 3,1
(IC=95% 2,4 -3,9) maior de óbito no seguimento de
12 meses, e aquele com sangramento maior apresen-
tou risco 3,5 vezes (IC=95% 2,7-4,4) vezes maior de
óbito. O risco de óbito em 12 meses é praticamente
o mesmo de um paciente que evoluiu com um IAM.
Entretanto, o paciente que apresenta um sangramento
maior e é submetido a transfusão sanguínea tem uma
evolução pior.
Vários são os fatores de risco para sangramento,
estes fatores podem ser clínicos ou relacionados ao pro-
cedimento. Na tabela ao lado, estão os fatores de risco
identificados no estudo REPLACE-2.
13
Fatores de riscoRazão chance
IC 95% p
Características basais
Idade > 75 1.482 1.009 até 2.176 0,045
Genero (M vs. F) 0,652 0.477 até 0.890 0,0072
Angina prévia 1.589 1.077 até 2.345 0,0197
Clearence Creatinina* 0.993 0.987 até 0.998 0,0061
Anemia 1.403 1.015 até 1.939 0,0401
Fatores de risco Peri-procedimentos
Grupo de tratamento (BIV vs. H+IGP)
0.508 0.352 até 0.733 0,0003
Tratamento IGP IIb/IIIa 2.679 1.591 até 4.512 0,0002
Duração procedimento > 1h 2.049 1.217 até 3.449 0,0069
Tempo de remoção do sheat > 6h
1.614 1.064 até 2.448 0,0244
Tempo uco (dias)+ 1.25 1.183 até 1.321 <0.0001
BIA 8.705 3.433 até 22.072 <0.0001
Feit F et al, Unpublished (in manuscript)
Tabela 1. Marcadores de sangramento maior (dados do estudo REPLACE-2)
A evolução da terapia antitrombótica na síndrome isquêmica aguda coronária
Diante do exposto, não existem dúvidas de que o tra-
tamento atual da SIA deve ter um objetivo composto da
redução de eventos isquêmicos cardiovasculares associa-
da à segurança com a redução do sangramento (menor,
maior, trombocitopenia ou transfusão).
14
Novas perspectivas no tratamento da síndrome coronariana aguda
Otávio Rizzi CoelhoCoordenador da Comissão de Extensão e Assuntos Comunitários; Chefe da disciplina de Cardiologia na Faculdade de Ciências Médicas Univesidade Estadual de Campinas (Unicamp).CRM-SP: 18.460
Introdução Nesse tópico, será discutido o estudo PLATO20, realizado
com ticagrelor e publicado no New England Journal of
Medicine em 30 de agosto de 2009, mesmo dia em que
foi apresentado no Congresso Europeu de Cardiologia.
As diretrizes para o tratamento da síndrome co-
ronária aguda (SCA) preconizavam o uso de AAS
com clopidogrel como terapia antitrombótica pa-
drão nos pacientes com essa patologia.21 Entretan-
to, como já apresentado pelo dr. Rui Ramos, a efi-
cácia do clopidogrel pode ser deficiente devido a
vários fatores:
BENEFÍCIOS DO USO DE TICAGRELOR NA SÍNDROME CORONÁRIA AGUDA
15
•Atransformaçãoseapresentalentaevariávelaometa-
bólito ativo;
•Ainibiçãoplaquetáriaémodestaetambémvariável;e
•O riscode sangramentoéaumentadoeexisteum
risco de trombose de stent e IAM em respondedores
lentos.
Isso fez com que novas moléculas fossem desen-
volvidas, entre elas, o AZD6140, que recebeu o nome
de ticagrelor. O ticagrelor pertence a uma nova classe
química de antiagregantes plaquetários chamada de
ciclo–pentil–triazolo–pirimidina (CPTP)22 e apresenta as
seguintes características:
Ação direta
•Por não ser uma pró-droga, não há a necessidade de
ativação metabólica;
•Rápido início do efeito inibitório sobre o receptor P2Y12
; e
•Maior inibição da agregação plaquetária do que o clo-
pidogrel.
Ligação reversível
•O grau de inibição reflete a concentração plasmática;
•Supressão do efeito mais rápida do que o clopidogrel; e
•Recuperação funcional de todas as plaquetas circu-
lantes.
Para se testar de maneira definitiva a eficácia e a
Benefícios do uso de ticagrelor na síndrome
coronária aguda
16
Novas perspectivas no tratamento da síndrome coronariana aguda
tolerabilidade desse produto na SCA, foi desenhado o
PLATO20, um estudo randomizado, multicêntrico e du-
plo-cego que randomizou 18. 624 pacientes com SCA
sem supra de segmento ST de risco moderado a alto, e
com SCA com supra de segmento ST.
Todos os pacientes tratados ou não com clopi-
dogrel foram randomizados dentro das primeiras 24
horas do evento isquêmico. No grupo clopidogrel, os
pacientes recebiam uma dose de ataque de 300 mg
seguida de manutenção de 75 mg ao dia. A critério
médico, era permitido o uso de uma segunda dose
de 300 mg no momento da angioplastia. No grupo
ticagrelor, os pacientes recebiam uma dose de ataque
de 180 mg seguida de manutenção de 90 mg, duas
vezes ao dia. Também era permitida uma dose de 90
mg adicional no momento da angioplastia.
Os pacientes tiveram um seguimento de seis a 12
meses, e o composto primário de eficácia foi óbito CV,
IAM, AVC. Houve também um desfecho primário de
segurança, que consistiu na avaliação de sangramento
maior total (figura 5).
Foram randomizados 9. 333 pacientes no grupo
ticagrelor e 9.291 no grupo clopidogrel. Não houve di-
ferença significativa entre os dois grupos em relação a
suas características basais, tempo de início de tratamen-
to, aderência ao tratamento e tipo de procedimento in-
vasivo realizado (tabela 3).
17
Figura 5. Desenho do estudo PLATO
PCI=intervenção coronária percutânea; ASA=ácido acetilsalicílico;CV=cardiovascular; TIA=ataque isquêmico transitório
NSTE-SCA (risco moderado a alto) STEMI (se PCI primária) Tratados ou nunca tratados com Clopidogrel;
randomizados dentro de 24 horas do evento índice (N=18.624)
ClopidogrelSe pré-tratados, sem dose de ataque adicional;
se nunca tratados, dose de ataque padrão 300 mg, seguida por manuteção de 75 mg uma vez ao dia;
(300 mg adicional permitidos pré-PCI)
Ticagrelordose de ataque de 180 mg, seguida por
manutenção de 90 mg duas vezes ao dia; (90 mg adicionais pré-PCI)
6-12 meses de exposição
Desfecho primário: óbito CV + IM + AVC Desfecho primário de segurança: Sangramento importante total
Características Ticagrelor (n= 9.333)
Clopidogrel (n= 9.291)
Idade mediana, anos 62,0 62,0
Mulheres, % 28,4 28,3
Fatores de risco CV, % Tabagismo atual Hipertensão DislipidemiaDiabetes mellitus
36,0 65,8 46,6 24,9
35,7 65,1 46,7 25,1
História, % Infarto do miocárdio Intervenção coronária percutânea Revascularização do miocárdio
20,4 13,6 5,7
20,7 13,1 6,2
ECG na inclusão, % Elevação persistente do segmento ST Depressão do segmento ST
37,5 50,7
37,8 51,2
Troponina / positiva * % 85,3 86,0
Tabela 3. Características basais dos pacientes – estudo PLATO
Benefícios do uso de ticagrelor na síndrome
coronária aguda
18
Novas perspectivas no tratamento da síndrome coronariana aguda
Resultados de eficáciaO resultado do estudo foi altamente favorável ao tica-
grelor. Houve uma redução absoluta de eventos cardio-
vasculares principais de aproximadamente 2%. No final
de doze meses, o desfecho primário de eficácia (óbito
CV, IAM e AVC) ocorreu em 11,7% no grupo clopido-
grel versus 9,8% no grupo ticagrelor (hazard ratio, 0,84;
95% intervalo de confiança [IC=0,77 a 0,92; p< 0,001]),
demonstrando uma redução do risco relativo de 16%
(figura 6). Ou seja, os pacientes que fizeram uso de tica-
grelor tiveram um desfecho primário composto de óbito
Figura 6. Estimativa cumulativa (curva Kaplan-Meyer) para o tempo da ocorrência do primeiro desfecho primário de eficácia
N° em risco
Ticagrelor
Clopidogrel
Estimativa K-M de tempo para o primeiro evento de eficácia primária (composto de óbito CV, IM ou AVC)
9.333
9.291
8.628
8.521
8.4608.362
8.219
8.124
6.743
6.743
5.161
5.096
Inci
dênc
ia c
umul
ativ
a (%
)
Ticagrelor
Clopidogrel 11,7
9,8
Dias após randomização0 60 120 180 240 300 360
HR 0,84 (IC 95%=0,77-0,92), p= 0.0003
4.147
4.047
0
4
9
13121110
8765
321
K-M=Kaplan-Meier; HR=taxa de risco; IC=intervalo de confiança
19
CV, IAM e AVC significativamente menor que o grupo
dos pacientes que receberam clopidogrel, o medicamen-
to considerado padrão no tratamento da SCA.
Quando o endpoint primário de eficácia foi separado
entre os primeiros 30 dias de randomização e do 31º dia
ao final do estudo, a diferença entre os dois fármacos au-
menta gradativamente, demonstrando que a vantagem
obtida no início do tratamento com ticagrelor aumenta
no transcurso da manutenção quando comparado com
clopidogrel (figura 7).
Na análise dos endpoints secundários (óbito total,
IAM, AVC), o resultado foi favorável novamente para tica-
Figura 7. Desfecho primário de eficácia ao longo do tempo
N° em riscoTicagrelorClopidogrel
(Composto de óbito CV, IM ou AVC)
Inci
dênc
ia c
umul
ativ
a (%
)
Ticagrelor
Clopidogrel 6,60
5,28
Dias após randomização
0 10 20 30
HR 0,88 (IC 95%=0,77-1,00), p= 0.0450
4
8
6
2
* Exclui sujeitos de pesquisa com qualquer evento primário durante os primeiros 30 dias.
9.3339.291
8.9428.875
8.8278.763
8.7638.688
8.6738.688
8.5438.437
8.3978.286
7.0286.945
6.4806.379
4.8224.751
Dias após randomização*
Inci
dênc
ia c
umul
ativ
a (%
)
31 90 150
HR 0,80 (IC 95%=0,70-0,91), p= 0.0010
4
8
6
2
210 270 330
5,434,77
Ticagrelor
Clopidogrel
Benefícios do uso de ticagrelor na síndrome
coronária aguda
20
Novas perspectivas no tratamento da síndrome coronariana aguda
grelor, com redução do risco relativo de 16%. Em outra
análise do endpoint secundário composto de óbito CV,
IAM, AVC, isquemia, acidente isquêmico transitório (AIT)
e eventos trombóticos arteriais, houve uma maior redu-
ção com o ticagrelor (12%, p< 0,001).
Da mesma forma, houve uma menor incidência de
IAM (16%, p < 0,005) e óbito CV (redução de 21%,
p< 0,001) no grupo ticagrelor (figura 8). A incidência de
AVC foi similar entre os dois grupos (p< 0,22).
A incidência de morte por qualquer causa (total) tam-
bém foi menor no grupo que recebeu ticagrelor, quando
Figura 8. Incidência de desfechos secundários de eficácia
N° em riscoTicagrelorClopidogrel
Desfechos secundários de eficácia ao longo do tempo
Inci
dênc
ia c
umul
ativ
a (%
)
Ticagrelor
Clopidogrel 5,1
4,0
Dias após randomização
HR 0,84 (IC 95%=0,75-0,95), p= 0.005
8.6788.560
6.7966.703
5.2105.136
4.1914.109
8.2948.865
8.8228.780
8.6268.589
7.1197.079
5.4825.441
4.4194.364
Dias após randomização
Inci
dênc
ia c
umul
ativ
a (%
)
HR 0,79 (IC 95%=0,69-0,91), p= 0.001
6,9
5,8
Ticagrelor
Clopidogrel
9.3339.291
8.2798.177
8.5208.405
9.3339.291
0 80 120
0
4
7
6
2
180 240 300 380
5
3
1
0 80 120
0
4
7
6
2
180 240 300 380
5
3
1
Infarto do miocárdio Óbito cardiovascular
21
comparado com clopidogrel (4,5%, vs. 5,9%; p< 0,001),
com uma redução relativa de 22%.
Em relação a uma complicação importante no pro-
cedimento invasivo, que é a trombose de stent, houve
menor incidência de trombose definitiva no grupo tica-
grelor, de 33% (p< 0,009); redução de 25% na trombose
provável ou definitiva e de 23% na trombose possível,
provável ou definitiva.
Resultados de segurançaEm relação ao endpoint primário de segurança (tempo
para sangramento maior), que atualmente passa a ter
um aspecto muito importante devido à evidência de uma
pior evolução com a sua ocorrência, o estudo PLATO20
demonstrou uma incidência similar de sangramento entre
ticagrelor e clopidogrel (figura 9).
Essa semelhança entre os grupos se manteve
quando utilizado qualquer critério de sangramento
(figura 10).
Devido à ocorrência de bradicardia em estudos preli-
minares com o uso de ticagrelor, o estudo PLATO realizou
uma monitoração cardíaca através do Holter. Houve maior
quantidade de pausas ventriculares com o ticagrelor versus
clopidogrel (p< 0,01), mas não houve diferenças entre os
grupos entre as pausas ventriculares maiores ou iguais a
cinco segundos. Da mesma forma, não houve diferença
Benefícios do uso de ticagrelor na síndrome
coronária aguda
22
Novas perspectivas no tratamento da síndrome coronariana aguda
entre os grupos na necessidade de implante de marca-pas-
so, síncope, bradicardia ou bloqueio de ramo. Portanto, as
pausas que ocorreram no grupo ticagrelor não ocasiona-
ram nenhuma alteração hemodinâmica nos pacientes.
Outro achado encontrado com maior frequência no
grupo ticagrelor foi a dispneia (13,8% ticagrelor versus
7,8% no grupo clopidogrel, com significância estatísti-
ca). A descontinuidade do tratamento em razão desse
evento adverso também foi maior no grupo ticagrelor.
Apenas 0,9% não continuaram no estudo PLATO devido
a esse evento adverso. Não houve nenhuma diferença
Figura 9. Incidência do desfecho primário de segurança estudo PLATO
N° em risco
Ticagrelor
Clopidogrel
Tempo até o sangramento maior – evento primário de segurança
9.235
9.186
7.246
7.305
6.826
6.930
6.545
6.670
5.129
5.209
3.783
3.841
Taxa
est
imad
a K-
M (%
por
ano
)
Ticagrelor
Clopidogrel
11,5811,20
Dias a partir da primeira dose IP
0 60 120 180 240 300 360
HR 1,04 (IC 95%=0,95-1,13), p= 0.434
3.433
3.479
0
5
10
15
23
entre os grupos no surgimento de neoplasias, ocorren-
do uma menor incidência de tumores benignos no gru-
po ticagrelor.
Após os resultados do estudo PLATO, pôde-se chegar
à seguinte conclusão:
•Baseado em mil sujeitos de pesquisa internados por
SCA, o uso de ticagrelor em vez do uso de clopidogrel
durante 12 meses resultou em:
- 14 óbitos a menos;
- 11 infartos do miocárdio a menos;
- De seis a oito casos com trombose em stent a menos;
Figura 10. Incidência de sangramento maior avaliada por diferentes critérios
Sangramento importante e sangramento maior ou menor, de acordo com critérios TIMI, refere-se aos eventos não adjudicados analisados com o uso de análise estatística programada em conformidade com a definição descrita em VViviott SD et al. NEJM2007;357:2001-15* Proporção de sujeitos de pesquisa (%); NS=não significante
Sangramento maior total
TicagrelorClopidogrel
0,3
PLATOsangramento
maior
ITax
a es
timad
a K-
M (%
por
ano
)
NS
0
4
76
2
5
3
1
TIMIsangramento
maior
Transfusão de hemácias*
PLATOsangramento
ameaça à vida/ fatal
Sangramento fatal
89
10111213
NS
NS
NS
NS
0,3
5,8 5,8
8,9 8,9
7,9 7,7
11,611,2
Benefícios do uso de ticagrelor na síndrome
coronária aguda
24
Novas perspectivas no tratamento da síndrome coronariana aguda
- Nenhum aumento de sangramento que necessitasse
de transfusão; e
- Mudança de nove sujeitos de pesquisa para o trata-
mento com tienopiridina devido aos sintomas reversíveis
de dispneia.
•O tratamento de 54 sujeitos de pesquisa com ticagrelor
em vez de clopidogrel durante um ano prevenirá um
evento de óbito CV, IM ou AVC.
•Baseado no PLATO, pode-se dizer que a inibição rever-
sível, mais intensa do receptor P2Y12
, promove, durante
um ano com ticagrelor em comparação com o clopido-
grel em uma ampla população SCA com ou sem eleva-
ção do segmento ST:
- Redução do infarto do miocárdio e da trombose
no stent;
- Redução da mortalidade cardiovascular e total; e
- Nenhuma alteração do risco global de sangramento
maior.
Dessa forma, ticagrelor passou a ser uma alternativa
mais eficaz que o clopidogrel para a prevenção contínua
de eventos isquêmicos, trombose no stent e óbito para
o tratamento agudo e de longa duração dos pacientes
com SCA.
25
Introdução Os stents coronários atualmente são utilizados em mais
de 90% dos procedimentos realizados em cardiologia
intervencionista.
Entretanto, no início os stents eram utilizados somen-
te em situações emergenciais, porque o risco de trom-
bose era muito elevado. A primeira publicação sobre a
trombose de stent ocorreu em 1991, na revista New
England Journal of Medicine, em que Patrick Serryus
relatou uma incidência de 24% de trombose de stent.23
Posteriormente, outros autores também publicaram
números elevados de trombose de stents, porém bem
O USO DE TICAGRELOR NA INTERVENÇÃO CORONÁRIA PERCUTÂNEA
O uso de ticagrelor na intervenção coronária
percutânea
Expedito RibeiroDiretor do Serviço de Hemodinâmica e Cardiologia Intervencionista – INCOR – SP. CRM-SP: 23.847
26
Novas perspectivas no tratamento da síndrome coronariana aguda
menores (7% a 8%) quando se associou AAS a dipirida-
mol ou AAS a dipiridamol e varfarina.
A evolução dos conhecimentos passa por dois impor-
tantes estudos que reduziram as chances de trombose dos
stents a patamares baixos. Os dois estudos são do ano de
1995; O primeiro de Morice et al.24, que, utilizando aspiri-
na, ticlopidina, um tienopirídinico pertencente a uma nova
classe de fármacos antiagregantes plaquetários e hepari-
na de baixo peso molecular, conseguiram reduzir a 1,2%
a incidência de trombose dos stents coronários. O outro
artigo é o de Colombo A. et al.25, que utilizaram ticlopidina
e aspirina associados à pós-dilatação com balões de alta
prtessão, e fizeram reduzir para 0,6% a incidência em 30
dias da chance de trombose.
O estudo STARS26 – que randomizou pacientes para
receberem AAS e ticlopidina, AAS e varfarina, e AAS – de-
monstrou que a associação de AAS e ticlopidina resultava
em um efeito extremamente benéfico em termos de redu-
ção da trombose. Este estudo randomizado confirma os re-
latos iniciais não randomizados. Essa redução de trombose
com o advento do duplo bloqueio na agregação plaquetária
fez com que os stents passassem a ser utilizados de forma
mais ampla no contexto da cardiologia intervencionista.
Entretanto, a ticlopidina apresentava elevada incidên-
cia de efeitos adversos, e também necessitava de 72 ho-
ras para sua ação máxima. Surgiu, então, o clopidogrel,
fármaco mais utilizado até hoje que, quando associado
27
ao AAS, apresenta uma redução significativa da incidên-
cia de trombose de stent.
Como já mencionado anteriormente, o clopidogrel tam-
bém apresenta algumas limitações em termos de eficácia e
potência de ação. Com isso, surge uma nova geração de an-
tiagregantes plaquetários, dentre os quais está o ticagrelor.
O ticagrelor é um antagonista oral reversível do receptor
P2Y12
não tienopiridínico e não é uma pró-droga. É um fár-
maco de ação direta que, por isso, tem maior ação, maior
rapidez e maior potência como antiagregante plaquetário.
O estudo PLATO efetuou um importante subestudo que
analisou 13.408 pacientes (72% do total) que foram trata-
dos com intervenção coronária percutânea (ICP) primária.27
Esse subestudo tem o mesmo desenho do PLATO global e os
mesmos desfechos primários de eficácia e segurança.
As características basais dos pacientes nos dois gru-
pos foram similares. É importante citar que nesse subes-
tudo aproximadamente 48% dos pacientes em cada um
dos grupos tinham IAM com elevação do segmento ST;
52% no grupo ticagrelor e 54% no grupo clopidogrel ti-
nham depressão do segmento ST; e 28% e 29%, respec-
tivamente, apresentavam inversão da onda T. Além disso,
82% no grupo ticagrelor e 84% no grupo clopidogrel
tinham troponina positiva na primeira medida realizada.
Aproximadamente, 97% dos pacientes em cada gru-
po foram submetidos à cinecoronariografia com uma
mediana de 0,62 hora. A ICP durante a internação foi re-
O uso de ticagrelor na intervenção coronária
percutânea
28
Novas perspectivas no tratamento da síndrome coronariana aguda
alizada em 76% no grupo ticagrelor e em 77% no grupo
clopidogrel. Entre os pacientes com IAM com supra do
segmento ST, a mediana foi de 0,47 hora com ticagrelor
e 0,48 hora com clopidogrel. Aproximadamente, 5% a
6% dos pacientes, respectivamente, foram encaminhados
posteriormente à cirurgia de revascularização miocárdica.
Em relação às medicações utilizadas, 100% fizeram
uso de AAS; 41% do grupo ticagrelor e 40% do grupo
clopidogrel fizeram uso de heparina de baixo peso mo-
lecular; fondaparinux e bivalirrudina foram utilizadas em
uma incidência muito baixa; os inibidores da Gp IIb/IIIa fo-
ram utilizados em aproximadamente 20% dos pacientes.
Resultados de eficácia O desfecho primário (óbito CV, IAM, AVC) ocorreu em
10,65% no grupo clopidogrel e em 9,02% no grupo ti-
cagrelor (p< 0,0025), com redução de 16% do desfecho
primário a favor de ticagrelor (figura 11).
Em relação à mortalidade por todas as causas, houve
uma incidência de 5,08% com o clopidogrel e de 3,94%
com ticagrelor, com uma redução de 19% a favor do úl-
timo (p< 0,01).
A incidência de trombose, que é um fator extrema-
mente complicador na cardiologia intervencionista, foi
38% menor no grupo ticagrelor quando comparado ao
grupo clopidogrel (1,6% versus 1,0%, p< 0,003).
29
Resultados de segurançaNão houve diferença entre o grupo ticagrelor e o gru-
po clopidogrel no desfecho primário de segurança
(tempo para sangramento maior), sendo a incidência
de 11,6% e de 11,5%, respectivamente (figura 12).
O ticagrelor foi mais eficaz na redução de eventos
cardiovasculares principais, sem aumento da incidência de
sangramento. De forma similar ao PLATO global, a disp-
neia foi o evento adverso mais comum encontrado no gru-
po ticagrelor, entretanto, somente 0,9% dos pacientes ne-
cessitaram suspender o fármaco por esse evento adverso.
Figura 11. Estimativa cumulativa (curva Kaplan-Meyer) para o tempo da ocorrência do primeiro desfecho primário em pacientes submetidos a intervenção invasiva – estudo PLATO
N° em riscoClopidogrelTicagrelor
2.965
Taxa
est
imad
a K-
M (%
por
ano
)
0
TicagrelorClopidogrel
10,65
8,95
Tempo após a randomização (dias)0 60 120 180 240 300 360
3.0483.6803.735
4.8154.889
5.8815.972
6.0346.134
6.1296.236
6.6766.732
5
10
15
O uso de ticagrelor na intervenção coronária
percutânea
30
Novas perspectivas no tratamento da síndrome coronariana aguda
O uso de ticagrelor, avaliado no subestudo PLATO
invasivo, é um antagonista reversível e mais intenso do
receptor P2Y12
e uma alternativa mais eficaz que clopi-
dogrel em pacientes com SCA tratados com uma estra-
tégia invasiva para prevenção de eventos cardiovascula-
res e redução de trombose, sem, entretanto, aumento
de sangramento maior.
Para finalizar, poucos estudos recentes de novos
fármacos antiagregantes plaquetários ou antitrombí-
nicos conseguiram demonstrar, como no PLATO, uma
redução tão expressiva de mortalidade total, que é o
principal desfecho nos pacientes com SCA.20
Figura 12. Incidência do desfecho primário de segurança – estudo PLATO invasivo
N° em riscoClopidogrelTicagrelor
2.496
Taxa
est
imad
a K-
M (%
por
ano
)
0
TicagrelorClopidogrel
11,611,5
Tempo após a randomização (dias)
0 60 120 180 240 300 360
2.5032.7542.741
3.7533.726
4.7864.755
4.9844.947
5.2155.235
6.5856.651
5
10
15
31
DEBATE ENTRE OS ESPECIALISTAS
Dr. Rui: Teoricamente, a maior causa de sangramento du-rante a SCA é o procedimento percutâneo, com taxas apro-ximadas de 80%, 15% gastrintestinal e o restante AVCH, etc. Você acredita que a alteração da via de acesso do pro-cedimento para a via radial diminuiria muito o sangramento a ponto de não haver diferença entre os antiagregantes pla-quetários?
Dr. Expedito: A primeira consideração é que se deve ter muito cuidado com a utilização de muitos fármacos. Se analisarmos um caso, por exemplo, de um paciente que está em uso de AAS, clopidogrel, enoxaparina e inibidores da gli-coproteína IIb/IIIa e que será submetido a procedimento per-cutâneo pela via femoral (a via mais utilizada atualmente), existirá uma chance maior desse paciente apresentar compli-cações hemorrágicas. Isso ocorre predominantemente pela associação de fármacos inibidores que agem na formação do trombo vermelho como no trombo branco plaquetário. Portanto, deve-se ter critério na escolha da melhor terapia an-titrombótica para um determinado tipo de paciente. Como exemplo, deve-se sempre ajustar as doses dos fármacos em mulheres com baixo peso corpóreo, em idosos, hipertensos, pacientes com antecedentes de AVC prévio e em portadores de insuficiência renal.
Outra questão importante que deve ser considerada é a via de acesso. Esse é um tema que está despertando grande interesse entre os especialistas devido principalmente a evi-dências recentes de redução da incidência de sangramento quando utilizada essa via de acesso.28 De fato, existe uma tendência mundial para uma maior utilização dessa técnica.
Debate entre os especialistas
32
Novas perspectivas no tratamento da síndrome coronariana aguda
Entretanto, novamente, deve-se ter critérios para a utilização dessa via que contemplem, por exemplo, a curva de aprendi-zado do hemodinamicista.
Dr. Rui: Com o avanço da terapia antitrombótica na SIA, você acha que ainda existe uma indicação para os inibidores da glicoproteína IIb/IIIa?
Dr. Otávio: Na época da realização dos primeiros estudos com os inibidores da glicoproteína IIb/IIIa, havia grande entu-siasmo e expectativa de que essa classe de medicamentos iria mudar completamente o tratamento da SIA. Com a experiên-cia acumulada desse fármaco, observou-se que os resultados estavam aquém dos esperados e havia um risco aumentado de sangramento maior. Atualmente, na Unicamp, essa clas-se de medicamentos, especificamente o tirofiban, é utilizada em pacientes de alto risco, como diabéticos, que são tratados clinicamente, ou seja, não são submetidos a intervenções co-ronárias. Outra indicação ocorre quando o paciente com SIA não responde ao tratamento farmacológico padrão, e o he-modinamicista decide utilizar esse fármaco como tentativa de melhora dos resultados da intervenção coronária percutânea.
Devemos lembrar novamente que deve haver critérios para a utilização desse fármaco em associação com outras terapias antitrombóticas, devido à evidência de maior inci-dência de sangramento.
Por esse motivo que, após o diagnóstico da SIA, o pri-meiro passo a ser realizado é a estratificação de risco do paciente. A associação de vários medicamentos antitrombó-ticos somente deve ser realizada em pacientes considerados de muito alto risco e com ajuste criterioso de dose.
33
Dr. Rui: Qual é a sua opinião em relação ao prasugrel, que é um inibidor não reversível do receptor P2Y12, teorica-mente dez vezes mais potente que o clopidogrel e que no estudo TRITON-TIMI 3811 demonstrou maiores benefícios que o clopidogrel?
Dr. Otávio: Devemos lembrar que o estudo TRITON11 avaliou somente pacientes submetidos à intervenção coro-nária percutânea, e ainda não existem dados publicados so-bre o uso de prasugrel em pacientes tratados clinicamente. Sabe-se que, apesar do avanço da cardiologia intervencionis-ta, aproximadamente 40% a 50% dos pacientes têm alta da Unidade Coronária com tratamento clínico, ou seja, sem ser submetidos à intervenção coronária percutânea.
Um fato importante demonstrado no estudo TRITON11 foi o aumento da incidência de sangramento com o uso de prasugrel, quando comparado com o uso de clopidogrel. Quando se analisa o benefício final líquido, ou seja, a vanta-gem do prasugrel em relação à redução de eventos trombo-embólicos associada à desvantagem em relação ao aumento de sangramento, existe um benefício favorável ao clopido-grel. Na análise do estudo, verificou-se um maior risco do uso de prasugrel em pacientes com antecedentes de AVC, idosos acima de 75 anos e pacientes com baixo peso corpó-reo, o que contraindica o seu uso nesses pacientes.
O prasugrel pode ser considerado um avanço em rela-ção ao clopidogrel, e o ticagrelor é um avanço ainda maior se considerarmos os resultados dos estudos avaliados até o momento, principalmente no paciente clínico.
No entanto, o principal problema do uso do clopidogrel é a ausência de uma resposta previsível. Sabe-se que cerca de 8% a 30% dos pacientes em uso de clopidogrel podem apresentar uma resposta inadequada, entretanto, não se
Debate entre os especialistas
34
Novas perspectivas no tratamento da síndrome coronariana aguda
sabe qual paciente irá apresentar essa ineficácia. Para isso, pode-se utilizar as provas de agregação plaquetária. Existem nove testes disponíveis, sendo que quatro apresentam valor prognóstico. Entretanto, no estudo GRAVITAS29, a utilização de uma dose dobrada de clopidogrel nos pacientes com pior resposta não apresentou nenhum benefício clínico.
A análise do estudo OASIS 710 também demonstrou que o uso de uma dose de ataque de clopidogrel seguida de dose de manutenção dobrada por somente um período re-sultou em benefício na redução, principalmente de isquemia recorrente no subgrupo de pacientes submetidos à interven-ção coronária percutânea.
Isso é extremamente complicado para o clínico que tra-ta o paciente, porque não se tem como avaliar a ação e a eficácia do medicamento. Em relação a isso, tanto prasugrel como ticagrelor parecem mais eficientes e melhores para o manejo quando comparados com clopidogrel.
Dr. Rui: Você tem alguma experiência com prasugrel na intervenção coronária percutânea?
Dr. Expedito: A minha experiência é bem pequena. Nós temos sugerido a utilização de prasugrel para pacientes diabéticos, principalmente para aqueles com os quais serão utilizadas técnicas de bifurcação. Ocorreram dois casos de trombose de stent; em um desses casos, o paciente era de alto risco com uma lesão coronária longa, em que foi im-plantado um stent não farmacológico. Havia preferência ao tratamento cirúrgico, entretanto, o paciente se encontrava em pré-operatório para extirpação de um tumor benigno na mandíbula. A trombose intrastent ocorreu no 5º dia e respondeu bem ao tratamento com tirofiban e clopidogrel
35
e aspiração do trombo com expansão do stent. O pacien-te recebeu o prasugrel e avaliamos a eficácia com o exame VERIFY NOW e está evoluindo bem.
Nós estamos na fase em que ainda iremos decidir qual é a melhor terapia antitrombótica para determinado tipo de paciente.
O dr. Otávio complementa que, para os clínicos, o estudo PLATO20 apresentou uma grande vantagem, que foi o gran-de número de pacientes (mais de 18 mil) e a avaliação de to-das as apresentações e tratamento da SIA (IAM com e sem supra do segmento ST; submetidos à intervenção coronária percutânea, revascularização miocárdica ou tratamento clí-nico). Isso deixa o médico mais tranquilo na sua prescrição.
O dr. Rui lembra ainda que os pacientes do estudo PLA-TO20 já poderiam estar em uso do clopidogrel na randomi-zação do estudo, fato que não ocorreu no estudo TRITON11. Esse fato é bastante semelhante ao que provavelmente ocor-rerá no dia a dia e permite uma maior segurança ao uso do ticagrelor.
Dr. Rui: Qual deve ser a conduta em relação à necessida-de de cirurgia de revascularização miocárdica com os novos antiagregantes plaquetários?
Dr. Otávio: Na bula do ticagrelor consta a necessidade de suspensão por cinco dias. No entanto, no estudo PLA-TO20, houve uma vantagem evidente no subgrupo de pa-cientes submetidos à revascularização miocárdica e em uso de ticagrelor, quando comparado com o uso de clopidogrel. Com isso, deve-se pesar a recomendação de se aguardar um período maior, ainda que haja comprovação de benefício de-monstrada no estudo PLATO.30
Debate entre os especialistas
36
Novas perspectivas no tratamento da síndrome coronariana aguda
Dr. Otávio: Os testes de agregação plaquetária são in-dicados para utilização de forma rotineira? Se não, quando devem ser indicados e qual é a sua aplicabilidade clínica?
Dr. Rui e dr. Expedito: O dr. Expedito responde que existem testes disponíveis no Brasil, como o VerifyNow, que é um teste comprovado como elemento útil na avalia-ção dos resultados dos esquemas antiplaquetários. Entre-tanto, ainda existem várias dúvidas em relação ao seu uso e indicação no mundo real do manuseio destes pacientes.
O dr. Otávio lembra que o uso de agregômetros avalia-do no estudo GRAVITAS29, em que a decisão terapêutica foi baseada no resultado do teste de agregação plaquetária e a dose de clopidogrel dobrada em pacientes considerados pouco responsivos, não evidenciou nenhum benefício clíni-co nessa abordagem.
O dr. Rui complementa que, com o advento dos novos antiagregantes plaquetários tais como prasugrel e ticagre-lor, que não apresentam evidências de resistência, existe uma tendência à redução do uso de testes de agregação plaquetária.
Referências1. Ferguson JJ et al. Enoxaparin vs unfractionated heparin in high-risk patients
with non-ST-segment elevation acute coronary syndromes managed with an intended early invasive strategy: primary results of the SYNERGY randomized trial. JAMA 2004;292(1):45-54.
2. Yusuf S et al. Comparison of fondaparinux and enoxaparin in acute coronary syndromes. NEJM 2006;354:1464-76.
3. Gurbel PA. The relationship of platelet reactivity to the occurrence of post-stenting ischemic events: emergence of a new cardiovascular risk factor. Rev Cardiovasc Med 2007;7:S20–S28.
4. Fox KAA et al. Benefits and Risks of the Combination of Clopidogrel and Aspirin in Patients Undergoing Surgical Revascularization for Non–ST-Elevation Acute Coronary Syndrome. The Clopidogrel in Unstable angina to prevent Recurrent
37
ischemic Events (CURE) Trial. Circulation 2004;110:1202-1208. 5. Steinhubl SR, Berger PB, Mann JT for the CREDO Investigators. Early and Sus-
tained Dual Oral Antiplatelet Therapy Following Percutaneous Coronary Inter-vention. A Randomized Controlled Trial. JAMA 2002;288:2411-2420.
6. Gurbel PA, Tantry US. Clopidogrel resistance? Thromb Res 2007;120:311-321. 7. Taubert D et al. Impact of P-glycoprotein on clopidogrel Absorption. Clin Phar-
macol Ther 2006;80:486-501. 8. Von Beckerath N, Kastrati A, Wieczorek A et al. A double-blind, randomized
study on platelet aggregation in patients treated with a daily dose of 150 or 75 mg of clopidogrel for 30 days. Eur Heart J 2007;28:1814-9.
9. O’ Donoghue, Wiviott SD. Clopidogrel response variability and future therapies. Circulation 2006;114:e600-e606.
10. Mehta SR et al. Double-dose versus standard-dose clopidogrel and high-dose versus low-dose aspirin individuals undergoing percutaneous coronary inter-vention for acute coronary syndromes (CURRENT-OASIS 7): a randomized factorial trial. Lancet 2010;376(9748):1233-43.
11. Antman EM et al. Early and late benefits of prasugrel in patients with acute coronary syndromes undergoing percutaneous coronary intervention: a TRI-TON-TIMI 38 (Trial to Assess Improvement in Therapeutic Outcomes by Opti-mizing Platelet Inhibition with Prasugrel-Thrombolysis In Myocardial Infarction) analysis. J Am Coll Cardiol 2008;51(21):2028-33.
12. Cohen M et al. A comparison of low-molecular-weight- heparin with un-fractionated heparina for unstable coronary artery disease. N Eng J Med 1997;337:447-52.
13. Petersen JL et al. Efficacy and Bleeding Complications Among Patients Random-ized to Enoxaparin or Unfractionated Heparin for Antithrombin Therapy in Non–ST-Segment Elevation Acute Coronary Syndromes. JAMA 2004;292(1):89-96.
14. Boersma E et al. Predictors of Outcome in Patients With Acute Coronary Syn-dromes Without Persistent ST-Segment Elevation Results From an International Trial of 9461 Patients. Circulation 2000;101:2557-2567.
15. The PURSUIT Trial Investigators. Inhibition of platelet glycoprotein IIb/IIIa with eptifibatide in patients with acute coronary syndromes. N Engl J Med 1998;339:436–443.
16. Moscucci M, Fox KAA, Cannon CP for the GRACE Investigators. Predictors of major bleeding in acute coronary syndromes: the Global Registry of Acute Coronary Events (GRACE). Eur Heart J 2003;24:1815-23.
17. Rao SV et al. Impact of bleeding severity on clinical outcome among patients with acute coronary syndromes. Am J Cardiol 2005;96:120-1206.
18. Mehan R et al. Associations of major bleeding and myocardial infarction with the incidence and timing of mortality in patients presenting with non-ST-eleva-tion acute coronary syndromes: a risk model from the ACUITY trial. Eur Heart J 2009;30(12):1457–1466.
19. Feit F et al. Predictors and impact of major hemorrhage on mortality following percutaneous coronary intervention from the REPLACE-2 trial. Am J Cardiol 2007;100(9):1364-9.
20. Wallentin L et al. Ticagrelor versus Clopidogrel in patients with acute coronary syndromes. New Engl J Med 2009;361:1045-57.
Debate entre os especialistas
38
Novas perspectivas no tratamento da síndrome coronariana aguda
Planmark Editora Ltda. Tel. : (11) 2061-2797 – www.editoraplanmark.com.br© 2011 Planmark Editora Ltda. OS 2364Todos os direitos reservados.
21. Anderson JL, Adams CD, Antman EM et al. ACC/AHA 2007 guidelines for the management of patients with unstable angina/non STelevation myocardial in-farction: a report of the American College of Cardiology/American Heart As-sociation Task Force on Practice Guidelines (Writing Committee to Revise the 2002 Guidelines for the Management of Patients With Unstable Angina/Non ST-Elevation Myocardial Infarction). J Am Coll Cardiol 2007;50:e1–e157.
22. Bula e monografia do produto.23. Serruys PW, Strauss BH, Beat KJ et al. Angiographic follow-up after placement
of a self-expanding coronary-artery stent. N Engl J Med 1991;324:13–17.24. Morice MC, Zemour G, Benveniste G, et al. Cathet Cardiovasc Diag 1995:35(1);1-7. 25. Colombo A et al. Intracoronary Stenting Without Anticoagulation Accomplished
With Intravascular Ultrasound Guidance. Circulation 1995;91:1676-1688. 26. Leon MB, Baim DS, Popma JJ et al. A clinical trial comparing three antithrom-
botic-drug regimens after coronary-artery stenting. Stent Anticoagulation Re-stenosis Study Investigators. N Engl J Med 1998;339(23):1665-71.
27. Cannon CP, Harrington RA, James S et al. Comparison of ticagrelor with clopidogrel in patients with a planned invasive strategy for acute coronary syn-dromes (PLATO): a randomised double-blind study. Lancet 2010;375:283–93.
28. Jolly SS, Yusuf S, Cairns J et al. Radial versus femoral access for coronary angi-ography and intervention in patients with acute coronary syndromes (RIVAL): a randomised, parallel group, multicentre trial. Lancet 2011;377(9775):1409-20.
29. Price MJ et al. Standard- vs high-dose clopidogrel based on platelet function testing after percutaneous coronary intervention: the GRAVITAS randomized trial. JAMA 2011;305(11):1097-105.
30. Wallentin L, Becker RC, Budaj A et al. Ticagrelor versus clopidogrel in patients with acute coronary syndromes undergoing coronary artery bypass surgery: results from the PLATO (Platelet Inhibition and Patient Outcomes) trial. J Am Coll Cardiol 2011;57(6):672-84.
BRILINTA® (ticagrelor) é um membro da classe química ciclopentiltriazolopirimidinas (CPTP), que é antagonista seletivo e reversível do receptor da adenosina difosfato (ADP), agindo sobre o receptor de ADP P2Y12 que pode prevenir a ativação e agregação plaquetária mediada por ADP. O ticagrelor é ativo por via oral e interage reversivelmente com o receptor plaquetário de ADP P2Y12. O ticagrelor não interage com o sítio de ligação ADP, mas sua interação com o receptor plaquetário de ADP P2Y12 previne a transdução de sinal. Indicações: BRILINTA® é indicado para a prevenção de eventos trombóticos (morte cardiovascular [CV], infarto do miocárdio [IM] e acidente vascular cerebral [AVC]) em pacientes com Síndrome Coronariana Aguda ([SCA] angina instável, infarto agudo do miocárdio sem elevação do segmento ST [IAMSSST] ou infarto agudo do miocárdio com elevação do segmento ST [IAMCSST]), incluindo pacientes tratados clinicamente, e aqueles que são tratados com intervenção coronária percutânea (ICP) ou cirurgia de revascularização do miocárdio (RM). Contra-indicações: BRILINTA® é contraindicado a pacientes com hipersensibilidade ao ticagrelor ou a qualquer componente da fórmula. Este medicamento é contraindicado a pacientes com sangramento patológico ativo, com antecedente de hemorragia intracraniana e/ou com insuficiência hepática grave. Cuidados e Advertências: Advertências: Risco de sangramento - Assim como com outros agentes antiplaquetários, o uso de BRILINTA® em pacientes com reconhecido risco aumentado de sangramento deve ser balanceado em relação ao benefício em termos de prevenção de eventos trombóticos. Não existem dados com BRILINTA® em relação ao benefício hemostático de transfusões de plaquetas; BRILINTA® circulante pode inibir as plaquetas transfundidas. Uma vez que a co-administração de BRILINTA® com desmopressina não diminuiu o tempo de sangramento padrão, é improvável que a desmopressina seja efetiva no manuseio clínico do sangramento. Terapia antifibrinolítica (ácido aminocapróico ou ácido tranexâmico) e/ou fator VIIa recombinante pode aumentar a hemostasia. BRILINTA® pode ser retomado após a causa de sangramento ter sido identificada e controlada.Cirurgia - Se um paciente necessita de cirurgia, os médicos devem considerar o perfil clínico de cada paciente, bem como os benefícios e riscos da terapia antiplaquetária continuada determinando quando a interrupção do tratamento BRILINTA® deve ocorrer. Pacientes com insuficiência hepática moderada - É aconselhada cautela em pacientes com insuficiência hepática moderada, pois não há estudos com BRILINTA® nesses pacientes. Pacientes com risco de eventos bradicárdicos - Devido a experiência clínica limitada nestes pacientes, recomenda-se precaução. Dispneia - Dispneia, geralmente de leve a moderada e frequentemente de resolução espontânea sem a necessidade de descontinuação do tratamento, foi relatada em pacientes tratados com BRILINTA® (aproximadamente 13,8%). Outros - A co-administração de ticagrelor com altas doses de ácido acetilsalicílico (>300 mg) não é recomendada. Descontinuações - Os pacientes que requerem a descontinuação de BRILINTA® estão em risco aumentado para eventos cardíacos. A descontinuação prematura do tratamento deve ser evitada.. Gravidez: Categoria B - Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica. (vide bula completa do produto). Interações medicamentosas: Efeitos de outros medicamentos em BRILINTA® - Medicamentos metabolizados pela CYP3A4 - potentes inibidores da CYP3A4: a co-administração de cetoconazol com ticagrelor aumentou a Cmax e AUC de ticagrelor igual a 2,4 vezes e 7,3 vezes, respectivamente. A Cmax e AUC do metabólito ativo foram reduzidas em 89% e 56%, respectivamente. Outros potentes inibidores da CYP3A4, devem ter efeitos similares e não devem ser administrados concomitantemente com BRILINTA®). - indutores da CYP3A4: a co-administração de rifampicina com ticagrelor diminuiu a Cmax e AUC de ticagrelor em 73% e 86%, respectivamente. A Cmax do metabólito ativo foi inalterada e a AUC diminuiu em 46%, respectivamente. Outros indutores da CYP3A4 devem diminuir a exposição ao ticagrelor e poderiam resultar em eficácia reduzida de BRILINTA®. Efeitos de BRILINTA® em outros medicamentos - Medicamentos metabolizados pela CYP3A4 - a co-administração de ticagrelor com sinvastatina aumentou a Cmax da sinvastatina em 81% e a AUC em 56% e aumentou a Cmax em 64% e a AUC em 52% da sinvastatina ácida, com alguns aumentos individuais iguais a 2 a 3 vezes. Consideração de significância clínica deve ser dada referente a magnitude e variação de alterações na exposição a sinvastatina em pacientes que requerem mais de 40 mg de sinvastatina. Não houve efeito da sinvastatina nos níveis plasmáticos de ticagrelor. BRILINTA® pode ter efeito similar sobre a lovastatina, mas não é esperado ter um efeito clinicamente significativo sobre outras estatinas. - digoxina (substrato da GpP – glicoproteína P): a administração concomitante de ticagrelor aumentou a Cmax da digoxina em 75% e a AUC em 28%. Portanto, monitoramento laboratorial e/ou clínico adequado é recomendado quando da administração de medicamentos dependentes da GpP– glicoproteína P de índice terapêutico estreito como a digoxina concomitantemente com BRILINTA® (vide bula completa do produto). Reações adversas: As seguintes reações adversas foram identificadas nos estudos com BRILINTA®: Reação muito comum: hiperuricemia, dispneia. Reação comum: cefaléia, tontura, vertigem, epistaxe, dor abdominal, constipação, diarreia, dispepsia, hemorragia gastrointestinal, náusea, vômito, sangramento dérmico ou subcutâneo, rash, prurido, sangramento do trato urinário, creatinina sanguínea aumentada, hemorragia pós-procedimento (vide bula completa do produto). Posologia: O tratamento de BRILINTA® deve ser iniciado com uma dose única de 180 mg (dois comprimidos de 90 mg) e então continuada com a dose de 90 mg duas vezes ao dia. Os pacientes que estiverem utilizando BRILINTA® devem também tomar ácido acetilsalicílico diariamente a menos que especificamente contraindicado. Após uma dose inicial de ácido acetilsalicílico, BRILINTA® deve ser utilizado com uma dose de manutenção de 75-150 mg de ácido acetilsalicílico. O tratamento é recomendado por pelo menos 12 meses, exceto se a interrupção do BRILINTA® for clinicamente indicada. Em pacientes com Síndrome Coronariana Aguda (SCA), a interrupção prematura com qualquer terapia antiplaquetária, incluindo BRILINTA®, poderia resultar em um aumento do risco de morte cardiovascular ou infarto do miocárdio devido a doença subjacente do paciente. Superdose: Atualmente não há antídoto para reverter os efeitos do BRILINTA® e não é esperado que BRILINTA® seja dialisável. O tratamento da superdose deve seguir a prática médica local padrão. O efeito esperado da dose excessiva de BRILINTA® é a duração prolongada do risco de sangramento associado com a inibição plaquetária. Se ocorrer sangramento, devem ser tomadas medidas de suporte apropriadas. O ticagrelor é bem tolerado em doses únicas de até 900 mg. A toxicidade gastrointestinal foi dose-limitante em um único estudo de aumento de dose. Outros efeitos adversos significativos que podem ocorrer com a superdosagem incluem dispneia e pausas ventriculares. Em caso de superdosagem, deve-se observar os efeitos adversos potenciais e considerar o monitoramento ECG. Apresentação(ões): Comprimidos revestidos de 90 mg em embalagens com 20, 30 ou 60 comprimidos. . USO ADULTO ACIMA DE 18 ANOS DE IDADE. USO ORAL. VENDA SOB PRESCRIÇÃO MÉDICA. Para maiores informações, consulte a bula completa do produto. (BRL002a) AstraZeneca do Brasil Ltda., Rod. Raposo Tavares, Km 26,9 - Cotia - SP - CEP 06707-000 Tel.: 0800-0145578. www.astrazeneca.com.br BRILINTA®. MS – 1.1618.0238
A vida merece uma segunda chance.
21% de redução do risco relativo na mortalidade cardiovascular versus clopidogrel.1
Superioridade de BRILINTA® na redução do desfecho de eficácia evidente nos primeiros 30 dias e aumento no período de 12 meses de tratamento.1
Não apresenta diferenças significativas no sangramento maior ou fatal versus clopidogrel.1
Oferece resultados consistentes em amplo espectro de pacientes com SCA e suas formas de tratamento.1
Agora você já pode fazer muito mais pelos seus pacientes com SCA.
Brilinta® demonstrou superioridade em relação ao clopidogrel no estudo PlatO:
A peRSISTIRem OS SINTOmAS, O médICO deveRá SeR CONSuLTAdO.
material destinado exclusivamente à classe médica.A bula do produto encontra-se no interior desta publicação.
Contraindicação: pacientes com sangramento patológico ativo, com antecedente de hemorragia intracraniana e/ou com insuficiência hepática grave. Interações medicamentosas: cetoconazol, diltiazem e rifampicina.Referências bibliográficas: 1- Wallentin L, Becker RC, Budaj A, et al; pLATO investigators. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N engl J med. 2009;361:1045-57. 16
2144
3 - P
rodu
zido
em ju
lho
/ 201
1