Fisiologia Cardiovascular & Fisiologia do SNA
description
Transcript of Fisiologia Cardiovascular & Fisiologia do SNA
Fisiologia Cardiovascular&
Fisiologia do SNA
Plínio Vasconcelos MaiaHospital Municipal Esaú Matos
(Vitória da Conquista,BA)www.paulomargotto.com.br
Brasília, 23 de agosto de 2014
Objetivo da aula
• Estudar a íntima relação entre o sistema cardiovascular e o sistema nervoso autônomo
• O entendimento dos efeitos da intervenções clínicas sobre o SCV passa necessariamente pelo entendimento do funcionamento do SNA, que é o principal regulador do SVC
Objetivo da aula
• Na população neonatal, o correto entendimento das respostas cardiovasculares e autonômicas passa, necessariamente, pelo entendimento da “transformação” e do “desenvolvimento” que ocorrem no sistema cardiocirculatório fetal após o nascimento.
Circulação Fetal
• Alta resistência vascular pulmonar
• Baixa resistência vascular periférica
• Shunt direita-esquerda– Pelo forame oval– Pelo canal arterial
Circulação Fetal
• Ao nascimento e após o início da respiração:– Queda da resistência vascular pulmonar– Aumento da resistência vascular sistêmica– Fechamento funcional do forame oval– Shunt bidirecional pelo canal arterial pode ocorrer
até 24hr de vida, até o fechamento funcional– Fechamento anatômico em pouco dias.
Circulação Fetal
• Hipoxemia ou acidose durante os primeiros dias de vida: retorno da circulação ao padrão fetal– vasoconstrição arterial pulmonar– hipertensão pulmonar– redução do fluxo sanguíneo pulmonar– Aumento da pressão em átrio esquerdo: pode
abrir forame oval e canal arterial
Adaptação Neonatal• Adaptação neonatal
– Gradiente AE>AD: fechamento funcional do FO
• Fechamento funcional do CA: 10 a 15hrs.– Aumento da PaO2– Queda da RVP (PaP 60mmHg 20mmHg)– Aumenta FSP (20ml/Kg/min 180)– Aumento da RVS
Miocárdio
• O miocárdio imaturo desenvolve menos força contra um carga do que a do adulto (Anderson et al., 1984)– Tolera pouco maiores aumentos da pós-carga
• Menor velocidade e quantidade de encurtamento do sarcômero em relação ao adulto (Nassar et ai., 1987).– Menor reserva inotrópica
Miocárdio
• Alto conteúdo de colágeno, alta relação entre colágeno Tipo I e Tipo III podem ser responsáveis por menor complacência e menor capacidade de tolerar sobrecarga volêmica
• Limita a capacidade de aumentar DC após aumento da pré-carga
Miocárdio
• Papel limitado do mecanismo de Frank-Starling
• Dependencia da FC para manter DC– DC = FC x Volume sistólico– Volume sistólico depende de: pré-carga, pós-
carga, contratilidade, sincronismo.
SN Simpático
• O sistema nervoso simpático modula uma vasta gama de eventos críticos no miocárdio em desenvolvimento– crescimento celular– diferenciação e distribuição de sensibilidade ao
cálcio.– Aumento da quantidade de neurotransmissores
e o número de receptores adrenégicos
Fisiologia do SNS
Metabolismo• Recaptação neuronal é o principal
mecanismo responsável pelo término de sua ação
• Metabolismo hepático, renal e pulmonar
Fisiologia do SNS
Metabolismo
• Os pulmões funcionam como filtro bioquímico no clearance plasmático das catecolaminas endógenas
– 25% da noradrenalina.
Fisiologia do SNS & SCV
• Metabolismo– Vasos sanguíneos: pouca recaptação de
noradrenalina– Tonus vascular: taxas rápidas de síntese
norepinefrina – Coração: alta taxa de recaptação
Fisiologia SCV
• Manipulação farmacológica do sistema cardiovascular tem como objetivo melhorar a perfusão, global ou de órgãos nobres, através:
– Do aumento do inotropismo do miocárdio ou– Da alteração do tônus vascular
• O mediador final comum para ambos processos é a modulação da concentração de cálcio no citosol.
Receptores Farmacológicos
• Receptores Alfa 1 (pós-sinápticos): – Musculatura lisa por todo o corpo (midríase,
broncoconstrição, vasoconstrição)– Vasoconstricção arteriolar nos leitos: cutâneo,
renal e esplâncnico.– Aumento das pressões de perfusão coronariana
e cerebral.– Inotrópico positivos em mamíferos
Receptores Farmacológicos
• Receptores Alfa 2 (pré-sináptico):– Inibe ativação da adenilciclase: limita liberação
de noradrenalina.– SNS: sedação + reduz fluxo simpático:
• Diminuição em RVS
• Diminuição do DC
• Inotropismo negativo
– Clonidina e dexmedetomidina
Receptores Farmacológicos
• Receptores Beta 1 (pós-sináptico):– Aumento da função dos tecidos do coração.– Dwon regulation em situações de estimulação
crônica por catecolaminas ou insuficiência cardíaca
– Aumenta lipólise e glicogenólise– Liberação de renina
Receptores Farmacológicos
• Receptores Beta 2 (pré-sinaptico):– 15% dos receptores dos ventrículos e 30-40%
dos átrios– Não sofrem Down regulation– Principal receptor beta da musculatura lisa
vascular– Musculatura lisa e células glandulares.– Remove cálcio do citosol para o reticulo
endoplasmático
Receptores Farmacológicos
• Receptores Beta 2 (pré-sináptico):– Broncodilatação– Acentua os efeitos cronotrópicos dependentes de
receptores Beta 1– Vasodilatação arteriolar: principalmente em nível
muscular• Diminuição da pressão arterial sistêmica.
– Ativa bomba NaK– Hiperglicemia
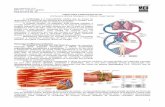
Inervação Autonômica
• Coração: inervação simpática– T1-T4– Gânglio estrelado direito
• Região epicárdica anterior• Septo interventricular• Aumenta freqüência cardíaca
– Gânglio estrelado esquerdo• Superfície posterior e lateral dos ventrículos• Inotropismo, aumenta pressão arterial
Inervação Autonômica
• Vasos Sanguíneos– SNS: exclusivo na maior partes dos vasos.– Arteríolas e veias– Alfa-2: vasodilatação– Alfa-1: vasoconstrição
• Pele, mesentério e mucosas
Reflexos SNA & SCV
• Reflexo de Bainbridge– Receptores de estiramento– Átrio direito– Junção cavoatrial– Distensão do átrio direito causa diminuição
reflexa da atividade parassimpática.• Taquicardia na sobrecarga volêmica
Reflexos SNA & SCV
• Reflexo de Bezold-Jarisch– Quimioreceptores ventriculares– Via aferente e eferente: nervo vago– Bradicardia sinusal, hipotensão arterial,
vasodilatação periférica, sialorreia, náuseas e broncoespasmo.
– Este reflexo pode ser abolido com atropina
Reflexos SNA & SCV
• Reflexo Oculocardíaco
• Manobra de Valsalva– Diminuição do retorno venoso diminuição
do DC estimula barorreceptor aumento da aitivdade do SNS
Introdução
• O objetivo de toda a manipulação farmacológica do SNA e SCV é manter o consumo de oxigênio dentro da normalidade, ou seja, manter o DO2 acima do DO2 crítico
Simpatomiméticos
Classificação• Catecolaminas naturais
– Adrenalina– Noradrenalina– Dopamina
• Catecolaminas sintéticas– Isoproterenol– Dobutamina
Simpatomiméticos
Classificação:
• Fármacos não catecolaminérgicos (sintéticos)– Efedrina– Metaraminol– Fenilefrina
Adrenalina
• 0,02mcg/Kg/min: Beta 2 em vasos periféricos• 0,05mcg/Kg/min: Beta 1• >0,1 a 0,3 mcg/Kg/min: Alfa e Beta
• 2 a 10 x mais potente que noradrenalina na diminuição do FSR
Adrenalina
• Acelera fase 4 do potencial de ação
• Cronotrópico positivo
• Inotrópico positivo
• Diminui a eficiência do miocárdio: o aumento no consumo de O2 pelo miocárdio é maior que o aumento no inotropismo.
Adrenalina
• 0,02mcg/Kg/min: Beta 2 em vasos periféricos– Vasodilatador periférico
• T1/2 B de 1 minuto
• População pediátrica: usado no choque refratário.
Noradrenalina
• Neurotransmissor liberado nas terminações
nervosas simpáticas pós-ganglionares.
• Suprarrenal 20%
• Potente estimulante Alfa 1
• Potencia equivalente à adrenalina em
estimular receptores Beta 1
Noradrenalina
• Aumenta fluxo coronariano
• Aumenta pressão de perfusão cerebral
• Aumenta retorno venoso
• Pode alterar a resistência vascular pulmonar
• Não aumenta o DC.
• Diminui fluxo sanguíneo para rins, pele e mesentério
Noradrenalina
• Diminui fluxo sanguíneo para rins, pele e mesentério
• Em voluntários sadios: diminui clearance de creatinina
• Em pacientes hipotensos pode aumentar débito urinário
Noradrenalina
• Vasopressor de primeira escolha na hipotensão causada pelo choque séptico em adultos
• Acidose metabólica.
• Aumenta trabalho cardíaco
• Aumenta consumo de O2 cardíaco
Noradrenalina
• Eleva pressões na artéria pulmonar– Cateter de átrio esquerdo– Podemos associar um vasodilatador pulmonar
• Extravasamento pode causar necrose tecidual.
Dopamina
• Ação indireta: liberação de noradrenalina nos
terminais nervosos
• Não atravessa a BHE em quantidades suficientes
para ação no SNC.
• Menor efeito arritmogênico que a adrenalina.
• JAMA 1994;272:1354–1357: fim da “dopa renal”
Dopamina
• Pode atravessar BHE em neonatos pré-termos
– Sem aumento na velocidade de fluxo em artéria
cerebral média
• A study in 35 very low birth weight neonates with
hypotension randomly assigned to receive dopamine or
dobutamine confirmed an inhibitory dopamine effect on
prolactin, thyroid-stimulating hormone, and thyroxine
secretion
Dopamina
• No neonato:
– Ainda é a primeira linha no tratamento do
choque séptico refratário à reposição
volêmica.
Dobutamina
• Catecolamina sintética com ação seletiva nos receptores Beta 1
• L-isômero: potente Alfa 1 agonista.• D-isômero: potente Beta 1 e Beta 2 agonista e
antagonista Alfa 1, com maior atividade Beta 1.• D-isômero é 10 vezes mais potente que o L-
isômero
Dobutamina
• Aumento dose dependente do DC, sem alterações significativas na PA e FC.
• Diminui discretamente a RVS por efeito nos receptores Beta 2
• Diminui resistência vascular pulmonar, aumenta shunt intrapulmonar.
• Diminui pressões de enchimento ventricular e aumenta fluxo coronariano.
Fenilefrina
• Agonista Alfa 1.
• Pequeno efeito indireto liberando noradrenalina.
• Menor efeito sobre receptores Alfa 2
• Efeito maior no leito venoso
Metaraminol
• Age como falso neurotransmissor, substituindo a noradrenalina na terminação nervosa
• Potencia 10 vezes menor que a noradrenalina
– Hipotensão profunda após retirada súbita de infusão contínua.
– Hipotensão após 2-3horas de infusão no paciente hipertenso.
Clonidina
• Agonista Alfa-2 200:1 (α2:α1).
• Reduz a liberação central e periférica de noradrenalina.
• Não afeta reflexo barorreceptor: ausência de hipotensão ortostática.
• BB não seletivo na retirada da clonidina pode piorar a hipertensão
Vasodilatadores
• Os vasodilatadores periféricos com ação na circulação sistêmica são mais frequentemente utilizados na clínica para:
• Tratar crises hipertensivas
• Produzir hipotensão “controlada”
• Facilitar a ejeção ventricular esquerda
Vasodilatadores
• Conceitualmente, esses agentes diminuem a PA por:– Decréscimo da resistência vascular sistêmica:
vasodilatadores arteriais
– Decréscimo do retorno venoso e DC: vasodilatadores venosos
Nitroprussiato de Sódio
• Vasodilatador periférico não seletivo de ação direta: arterial e venoso.
• Ausência de efeito significativo em musculatura lisa não-vascular.
• Extremamente potente, exige monitorização rigorosa da PA durante sua utilização, preferencialmente de forma contínua.
Nitroprussiato de Sódio
Efeitos Cardiovasculares
• Vasodilatação arterial e venosa: PA.
retorno venoso => pressão em AD
resistência vascular pulmonar
• Reflexo barorreceptor: FC e inotropismo.
Nitroprussiato de Sódio
Efeitos Cardiovasculares
• DC: pode aumentar na IC, regurgitação Ao e Mitral
PA => FSR renal => hipertensão rebote na
interrupção
Pré-carga: diminui o trabalho miocárdico.
Nitroprussiato de Sódio
Fluxo sanguíneo cerebral:• Vasodilatador: FSC e Volume sanguíneo cerebral.• Pacientes com complacência cerebral diminuída: PIC• Hiperóxia e hipocarbia: amenizam/impedem PIC• Os efeitos potencialmente adversos na PIC não ocorrem
se a droga é administrada após abertura cirúrgica da dura máter.
Nitroprussiato de Sódio
Vasoconstrição pulmonar hipóxica:
• Atenuação da vasoconstrição pulmonar hipóxica:
• Aumenta shunt intrapulmonar PaO2
Nitroprussiato de Sódio
Agregação plaquetária:
• Aumento no GMPc inibe agregação plaquetária
Anesthesiology 1989;70: 611-615;
Nitroprussiato de Sódio
Intoxicação por Cianeto:• Até 2mcg/Kg/min não há acúmulo de cianeto
• Cianeto + metemoglobina = cianometemoglobina
• Cianeto + tiossulfato = tiocinato
• Cianeto + citocromoxidase = intoxicação por cianeto.
• Anóxia celular: metabolismo anaeróbio e acidose lática
– Arritmias cardíacas
– Aumento da quantidade de O2 venoso: paralisia da citocromo oxidase
Intoxicação por Cianeto:
• Sinal precoce de intoxicação: resistência aguda aos efeitos
hipotensores do nitroprussiato. => mecanismo não elucidado.
• Usar por períodos curtos em gestantes, pelo potencial de
intoxicação fetal por cianeto.
Nitroprussiato de Sódio
Nitroprussiato de Sódio
Tratamento da intoxicação por cianeto:• Interromper a infusão• Oferecer O2 a 100% (apesar de SpO2 normal)• Tiossulfato de sódio 150mg/Kg, correr em 15 minutos.
– Age como doador de sulfato, convertendo cianeto em tiossinato.
• Nitrato de Sódio a 3% 5mg/kg, correr em 5 minutos– Age oxidando a hemoglobina em metemogblobina
• Hidroxicobalamina + Cianeto = cianocobalamina– 25mg/Hora até 100mg.
Nitroprussiato de Sódio
Intoxicação por tiocinato:
• Depurado pelos rins: T1/2 de eliminação de 3 a 7 dias• Evento raro
– Seria necessário uma infusão de 7 a 14 dias a 2-5mcg/Kg/min para produzir concentrações potencialmente tóxicas de tiocinato.
• Sintomatologia: fadiga, náuseas, vômitos, hiperreflexia, confusão mental, psicose, miose => convulsões, coma.
Nitroprussiato de Sódio
Metemoglobinemia:
• Efeitos adversos são raros, a não ser que o paciente
tenha alguma inabilidade congênita para converter
metemoglobina em hemoglobina
Nitroprussiato de Sódio
Dose:
• 0,3mcg/Kg/min
• 10mcg/Kg/min (por no máximo 10 minutos)
• >2mcg/Kg/min: resulta em acúmulo de cianeto
– Associar adjuvantes
– Associar hidrocobalamina
• Nitrato orgânico que age preferencialmente nos leitos de capacitância
• Pode ser utilizada pelas vias:
– Venosa
– Sublingual
– Transdérmica
• Mecanismo de ação: geração de NO
• Metabolismo: hidrólise no fígado e sangue, com formação de nitrito, que pode converter Hb (Fe2+) em MeteHb (Fe3+)
Nitroglicerina
Nitroglicerina
Efeitos Cardiovasculares:
Venodilatação: Retorno Venoso, PDFVd PDFVe DC RVS e RVP
• Aumenta fluxo subendocárdico: aumenta fluxo coronariano para áreas isquêmicas.
PDFVd PDFVe: Demanda miocárdica de O2 e Perfusão endocárdica
• Menor hipertensão rebote
1987:
Fator relaxante de endotélio foi identificado como sendo o NO:
Palmer RMJ, Ferrige AG, Moncada SA. Nitric oxide release
accounts for the biological activity of endothelium-derived
relaxing factor. Nature 1987;327:524–526
NO
Óxido Nítrico
Óxido Nítrico
Síntese e transporte:
• Óxido nítrico sintetase: produzem NO a partir da L-arginina.
• Forma constitutiva: isoformas endotelial e neuronal.– Produzido no endotélio, difunde-se rapidamente para o interior da
célula muscular lisa vascular.
• Forma indutível: é cálcio dependente, participa citotoxidade dos macrófagos, vasodilatação do choque séptico.
Óxido Nítrico
Efeitos Cardiovasculares:
• Regulador do tônus vascular• Produção endotelial do NO determina a
distribuição do DC• Produzido principalmente pelas artérias PO2: aumenta produção de NO
Óxido Nítrico
Plaquetas: GMPc: Ca intravelular: inibe agregação
plaquetária.
Sistema Nervoso:
• Neurotransmissor: SNC e SNP• Antinocicepção e modulação de feitos anestésicos.
Óxido Nítrico
NO inalado:• Vasodilatação com queda na resistência vascular
pulmonar
• Sem efeitos sistêmicos: reage rapidamente com a Hb.
• É um gás inalado: maior concentração em áreas bem ventiladas: diminui os defeitos V/Q.
• Dose habitual: 0,5 a 20ppm
– Aumento pode causar queda paradoxal na PaO2